TDAH, vieillissement et pathologie neurodégénérative

Résumé
Si la persistance du TDAH de l’enfance à l’âge adulte est désormais un fait établi, la question de son évolution durant le vieillissement reste encore peu explorée. Ce webinaire analysera pourquoi cette étape de la vie constitue une période charnière pour les personnes concernées.
Nous examinerons si le processus de vieillissement diffère pour les adultes présentant un TDAH et nous évaluerons l’hypothèse d’une fragilité accrue face au développement de pathologies neurodégénératives. Enfin, nous synthétiserons les découvertes de la littérature scientifique émergente afin d’offrir une vision claire des enjeux de santé actuels pour cette population.
Intervenant·e·s
- Pr Eloi Magnin, neurologue, Centre Mémoire Ressources et Recherche (CMRR), CHU Besançon, Unité de Recherche Laboratoire de recherches Intégratives en Neurosciences et psychologie Cognitive (U.R LINC), EA 481, UFC
- Dominique Questel, personne concernée
Informations
- Vendredi 12 juin 2026 de 12h30 à 13h30
- Lien d’inscription : https://us06web.zoom.us/meeting/register/gWGANL-5S7WBsayT_yIMJg

L'autisme à l'âge adulte : quels sont les défis et besoins des familles ?
Résumé
La vie quotidienne des familles de personnes autistes est parsemée de nombreux défis. Les relever peut s’avérer particulièrement difficile lorsque les personnes concernées sont adultes : diminution des dispositifs, complexification des démarches, isolement et épuisement des proches.
Ce webinaire propose de caractériser les besoins des familles de personnes autistes, qu’elles soient de jeunes adultes ou des séniors. Nos intervenantes ont posé le cadre et les défis rencontrés, puis ont tenté d’apporter des réponses lorsque celles-ci existent.
Ce temps d’échange a été l’occasion d’aborder la question du diagnostic et des interventions qui le suivent : une priorité pour les personnes autistes. L’accès aux droits puis l’aide à l’emploi ont également été mentionnés. Enfin, la présentation s’est conclue par une réflexion sur l’anticipation du vieillissement : comment faire face aux changements dans la cellule familiale ? Où peut-on bien vieillir ?
Intervenantes
Ce webinaire s’est tenu le 17 avril 2026 en compagnie de :
- Danièle Langloys, présidente de l’association Autisme France
- Pre Anouck Amestoy, professeure de psychiatrie de l’enfant et de l’adolescent, directrice du Centre d’excellence SOUND, CRA ex-Aquitaine, CH Charles Perrens, Université de Bordeaux

Cocaïne et TDAH : quels liens ?
Résumé
Alors que le trouble déficit de l’attention avec ou sans hyperactivité (TDAH) concerne 3% des adultes, la prévalence du TDAH atteint un quart des personnes concernées par un trouble de l’usage de substance (TUS). La cocaïne est particulièrement en cause : près de 26% des adultes ayant un TDAH en consommeraient au cours de leur vie.
Ce webinaire explorera la cooccurrence de l’addiction à la cocaïne et du TDAH. Quels sont les facteurs pouvant encourager cette consommation ? Le TDAH se manifeste-t-il de la même manière chez les usagers ? Finalement, quels liens entretiennent TDAH et addiction ? Le webinaire se conclura par la présentation de quelques pistes de prise en charge.
Le webinaire sera étayé d’exemples concrets.
Intervenant
- Pr Romain ICICK, psychiatre de l’adulte, Département de Psychiatrie et de Médecine Addictologique – Groupe Hospitalier Saint-Louis, Lariboisière, Fernand-Widal (AP-HP), au sein de l’Unité d’Hospitalisation Complète MA2 “Féréol”, du CSAPA “Espace Murger” et du Centre Expert des Troubles Bipolaires.
Information
- Vendredi 13 mars 2026, de 12h30 à 13h30
- Lien d’inscription : https://us06web.zoom.us/meeting/register/_5ePLa4kRSKmLvIuzo59Eg

Hyperphagie et troubles du neurodéveloppement : comprendre et accompagner
Résumé
Les personnes avec trouble du neurodéveloppement (TND) semblent plus fréquemment concernées par des troubles du comportement alimentaire (TCA) tels que l’anorexie mentale, la boulimie ou l’hyperphagie boulimique. Ces troubles, qui affectent la relation à la nourriture et à l’image du corps, entraînent souvent une souffrance psychologique importante et des répercussions sur la santé physique et mentale.
Ce webinaire propose une meilleure compréhension des TCA notamment à travers le modèle de Fairburn qui met en évidence les liens entre poids, forme corporelle et estime de soi. Le témoignage d’une personne concernée par l’hyperphagie, ayant reçu un double diagnostic TSA/TDAH apporte un éclairage concret sur les enjeux du repérage et de la prise en charge. Les intervenant·e·s abordent également la place des émotions, les comorbidités ainsi que les différentes approches thérapeutiques, médicamenteuse ou non, contribuant à améliorer la qualité de vie des personnes concernées.
Intervenant·e·s
- Dre Marine FABROWSKI, psychiatre à Addipsy
- Régis JOLY, personne concernée
Ressources
Bibliographie :
- El Archi S, Cortese S, Ballon N, Réveillère C, De Luca A, Barrault S, Brunault P. Negative Affectivity and Emotion Dysregulation as Mediators between ADHD and Disordered Eating: A Systematic Review. Nutrients. 2020 Oct 27;12(11):3292.
- Fairburn CG, Cooper Z, Shafran R. Cognitive behaviour therapy for eating disorders: a « transdiagnostic » theory and treatment. Behav Res Ther. 2003;41(5):509-528. doi:10.1016/s0005-7967(02)00088-8.
- Galmiche M, Déchelotte P, Lambert G, Tavolacci MP. Prevalence of eating disorders over the 2000-2018 period: a systematic literature review. Am J Clin Nutr. 1 mai 2019;109(5):1402-13.
- Giel KE, Teufel M, Junne F, Zipfel S, Schag K. Food-Related Impulsivity in Obesity and Binge Eating Disorder—A Systematic Update of the Evidence. Nutrients. 27 oct 2017;9(11):1170.
- Jewell T, Collyer H, Gardner T, Tchanturia K, Simic M, Fonagy P, et al. Attachment and mentalization and their association with child and adolescent eating pathology: A systematic review. Int J Eat Disord (2016) 49:354–73. 10.1002/eat.22473
- Juarascio AS, Manasse SM, Espel HM, Kerrigan SG, Forman EM. Could training executive function improve treatment outcomes for eating disorders? Appetite. Juill 2015;90:187-93.
- Leppanen J, Sedgewick F, Treasure J, Tchanturia K. Differences in the Theory of Mind profiles of patients with anorexia nervosa and individuals on the autism spectrum: A meta-analytic review. Neurosci Biobehav Rev. 2018;90:146-163.
- Nazar, B.P.; de Sousa Pinna, C.M.; Suwwan, R.; Duchesne, M.; Freitas, S.R.; Sergeant, J.; Mattos, P. ADHD Rate in Obese Women with Binge Eating and Bulimic Behaviors from a Weight-Loss Clinic. J. Atten. Disord. 2016, 20, 610–616 • Nickel K, Maier S, Endres D, Joos A, Maier V, Tebartz van Elst L, et al. Systematic review: overlap between eating, autism spectrum, and attention-deficit/hyperactivity disorder. Front Psychiatry. 2019;10:708.
- Oldershaw A, Treasure J, Hambrook D, Tchanturia K, Schmidt U. Is anorexia nervosa a version of autism spectrum disorders?. Eur Eat Disord Rev. 2011;19(6):462-474.
- Ronald A, Simonoff E, Kuntsi J, Asherson P, Plomin R. Evidence for overlapping genetic influences on autistic and ADHD behaviours in a community twin sample. Journal of child psychology and psychiatry, and allied disciplines. 2008;49(5):535–542.
- Sandstrom A, Perroud N, Alda M, Uher R, Pavlova B. Prevalence of attention-deficit/hyperactivity disorder in people with mood disorders: A systematic review and meta-analysis. Acta psychiatrica Scandinavica. 2021;143(5):380–391.
- Seitz J, Kahraman-Lanzerath B, Legenbauer T, Sarrar L, Herpertz S, Salbach-Andrae H, et al. The Role of Impulsivity, Inattention and Comorbid ADHD in Patients with Bulimia Nervosa. PLOS ONE. 20 mai 2013;8(5):e63891.
- Seymour KE, Reinblatt SP, Benson L, Carnell S. Overlapping neurobehavioral circuits in ADHD, obesity, and binge eating: evidence from neuroimaging research. CNS Spectr. août 2015;20(4):401-11.
- Smith KE, Mason TB, Johnson JS, Lavender JM, Wonderlich SA. A systematic review of reviews of neurocognitive functioning in eating disorders: The state-of-the-literature and future directions. Int J Eat Disord (2018) 51(8):798–821. 10.1002/eat.22929.
- Sonneville KR, Calzo JP, Horton NJ, Field AE, Crosby RD, Solmi F, et al. Childhood hyperactivity/inattention and eating disturbances predict binge eating in adolescence. Psychol Med. 2015;45(12):2511-20.
- Volkert VM, Vaz PC. Recent studies on feeding problems in children with autism. J Appl Behav Anal. 2010 Mar;43(1):155-9.
- Zablotsky B, Bramlett MD, Blumberg SJ. The Co-Occurrence of Autism Spectrum Disorder in Children With ADHD. Journal of attention disorders. 2020;24(1):94–103.

Autisme et diversité de genre
Contexte de l’étude
Une corrélation possible entre trouble du spectre de l’autisme et identité de genre ?
Le trouble du spectre de l’autisme (TSA) est un trouble du neurodéveloppement (TND) qui impacte notamment la communication et les interactions sociales. Il peut influencer la manière dont une personne perçoit et exprime son identité, y compris son identité de genre. Le genre est une construction sociale : il correspond aux rôles, comportements et attentes qu’une société attribue aux personnes en fonction de leur apparence ou de leur sexe assigné à la naissance, et il peut varier selon les cultures et les époques.
Dans ce contexte, il semble pertinent d’examiner les liens entre autisme et genre. Des clinicien·ne·s-chercheur·euse·s comme Élodie Peyroux, PhD, et le Dr Guilhem Bonazzi, du pôle Hospitalo-Universitaire Autisme, neuroDéveloppement et Inclusion Sociale (HU-ADIS) du Vinatier, ont observé dans leur pratique que de nombreuses personnes autistes s’identifient en dehors des normes de genre traditionnelles. Cela signifie que leur genre ressenti ne correspond pas toujours à celui qui leur a été assigné à la naissance, ce qui les place au sein de la diversité de genre. Cette observation invite à mieux comprendre comment se construit l’identité de genre pour les personnes autistes.

L’accompagnement en affirmation de genre au pôle HU-ADIS
Les professionnel·le·s du pôle HU-ADIS ont décidé de systématiser leur approche en créant l’unité CASCADE (consultations d’accompagnement en santé psychique pour les adultes divers de genres). Cette unité reçoit des personnes diverses de genre de 16 ans et plus, que ce soit pour un avis global en santé mentale, un accompagnement en affirmation de genre ou des consultations à visée diagnostique si nécessaire.
L’accompagnement en affirmation de genre contribue à la reconnaissance des personnes trans, à leur bien être et à leurs droits. L’affirmation de genre peut notamment revêtir des aspects sociaux (par ex. avec un changement de prénom), médicaux (par ex. avec une hormonothérapie) ou encore légaux (par ex. avec un changement sur l’état civil).


Lorsqu’une personne majeure entre dans un parcours d’affirmation de genre médical, elle peut consulter sur demande. Pour les mineur·e·s, en revanche, un avis médical en santé mentale reste la règle. Dans la région lyonnaise, les mineur·e·s de moins de 16 ans peuvent s’adresser à l’unité VAGUE (variance de genre, unité enfants).
Le début d’un projet de recherche
En se penchant sur l’intersection entre TSA et diversité de genre, les chercheur·euse·s ont constaté que beaucoup d’études scientifiques étaient davantage orientées sur les traits autistiques des personnes diverses de genre, et non sur la diversité de genre chez les personnes autistes.
Par exemple, une étude (Mazzoli et al., 2022) a mis en évidence la présence de traits autistiques chez certaines personnes diverses de genre. Toutefois, ces traits semblaient diminuer après le début d’une hormonothérapie. Si cette hypothèse se confirmait, cela suggérerait que les traits autistiques pourraient, dans certains cas, être un épiphénomène – c’est-à-dire une conséquence ou une expression secondaire liée à la situation de diversité de genre.
De plus, dans les études précédentes, le genre était étudié sous le prisme d’une classification médicale, sous les appellations de « troubles de l’identité sexuelle » et de « dysphorie de genre ».
Explorer l’articulation entre les identités de genre et le TSA pourrait permettre de mieux accompagner les personnes autistes. Les chercheur·euse·s du pôle HU-ADIS se sont interrogé·e·s sur la proportion de personnes autistes concernées par la diversité de genre et se sont fixé trois objectifs :

Quelle a été la démarche suivie par les chercheur·euse·s ?
L’équipe de recherche a compilé de nombreuses études, pour réaliser ce que l’on appelle une revue systématique. Le but d’un tel travail est de synthétiser les connaissances sur un sujet. Par la suite, les chercheur·euse·s ont effectué une méta-analyse, c’est-à-dire qu’ils et elles ont pris les données chiffrées des études pour opérer des analyses statistiques.
Il s’agit d’une méthodologie similaire à celle que d’autres chercheur·euse·s du pôle HU-ADIS avaient employée pour étudier la corrélation entre le TDAH et le sans-abrisme.
Les méta-analyses et les revues systématiques sont généralement considérées comme fournissant un niveau élevé de preuve scientifique.
En s’appuyant sur l’analyse rigoureuse d’un grand nombre d’études, soigneusement sélectionnées, elles offrent une fiabilité accrue des résultats et des conclusions
Différents critères ont été définis afin d’identifier les études à retenir :
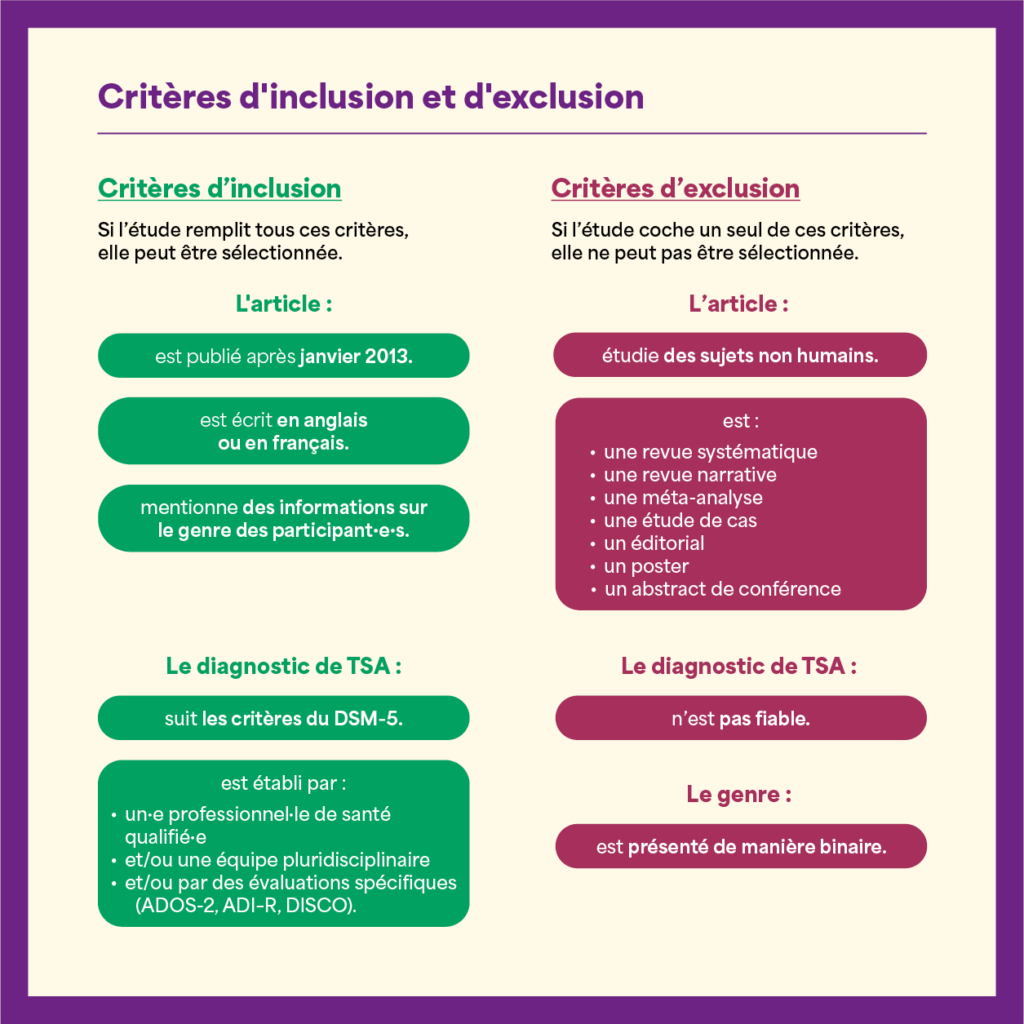
Sur plus de 7 000 études identifiées, seule une vingtaine ont été conservées après application des critères de sélection.
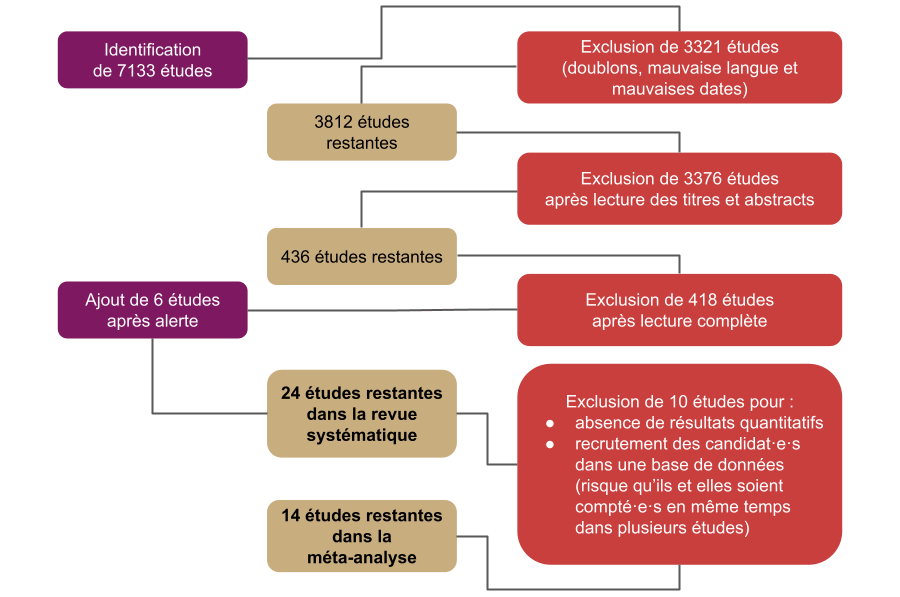
Quels ont été les résultats ?
Les résultats de la méta-analyse permettent d’estimer que 7,37 % des personnes autistes présenterait une diversité de genre. Toutefois, cette moyenne résulte de données très hétérogènes selon les études, avec des proportions variant de 0,85 % (Graham Holmes et al., 2020) à 27,27 % (Chang et al., 2022).
Cette différence pourrait s’expliquer par la manière dont la diversité de genre a été envisagée, mais aussi par les définitions du genre utilisées. En effet, certaines études avaient une définition binaire du genre : elles envisageaient uniquement que les participant·e·s se sentent appartenir à leur genre assigné ou au genre « opposé » à celui qu’on leur avait assigné à la naissance. À l’inverse, les études qui avaient une définition moins binaire du genre permettaient plus de fluidité dans les réponses.
Que faire face à de tels écarts ?
Face aux fortes variations des résultats d’une étude à l’autre, l’équipe a décidé de poursuivre ses investigations pour tenter de comprendre les raisons de telles disparités. Lors de ces analyses complémentaires, l’équipe s’est notamment interrogée sur la manière dont le diagnostic de TSA avait été posé. Cet élément ne semblait toutefois pas influencer le pourcentage de personnes autistes diverses de genre.
En revanche, deux critères sont ressortis. D’une part, du côté des études, l’objectif de recherche influence significativement les résultats trouvés. Quand une étude a pour objet le genre, le pourcentage de personnes autistes diverses de genre est bien plus élevé. L’équipe de recherche suppose que ces différences viennent de critères mieux établis pour caractériser la diversité de genre. D’autre part, du côté des personnes, le genre assigné à la naissance influence aussi les résultats trouvés, mais cette influence n’est pas significative. Les personnes autistes assignées filles à la naissance feraient plus souvent partie de la diversité de genre que les personnes autistes assignées garçon à la naissance, mais la puissance statistique de l’étude ne permet pas d’affirmer ce résultat.
Le « genre assigné à la naissance » est le genre enregistré de quelqu’un à la naissance. Il est le plus souvent établi en fonction des organes génitaux externes d’une personne : pénis pour l’homme, vulve pour la femme.
On emploie souvent les termes AFAB, pour assigned female at birth (assigné·e fille à la naissance) ; et AMAB, pour assigned male at birth (assigné·e garçon à la naissance).
Le genre assigné à la naissance ne correspond pas forcément à l’identité de genre d’une personne.
La corrélation entre TSA et diversité de genre est-elle une simple coïncidence ?
L’équipe du pôle HU-ADIS a relevé différentes hypothèses expliquant le potentiel lien entre TSA et diversité de genre. Elles se déclinent en trois catégories (Van Der Miesen et al., 2016) : les théories biologiques, psychologiques et sociales.
Selon certaines théories biologiques, les personnes autistes auraient un niveau de testostérone très élevé avant la naissance. Ce haut niveau influencerait le développement de leur cerveau : on parle d’ailleurs d’« extreme male brain », soit une forme extrême du cerveau masculin. Ainsi, les personnes autistes auraient du mal dans les activités perçues comme « plus féminines » (ce qui comprend les interactions sociales). Il y aurait moins de différences entre les hommes et les femmes autistes qu’entre les hommes et les femmes neurotypiques. Ces théories, n’ont cependant a l’heure actuelle jamais été validées par des données scientifiques.
Pour les théories psychologiques, ce seraient certaines particularités liées à l’autisme (comme les déficits en théorie de l’esprit, la rigidité ou les comportements obsessionnels) qui pourraient être à l’origine de la diversité de genre observée dans cette population. Par exemple, certain·e·s auteur·rice·s mentionnent que les difficultés à se percevoir soi-même et à se représenter les états mentaux de soi et d’autrui, en lien avec les difficultés de théorie de l’esprit, pourraient impacter la représentation de l’identité de genre, chez les personnes avec autisme. D’autres hypothèses s’intéressant à l’impact de la rigidité cognitive proposent que les enfants avec autisme conserveraient une croyance de genre très stéréotypée, même en grandissant, ce qui pourrait constituer la base de la diversité de genre dans cette population.
Enfin, les théories sociales insistent sur le caractère socialement construit du genre et expliquent la diversité de genre des personnes autistes par leur fonctionnement social non normatif. Il se pourrait, par exemple, que les personnes ayant un TSA résistent davantage au conditionnement social genré.
La revue ne cherche toutefois pas à établir la véracité de ces théories. Les chercheur·euse·s insistent d’ailleurs sur le besoin de conduire un plus grand nombre d’études, afin de mieux comprendre ces interactions.
Quelles ont été les difficultés rencontrées ?
L’équipe du pôle HU-ADIS a fait face à plusieurs obstacles pour réaliser sa revue, notamment le manque d’études sur le long terme et le manque de comparaisons entre personnes autistes et personnes neurotypiques.
De plus, l’identité de genre est un angle de recherche relativement nouveau dans le domaine. Certaines études étaient plus binaires que d’autres : elles manquaient donc de choix possibles dans les réponses proposées aux participant·e·s pour qualifier leur identité de genre. D’autres études excluaient de facto les personnes diverses de genre de leur protocoles. Enfin, il est aussi possible que des personnes diverses de genre se soient autocensurées ou n’aient pas participé à des études.
Un biais de publication a donc été mis en évidence. Il est plus que probable que l’on sous-estime la prévalence de la diversité de genre dans l’autisme pour ces différentes raisons. D’ailleurs, en appliquant des méthodes de correction des biais de publication, la prévalence de la diversité de genre augmente, ce qui montre que le chiffre annoncé plus haut (7,3 % des personnes autistes seraient diverses de genre) n’est pas surestimé.
Quelles suites pour l’étude ?
D’une part, Clara Gloanec, une interne du pôle, s’est intéressée à la manière de poser les diagnostic d’autisme chez les personnes diverse de genre. Pour sa thèse de médecine, elle a réalisé une méta-analyse et une revue systématique mettant en évidence que les outils utilisés sont le plus souvent des questionnaires de dépistage ou des autodiagnostics, permettant assez mal de définir les populations.
D’autre part, Élodie Peyroux, PhD, et le Dr Guilhem Bonazzi poursuivent leurs travaux afin de mieux appréhender la manière dont l’identité de genre se construit chez les personnes autistes appartenant à la diversité de genre. Pour explorer cette question, il et elle réalisent des entretiens qualitatifs avec des personnes autistes de tous âges, sexes et genres, afin d’identifier leurs points communs, leurs différences, ainsi que la façon dont chacun·e perçoit et vit son identité de genre.
Ressources
- Journée iMIND #3 – Explorer les diversités : à l’intersection des identités trans et de l’autisme
- Étude du Dr Guilhem Bonazzi et d’Élodie Peyroux, PhD
- Études citées dans l’article :
- Chang et al., 2022 – Étude retenue dans la revue systématique/méta-analyse et trouvant la plus grande proportion de personnes diverses de genre dans l’autisme (27,27 %)
- Graham Holms et all, 2020 – Étude retenue dans la revue systématique/méta-analyse et trouvant la plus petite proportion de personnes diverses de genre dans l’autisme (0,85 %)
- Mazzoli et al., 2022 – Étude montrant que l’hormonothérapie peut parfois diminuer les traits autistiques chez des personnes diverses de genre
- Van Der Miesen et al., 2016 – Étude reprenant les différentes théories expliquant le lien entre TSA et diversité de genre.

Femmes et TDAH : manifestations, diagnostic et parcours de vie
Résumé
Le trouble du déficit de l’attention avec ou sans hyperactivité (TDAH) reste aujourd’hui largement sous-diagnostiqué chez les femmes. Ce webinaire propose un éclairage sur les spécificités du TDAH au féminin, à travers un échange croisant témoignage et approche clinique.
La première partie présentera le témoignage d’une personne concernée, depuis son enfance, marquée par un profil discret de type inattentif, jusqu’à l’émergence d’un TDAH plus envahissant à l’âge adulte avec des difficultés à se conformer aux normes sociales genrées.
Une seconde séquence apportera un regard clinique sur les particularités du TDAH chez les femmes. Après un bref retour historique, seront abordés les spécificités de l’inattention, de l’impulsivité et de l’hyperactivité dans les trajectoires féminines, ainsi que les enjeux du repérage précoce et de la reconnaissance de ce trouble.
Intervenantes
- Dre Dora Wynchank, psychiatre exerçant à PsyQ à la Hague (Pays-Bas). Elle mène aussi des travaux de recherche à la Vrije Universiteit d’Amsterdam.
- Sarah Belmas, autrice-illustratrice et personne concernée

Les personnes sans domicile sont-elles plus concernées par le TDAH ?
TDAH et sans-abrisme : une corrélation peu étudiée
Ne pas avoir de domicile fixe peut engendrer ou renforcer de multiples problèmes de santé. Curieusement, malgré le fait que l’on dénombre environ 150 millions d’enfants vivant à la rue dans le monde, les enfants et les adolescent·e·s sans domicile font l’objet de peu d’études sur leur santé et leur bien-être.
Nous avons interrogé la professeure Caroline Demily et le docteur Charles Denis, du pôle hospitalo-universitaire Autisme, neuroDéveloppement et Inclusion Sociale (HU-ADIS) du Vinatier, qui se sont intéressé·e·s à cette question.

Tout a commencé par une observation de la Professeure Demily qui a été frappée par la présence importante de personnes sans domicile fixe (SDF) présentant des comportements évocateurs de troubles du neurodéveloppement (TND), tels que le trouble du déficit de l’attention avec ou sans hyperactivité (TDAH) ou l’autisme. Elle évoque notamment une personne qui passait ses journées à écrire au sujet d’une planète. Cela a fait germer l’idée d’un projet de recherche. En effet, on sait que d’une part, les personnes SDF sont une population relativement peu étudiée et chez qui les troubles psychiques sont surreprésentés ; d’autre part, beaucoup de TND sont diagnostiqués de manière erronée et vus comme des troubles psychiques.
Partant de ce paradoxe, le pôle HU-ADIS du Vinatier a décidé d’étudier le lien entre absence de domicile fixe et TDAH chez les enfants et adolescent·e·s (Denis et al., 2025).
Le TDAH fait partie des TND. Il comporte des symptômes d’inattention et d’hyperactivité ou d’impulsivité. Il concerne environ 5,9 % des enfants et adolescent·e·s. Avoir un TDAH augmente d’ailleurs le risque d’être SDF un jour dans sa vie. Une étude s’étalant sur 33 ans a observé que les hommes ayant un TDAH ont entre 3 et 4 fois plus de chance d’être confrontés à la perte de logement que les autres hommes (Murillo et al., 2016).
Établir un lien entre avoir un TDAH et être SDF permettrait d’informer les clinicien·ne·s et les autorités afin de mieux accompagner les populations concernées. La prise en charge du TDAH nécessite un suivi régulier, ce qui est difficile d’accès pour les personnes SDF.
Comment les chercheur·euse·s ont-ils procédé ?
Les chercheur·euse·s ont réalisé une revue systématique et une méta-analyse.
- Une revue systématique consiste à réunir le plus d’études scientifiques possible sur un sujet.
- Une méta-analyse consiste à prendre tous les résultats chiffrés de ces études afin de les mettre en commun.
Par ces deux procédés, les chercheur·euse·s limitent les biais car ils tirent leurs conclusions sur un large ensemble de cas. Mais pour cela, il a fallu établir certains critères de collecte afin de ne garder que les études pertinentes au regard du sujet.

Il a donc fallu passer au crible de nombreuses études pour vérifier si elles répondaient à ces critères. Sur 391 études recensées, seules 13 ont été retenues. Les données ont ensuite été compilées.
La qualité des études a été examinée grâce à des grilles d’évaluation.
Une batterie de tests statistiques a permis de conclure ou d’attester que les différences entre les études n’étaient pas dues au hasard ni à des biais de publication ou de taille d’échantillon. En effet, les études sur une petite population ont parfois des résultats drastiquement différents par rapport à celles effectuées sur des échantillons plus larges, ce qui peut biaiser la fiabilité en donnant l’impression qu’un phénomène est bien plus fort qu’il ne l’est en réalité.
Quelles ont été les difficultés rencontrées ?
La définition choisie pour le terme homeless n’était pas toujours indiquée dans les études. Or, en anglais, homeless peut faire référence à une grande variété de situations, allant de la plus extrême (le sans-abrisme, où l’on n’est pas hébergé du tout) au fait de ne pas avoir de domicile fixe (où l’on reçoit parfois de l’aide médico-sociale). Ces situations peuvent aussi évoluer dans le temps et être impactées par les différents dispositifs mis en place dans les pays. Les chercheur·euse·s ont donc fait le choix d’une définition la plus englobante possible, notamment du fait du petit nombre d’études.
De plus, la méthodologie utilisée pour recenser les cas de TDAH n’a pas été la même dans chaque étude. Souvent, des échelles de dépistage (moins fiables) ont été favorisées par rapport à des échelles diagnostiques (plus fiables), ce qui complique l’interprétation des données.
Qu’a-t-on observé ?
La méta-analyse a mis en lumière une grande diversité des résultats. Le pourcentage des enfants et adolescent·e·s SDF ayant un TDAH oscillait entre 1,6 % dans une étude népalaise (Ojha et al., 2013) et 64,5 % dans une étude canadienne (Labelle et al., 2020). En France, il était estimé à 2,4 % (Roze et al., 2016). Afin de concilier ces résultats, une moyenne pondérée a été effectuée, c’est-à-dire que l’on a pris en compte la taille des populations de chaque étude lors du calcul. Selon cette méta-analyse, la prévalence du TDAH atteindrait 22,8 % chez les enfants et adolescent·e·s SDF. Mais quel que soit le chiffre exact, il est bien supérieur à celui observé dans la population générale (5,9 % des enfants et adolescent·e·s).
Les chercheur·euse·s nous rappellent d’ailleurs que ces chiffres sont à prendre avec précaution. Ils indiquent plutôt une tendance qu’un résultat net en raison des différentes méthodologies employées.
Par ailleurs, on a observé que le paramètre ayant le plus d’impact sur la prévalence du TDAH chez les enfants et adolescent·e·s SDF était l’âge : on passe de 13,1 % d’enfants (moins de 12 ans) ayant un TDAH à 43,1 % d’adolescent·e·s (plus de 12 ans) ayant un TDAH. Les chercheur·euse·s pensent qu’un tel bond s’explique par l’environnement familial. En effet, dans toutes les études sauf une (Ojha et al., 2013), les enfants étaient à la rue avec leur famille tandis que les adolescent·e·s étaient seul·e·s.

Certaines de ces raisons poussant les adolescent·e·s à la rue peuvent être liées aux conséquences d’un TDAH, ou bien participer au développement ou à l’exacerbation des symptômes d’un TDAH.
Y a-t-il des choses à mettre en place pour contrer le phénomène ?
Cette méta-analyse invite à prendre en compte l’absence de domicile et le TDAH de manière plus globale. En effet, d’un côté, le TDAH et ses comorbidités peuvent renforcer la probabilité de devenir une personne SDF ; de l’autre, l’absence de domicile fixe peut exacerber les symptômes du TDAH. Il semble primordial de chercher à diagnostiquer au plus tôt, d’autant plus quand on sait qu’un retard de prise en charge peut augmenter le taux de mortalité. Les personnes SDF accèdent difficilement à des soins de santé : les réintégrer dans le système de soin est impératif.
En France, il existe des équipes mobiles psychiatrie-précarité (EMPP). Or, selon la professeure Demily, elles ne sont pas assez formées aux TND. La lecture très « psychiatrisante » peut donner lieu à des erreurs de diagnostic : un TDAH pourra être pris pour un trouble de la personnalité, ou un trouble du spectre de l’autisme (TSA) pourra être pris pour une schizophrénie. Selon elle, si l’on observe des problèmes d’addiction chez un jeune, la question du TDAH devrait systématiquement être posée (et il en va de même pour les difficultés d’insertion sociale, qui devraient au moins faire évoquer un TSA).
Le docteur Denis ajoute que ce manque de considération des TND est observé dans toute la psychiatrie adulte. Pour en arriver à la rue, « il y a souvent eu des ratés en amont ». Le passage à l’âge adulte est une période charnière pour les personnes ayant un TND, et on peut déplorer le manque d’accompagnements et d’aménagements.
Il faudrait donc développer les études de ce type, mais aussi s’intéresser aux trajectoires de vie pour identifier les ruptures de parcours.
Quelles suites pour l’étude ?
Le pôle HU-ADIS souhaite poursuivre ses recherches, cette fois-ci sur le terrain ! L’objectif sera de faire des évaluations diagnostiques chez des adultes SDF en Centre d’hébergement et de réinsertion sociale (CHRS). Comme ces personnes seront en CHRS, il sera plus facile d’effectuer un suivi et d’obtenir des résultats sur le temps long qu’avec des personnes sans-abris.
Trois TND seront recherchés : le TDAH, le TSA et le TDI (trouble du développement intellectuel). C’est donc une étude très ambitieuse qui se profile, mais qui permettra de poser un cadre théorique important. Il s’agira d’une première en France.
Ressources
- (Denis et al., 2025) Revue systématique et méta-analyse du pôle HU-ADIS au sujet de la prévalence du TDAH chez les personnes SDF
- (Labelle et al., 2020) Étude canadienne (prévalence de 64,5 %)
- (Murillo et al., 2016) Étude de 33 ans
- (Ojha et al., 2013) Étude népalaise (prévalence de 1,6 %)
- (Roze et al., 2016) Étude française (prévalence de 2,4 %)

Dyspraxie et réussite académique : construire une université accessible à tous
Résumé
La dyspraxie, également appelée trouble développemental de la coordination, touche de nombreuses personnes, y compris parmi la population étudiante. Encore largement sous-diagnostiquée en raison d’un manque de formation chez les professionnel·le·s de santé, elle engendre des difficultés souvent invisibles qui peuvent complexifier les parcours académiques et personnels.
Lors de ce webinaire, Alice Gomez apportera un éclairage sur la dyspraxie : définition, évolution à l’âge adulte, stratégies de compensation, ainsi que les obstacles rencontrés dans l’accès au diagnostic.
Nous explorerons également les répercussions concrètes sur la vie universitaire, à travers le témoignage d’Emeric Sarrou qui partagera son expérience, ses stratégies et ses propositions pour mieux accompagner les étudiant·e·s concerné·e·s.
Ce temps d’échange sera l’occasion de réfléchir collectivement aux leviers d’action pour lutter contre la stigmatisation et favoriser une université plus inclusive.
Intervenant·e·s
- Alice Gomez, enseignante-chercheuse en psychologie cognitive au Centre de Recherche en Neurosciences de Lyon (CRNL)
- Emeric Sarrou, étudiant en Master 2 de neurosciences

Identification d’un nouveau gène impliqué dans les troubles du neurodéveloppement : le gène DDX17
La recherche sur les troubles du neurodéveloppement (TND) vient de franchir un nouveau cap grâce à une collaboration internationale regroupant des équipes de recherche en France, au Royaume-Uni, en Allemagne, en Italie, en Islande et aux États-Unis. Publiés dans la prestigieuse revue Brain, ces travaux mettent en lumière le rôle du gène DDX17 dans le développement neuronal.
Retour sur cette découverte à la frontière entre génétique médicale et recherche fondamentale.

DDX17 : un gène au cœur de la régulation génique
Le gène DDX17 code pour une protéine appartenant à la famille des hélicases, qui sont impliquées dans la régulation de l’expression des gènes. Ces protéines jouent donc un rôle clé dans le contrôle des étapes menant à la synthèse des protéines, éléments constitutifs de la plupart de nos cellules humaines.
« Jusqu’à présent, nous étions surtout centrés sur de la recherche fondamentale autour des rôles de DDX17 dans la régulation des gènes », explique Cyril Bourgeois, qui a co-dirigé cette étude. « L’opportunité de collaborer avec des généticiens cliniques nous a permis d’explorer des applications directes de nos travaux. »
Les troubles du neurodéveloppement résultent d’une interaction complexe entre facteurs génétiques et environnementaux, dont les mécanismes précis restent encore largement méconnus. On estime aujourd’hui qu’environ 1 000 gènes sont impliqués dans ces troubles. Par ailleurs, l’influence de facteurs environnementaux est également étudiée pour mieux comprendre leur impact sur le développement cérébral. Grâce aux avancées en génomique, les chercheurs continuent d’affiner la liste des gènes impliqués et d’explorer les mécanismes biologiques sous-jacents, ouvrant ainsi la voie à de nouvelles approches diagnostiques et thérapeutiques. Cette étude sur le gène DDX17 permet de mettre en lumière un nouveau gène dont la mutation entraîne des conséquences neurodéveloppementales.
Une approche multidisciplinaire pour une découverte d’envergure
Tout a commencé quand une équipe de généticiens britanniques de l’Université de Southampton, dirigée par Sarah Ennis, a identifié le gène DDX17 comme un candidat d’intérêt dans les troubles du neurodéveloppement (TND). Grâce aux données issues du projet « 10 000 Genomes », ils ont établi un lien possible entre des mutations du gène DDX17 et plusieurs patients porteurs de TND, présentant un tableau clinique caractérisé notamment par une déficience intellectuelle, un retard de la parole et du langage, et un retard moteur, associé parfois à un syndrome autistique. Cependant, cette hypothèse nécessite une validation scientifique rigoureuse.
Ainsi, l’équipe britannique a entrepris d’élargir leur panel de patients présentant des mutations sur ce gène, et a par ailleurs sollicité une collaboration avec l’équipe de Cyril Bourgeois du Laboratoire de Biologie et Modélisation de la Cellule de l’ENS, qui travaillait déjà sur le gène DDX17. L’objectif de cette collaboration était d’établir un lien entre la fonction de ce gène dans le développement neuronal et cette nouvelle pathologie, afin de mieux en comprendre les causes au niveau cellulaire et moléculaire.
Une signature transcriptomique associée au neurodéveloppement
L’équipe de Cyril Bourgeois a tout d’abord mené une analyse transcriptomique sur des cellules humaines. Cette approche consiste à séquencer de manière exhaustive tous les ARN messagers de ces cellules, en comparant celles où le gène DDX17 est inactivé à celles où il ne l’est pas. Cette analyse, réalisée par une doctorante de l’équipe, Valentine Clerc, et par un ingénieur bio-informaticien, Xavier Grand, a permis d’identifier 350 gènes dont l’expression est dérégulée en l’absence du gène DDX17.
Une grande majorité de ces gènes est associée au développement morphogénique, et plus spécifiquement au développement neuronal, fournissant une piste sur le mécanisme pathologique sous-jacent chez les patients.

Des modèles animaux pour comprendre la fonction du gène et les effets des mutations
Fort de ces premières constatations, des recherches expérimentales sur des modèles animaux ont été réalisées afin de mieux comprendre les fonctions de DDX17 dans le développement cérébral.
Tout d’abord, Julien Courchet et son équipe ont utilisé une technique de micro-injection pour introduire, dans le cerveau d’embryons de souris en gestation, des molécules visant à inactiver ponctuellement le gène DDX17, sans le supprimer entièrement du génome, contrairement à un knock-out. Cette approche, plus rapide, permet d’obtenir des résultats en quelques semaines, contre plusieurs mois pour un knock-out. En suivant l’évolution du cerveau des souris de la période prénatale à la phase postnatale, Géraldine Meyer-Dilhet, ingénieure d’étude au sein de l’équipe, a observé des anomalies dans la croissance et la ramification des axones, signes d’un développement neuronal altéré.
Ces observations ont été confirmées par des expériences in vitro : Géraldine Meyer-Dilhet et Laloe Monteiro, deux ingénieures de l’équipe, et Martijn Kerkhofs, chercheur post-doctorant, ont mis en place des cultures neuronales issues de souris, dans lesquelles ils ont reproduit l’inhibition du gène en question. Les mêmes anomalies de croissance et de ramification ont été constatées, confirmant que l’altération se manifeste à la fois in vivo et in vitro.
Pour approfondir cette étude, des expériences de « rescue » (ou de sauvetage) ont aussi été réalisées: une copie fonctionnelle du gène DDX17 a été ré-introduite dans les cellules après son inactivation, ce qui a restauré le développement neuronal typique. Ces résultats renforcent l’idée que les altérations observées sont directement liées à l’inactivation du gène DDX17.
De manière complémentaire, une équipe de l’université de Portsmouth a réalisé un knock-out du gène DDX17 chez le crapaud xénope, un modèle animal particulièrement adapté à ce type de manipulation. Cette inactivation a révélé des anomalies similaires à celles observées chez la souris, notamment une croissance neuronale et axonale réduite.
De plus, une analyse comportementale des têtards dépourvus du gène a pu être réalisée. Grâce à des tests en labyrinthes, l’équipe anglaise a mis en évidence des altérations : alors que les têtards normaux alternent systématiquement entre les directions gauche et droite, ceux privés du gène DDX17 montrent un comportement désorganisé. Ces résultats traduisent une altération significative de leur mémoire de travail.
Bien qu’une comparaison directe avec les humains reste limitée, ces résultats renforcent l’hypothèse d’une implication du gène DDX17 dans les troubles du neurodéveloppement, accompagnée de répercussions comportementales.
En effet, le gène DDX17 est hautement conservé parmi les eucaryotes, c’est-à-dire qu’il est présent chez tous les organismes multicellulaires, depuis la levure jusqu’à l’humain. Cette conservation exceptionnelle tout au long de l’évolution met en évidence son importance biologique fondamentale.
Vers de nouvelles perspectives diagnostiques et thérapeutiques
Cette étude ouvre la voie à de nombreuses applications. « Notre objectif est d’inciter les cliniciens à intégrer le gène DDX17 dans leurs analyses génétiques afin d’identifier d’autres porteurs de mutations et de mieux comprendre les conséquences cliniques associées », souligne Cyril Bourgeois. À ce titre, une équipe néerlandaise gérant une base de données dédiée aux maladies génétiques rares (Human Disease Genes) a récemment pris contact avec lui afin de lui proposer d’être la personne référente pour le suivi et l’analyse des futurs cas cliniques identifiés. Cette plateforme permet de mettre en relation les familles de nouveaux patients avec des professionnels de santé et des chercheurs. D’un point de vue fondamental, les recherches futures viseront à décrypter les mécanismes par lesquels ces mutations altèrent la fonction de la protéine. De plus, plusieurs revues internationales ont mis en évidence le lien entre la famille de protéines à laquelle appartient DDX17 et les troubles du neurodéveloppement, ouvrant ainsi un champ d’investigation prometteur.
Une collaboration internationale exemplaire
Ce projet a impliqué quatre unités de recherche Inserm (Laboratoire de Biologie et Modélisation de la Cellule de Lyon, le laboratoire de Physiopathologie et Génétique du Neurone et du Muscle de Lyon, le Centre de Recherche en Cancérologie de Lyon, le laboratoire de Génétique des Anomalies du Développement de Dijon) et de nombreux partenaires à travers le monde. Il illustre la puissance de la science collaborative pour répondre à des questions complexes. La publication de ces travaux dans une revue prestigieuse souligne leur importance et leur potentiel impact pour les patients et les cliniciens.
Cette étude n’est qu’un premier pas dans l’exploration des rôles du gène DDX17 et ouvre la voie à des avancées significatives dans le diagnostic et la prise en charge des troubles du neurodéveloppement.
En résumé
En savoir plus:
Bonne nouvelle

A lire également
De la recherche fondamentale au patient, il n’y a parfois qu’un pas.
À l’occasion de la Journée Internationale des Maladies Rares, Thomas Boulin nous explique le lien entre troubles du neurodéveloppement, épilepsies sévères et le gène NBEA.
En savoir plus
Trouble du neurodéveloppement sévère et emploi : dépasser les idées reçues et construire l’inclusion
Présentation
Aujourd’hui, le modèle dominant dans les établissements médico-sociaux cantonne les personnes avec un Trouble du Neurodéveloppement (TND) sévère à des activités occupationnelles, partant du postulat erroné qu’elles ne sont pas en mesure de travailler. Pourtant, des initiatives prouvent que, grâce à la formation des professionnels et à un accompagnement adapté, l’insertion professionnelle est non seulement possible, mais bénéfique pour tous.
Ce webinaire mettra en lumière le travail de l’association Vivre et Travailler Autrement, qui a développé une méthodologie innovante ayant déjà permis l’inclusion d’une cinquantaine de personnes porteuses d’un trouble du spectre de l’autisme et d’un trouble du développement intellectuel, tant au niveau de l’emploi que de l’habitat. Nous suivrons plus particulièrement le parcours d’une personne accompagnée dans son insertion professionnelle, pour mieux comprendre les enjeux et les solutions mises en place.
Nous aborderons également les raisons d’intégrer ce dispositif, tant du point de vue des personnes concernées et de leurs familles que des professionnels du secteur médico-social. Quels espoirs et attentes ce type d’initiative suscite-t-il ? Quels changements implique-t-il pour les professionnels et les structures existantes ?
Ce temps d’échange sera l’occasion de questionner nos représentations et d’identifier les leviers concrets pour offrir de véritables perspectives professionnelles aux personnes avec un TND sévère.
Rejoignez-nous pour faire évoluer les mentalités et construire un monde du travail plus inclusif !
Intervenantes
- Marylin Causse, directrice de l’association Vivre Et Travailler Autrement
- Sandrine Raymond, cheffe de projet Vivre Et Travailler Autrement
- Anne Duchamp, cadre supérieure de santé, pôle HU-ADIS, Le Vinatier – Psychiatrie universitaire Lyon Métropole
- Christine Celio, éducatrice spécialisée, Maison d’Accueil Spécialisée Maurice Beaujard, Le Vinatier – Psychiatrie universitaire Lyon Métropole
Lien utile

Épilepsie et travail : défis, conseils et témoignage
Présentation
Ce webinaire explore les enjeux croisés entre l’épilepsie et le milieu professionnel, en mettant en lumière les défis et des solutions possibles.
La première partie s’intéresse au lien souvent méconnu entre troubles neurodéveloppementaux et épilepsie avec un rappel sur cette pathologie et ses problématiques. Nous abordons ensuite les défis rencontrés par les personnes souffrant d’épilepsie dans leur vie professionnelle : risque traumatique, transport, discriminations, etc. Grâce au témoignage d’une personne concernée, nous évoquons les moyens possibles de conciliation entre santé et emploi.
Ce moment d’échange fut l’occasion de découvrir les réalités vécues et de promouvoir des environnements professionnels plus inclusifs.
Intervenants
- Dr Sébastien BOULOGNE, Service de neurologie fonctionnelle et épileptologie, Hospices Civils de Lyon
- Victor BLOT, assistant ingénieur au sein de l’équipe TIGER (Recherche Translationnelle et Intégrative en Épilepsie), Centre de Recherche en Neurosciences de Lyon (CRNL), et personne concernée
Divercity : un dispositif pour améliorer l’inclusion dans la cité

Contexte
Depuis la loi de 2005 sur l’égalité des droits et des chances, les établissements recevant du public ont l’obligation de garantir leur accessibilité aux personnes en situation de handicap. Cependant, les aménagements actuels se concentrent principalement sur les handicaps moteurs ou sensoriels, tandis que les besoins liés aux handicaps invisibles — qui représentent 80 % des handicaps — sont souvent négligés. Les troubles du neurodéveloppement font partie de ces handicaps invisibles. Il en résulte un enjeu fort à favoriser activement l’inclusion de ces personnes dans la cité.
Cet enjeu est inscrit dans la Stratégie nationale 2023-2027 pour les troubles du neurodéveloppement : faciliter la vie des personnes, des familles et faire connaître les troubles du neurodéveloppement dans la société (engagement 6).
Objectif
L’objectif du projet Divercity est de créer un écosystème adapté aux particularités des personnes avec des troubles du neurodéveloppement, avec l’appui et le concours d’un réseau de lieux publics et de commerçants sensibilisés et répertoriés sur une application mobile participative. Ces aménagements seront également favorables à la qualité de vie des personnes vieillissantes, en situation de fragilité et plus globalement à l’ensemble de la population.
Le dispositif
L’inclusion dans la ville des personnes concernées par des troubles du neurodéveloppement nécessite que les lieux publics, de convivialité et les commerces puissent s’adapter à leurs particularités.
- L’application Divercity va permettre aux usagers et aux familles de géolocaliser, dans un premier temps dans la Métropole de Lyon, les commerces, lieux de convivialité, clubs de sport ou d’activités, proposant des aménagements adaptés.
- Ces établissements, sur la base du volontariat, bénéficieront d’une courte formation pratique en e-learning et signeront une charte d’engagement sur un ou plusieurs aménagements (spatiaux et fonctionnels).
Travaux préliminaires
Une enquête réalisée auprès de personnes avec des troubles du neurodéveloppement a été réalisée pour identifier les difficultés rencontrées et les aménagements souhaités.
Des capsules vidéo pour former les commerçants
Sur une plateforme dédiée, une série de 6 vidéos abordant les particularités des personnes concernées sont actuellement mises à disposition des commerçants souhaitant s’engager dans ce projet pour :
- Expliquer les difficultés rencontrées par ces personnes
- Indiquer quelques bonnes pratiques simples et peu coûteuses à mettre en place.
Ces vidéos portent sur les éléments suivants :
Elles sont également disponibles sur notre chaîne YouTube.
Une application construite de façon participative
Pour fournir la solution la plus juste, chaque étape du projet est réalisée avec la contribution de personnes concernées. Pour concevoir l’application, un groupe de travail composé de pair-aidants et de jeunes accompagnés par le SESSAD EVAI du pôle HU-ADIS du Vinatier – Psychiatrie Universitaire Lyon Métropole a ainsi travaillé sur trois aspects : le design graphique, l’expérience utilisateur et la rédaction des textes.
Au-delà du dispositif, un projet de recherche soutenu par Shape-Med@Lyon
L’application permettra de collecter des données acquises en situation réelle afin de mieux caractériser les comportements et préférences des usagers.
Un projet de recherche, en collaboration avec l’Université Lyon 2 et la participation du cabinet Mengrov, est en cours pour :
- Mesurer l’impact de l’application sur la qualité de vie des usagers
- Caractériser plus finement le comportement des usagers et mieux comprendre les préférences concernant les environnements bâtis
- Évaluer la pertinence des aménagements
- Rédiger un guide de bonnes pratiques pour la conception d’espaces
Par ailleurs, ce projet permettra également de :
- Mesurer l’impact de la sensibilisation et la perception des TND à moyen et long terme auprès des commerçants
- Évaluer les leviers et les obstacles pour la mise en place des aménagements
Un projet participatif
Le projet Divercity est impulsé par Le Vinatier, le Centre d’excellence iMIND et l’Institut des Sciences Cognitives Marc Jeannerod. Il bénéficie du soutien de la Fondation Orange et de Shape-Med@Lyon ainsi que du Synapse-Lab du Vinatier. Le projet de recherche est mené en collaboration avec l’Université Lumière Lyon 2 et avec la participation de l’agence de design sociétal Mengrov.
Des acteurs-clés sont mobilisés à chaque étape du projet :
- Conception des capsules vidéo et de l’application : groupe de travail (clinicien·nes, chercheurs et chercheuses, universitaires, représentant·es d’associations, pair-aidant·es, personnes concernées)
- Rédaction du cahier des charges de l’application : Le Vinatier (cellule innovation Digimentally et le Synapse Lab)
- Déploiement du dispositif et démarchage des différents lieux : commerces, équipements municipaux, lieux accueillant du public
- Recherche de soutien : collectivités territoriales, entreprises privées, fondations, associations d’intérêt public, particuliers

En résumé
- Une application utile pour les personnes concernées par l’autisme et les troubles du neurodéveloppement, et toute personne ayant des besoins spécifiques.
- Un projet pluridisciplinaire.
- Les personnes concernées impliquées à chaque étape du projet.
- Un projet de recherche innovant portant sur des données acquises en situation réelle.
Ce projet vous intéresse ?
Que vous soyez commerçant ou que vous travailliez dans un lieu accueillant du public, si vous souhaitez en savoir davantage sur le dispositif, nous vous invitons à renseigner vos coordonnées en consultant le site Divercity ou en nous envoyant un email.
Vous pouvez aussi suivre l’avancée du projet sur les réseaux sociaux : LinkedIn, Instagram et Facebook.
Liens utiles
- www.divercity.app
- Télécharger la plaquette de présentation de Divercity
- LOI n° 2005-102 du 11 février 2005 pour l’égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées
- Nouvelle stratégie nationale pour les troubles du neurodéveloppement : autisme, Dys, TDAH, TDI
2023-2027
Annonce iMIND

A lire également
Divercity
Avec le dispositif Divercity, l’objectif est de créer un écosystème adapté aux particularités des personnes avec des troubles du neurodéveloppement, avec l’appui et le concours d’un réseau de lieux publics et de commerçants sensibilisés et répertoriés sur une application mobile participative.
En savoir plus
Le premier magazine dédié à la neurodiversité
À l’occasion de la sortie du premier numéro de « Zèbres & cie », nous avons rencontrées la directrice de publication et la rédactrice en cheffe pour échanger à propos du magazine :
Céline LIS-RAOUX
Directrice de publication de “Zèbres & cie”, ancienne cheffe de service et journaliste à l’Express, fondatrice de Rose Magazine à destination des femmes atteintes d’un cancer. Il est distribué gratuitement dans les services de cancérologie, sur le modèle de ventes de pages de publicité, mécénat de compétences et dons (Association Roseup). En 2012 elle est élue femme de l’année par France Télévision, RTL et Marie-Claire. En 2017, elle est faite chevalière de l’ordre national du mérite.
Claudine PROUST
Rédactrice en cheffe et journaliste de “Zèbres & cie”, magazine dédié à la neurodiversité, elle est ex-cheffe de la rubrique santé au Parisien-Aujourd’hui, journaliste spécialisée dans les questions d’éducation et de santé ; régulière de : Particulier Santé, Top Santé, Pleine Vie et Rose Magazine. Elle est également l’auteure d’ouvrages de santé et d’éducation.

Couverture du premier numéro du magazine Zèbres & cie : www.zebre-et-compagnie.fr
Qu’est-ce qui vous a poussé à créer
ce magazine ?
Nous avons créé ce magazine parce que nous sommes mamans d’enfants atypiques. En tant que parents, nous faisons souvent preuve de créativité pour trouver des astuces, et nous voulons partager ces expériences.
Il est essentiel de changer le regard du grand public sur la neurodiversité. La neurodiversité, c’est le vivant. Trop souvent, on essaie de mettre le vivant dans des cases : on entend des jugements comme « c’est un feignant » ou « vous êtes un mauvais parent », alors qu’il est crucial de comprendre que ces cases ne sont pas adaptées.
Les programmes scolaires sont conçus par et pour des neurotypiques, ce qui contribue à reproduire cette norme, comme l’a souligné Bourdieu. Nous ne pourrons pas changer cela uniquement par des lois. Nous voulons savoir comment d’autres parents font face à ces défis.
Chaque association opère souvent dans son propre couloir, avec des parents qui tentent de changer la loi en fonction de leurs propres difficultés. Cela crée des micro-marchés. Pourtant, nous sommes nombreux dans cette communauté, et ensemble, nous pouvons avoir un poids plus important. Si nous sommes suffisamment nombreux pour nous unir, nous pourrons interroger la norme sociale actuelle, qui est souvent déconnectée de la réalité. Si nous parvenons à faire évoluer le territoire de cette norme, nous pourrons véritablement faire avancer les choses.
Le titre du magazine a suscité quelques réactions sur les réseaux, le terme « zèbre » étant généralement associé aux personnes à haut potentiel intellectuel, de façon controversée*.
Dès la couverture de votre 1er numéro, vous titrez « HPI, n’en faites pas une maladie » comprenant une interview de Nicolas Gauvrit.
Le choix du terme « zèbre » fait-il référence au HPI, pourquoi ce choix ?
Le choix du terme « zèbre » pour notre magazine a effectivement suscité quelques réactions, mais nous l’assumons. Nous ne considérons pas ce terme comme la propriété exclusive d’un groupe particulier. Pour nous, le « zèbre » évoque plus largement la différence et la diversité, ce qui correspond parfaitement à notre vision éditoriale.
Notre décision repose sur plusieurs critères journalistiques et éditoriaux soigneusement réfléchis. « Zèbres & Cie » crée immédiatement un univers visuel positif et accueillant, incarnant un titre sympathique et mémorable. Le zèbre, vivant en troupeau tout en étant unique, symbolise parfaitement la neurodiversité que nous souhaitons mettre en lumière. De plus, l’expression « drôle de zèbre » évoque la différence de manière bienveillante, ajoutant une connotation tendre à notre approche.
Ce choix fait également écho à tout un imaginaire littéraire et culturel autour de la différence, enrichissant ainsi l’univers de notre magazine. Nous recherchions un terme suffisamment général pour englober diverses formes de neurodiversité, sans nous limiter à une condition spécifique, ce qui permet une approche inclusive. Notre objectif est d’offrir des solutions et du soutien, tout en maintenant une tonalité positive, sans alourdir le quotidien des personnes concernées et de leurs familles.
La réception de notre magazine a été globalement très positive, dépassant même nos attentes. Le fait que nous nous soyons retrouvés en rupture de stock après seulement deux semaines témoigne de l’intérêt du public pour cette approche. Cette réponse enthousiaste confirme que notre choix éditorial répond à un véritable besoin dans la communauté, et nous encourage à poursuivre dans cette voie pour les prochains numéros.
Quelles neurodiversités explorez-vous ?
Dans notre magazine, nous explorons une large gamme de neurodiversités, en reconnaissant que ces conditions sont souvent interconnectées et peuvent se chevaucher. Voici les principales neurodiversités que nous abordons :
- Tous les troubles « dys » (dyslexie, dyspraxie, dyscalculie, etc.)
- Le Trouble du Déficit de l’Attention avec ou sans Hyperactivité (TDAH)
- Les Troubles du Spectre Autistique (TSA)
- Le syndrome de Gilles de la Tourette
- Le trouble du déficit intellectuel (incluant la trisomie 21)
- Le Haut Potentiel Intellectuel (HPI), abordé d’un point de vue scientifique
Nous gérons l’équilibre entre les différentes neurodiversités en adoptant une approche transversale qui met en lumière les défis quotidiens communs à plusieurs d’entre elles. Par exemple, les difficultés de socialisation peuvent toucher aussi bien les personnes atteintes de troubles du spectre autistique que celles souffrant de TDAH ou ayant un haut potentiel intellectuel. Au lieu de nous concentrer uniquement sur les spécificités de chaque condition, nous privilégions des solutions pratiques et des stratégies applicables à diverses neurodiversités. Nous abordons des questions pertinentes, comme celle du harcèlement, qui peut affecter plusieurs profils neuroatypiques.
Nous reconnaissons également que les troubles sont souvent croisés, ce qui signifie qu’une personne peut présenter plusieurs neurodiversités simultanément. Cette compréhension nous pousse à adopter une approche inclusive, veillant à ce que chaque numéro aborde un éventail de neurodiversités sans favoriser une condition par rapport aux autres. Nous nous efforçons de fournir un contenu scientifique équilibré, en présentant des informations à jour et validées, tout en évitant les stéréotypes ou les simplifications excessives.
Cette approche nous permet de créer un contenu riche et varié, tout en soulignant l’importance de considérer chaque individu dans sa globalité, au-delà des étiquettes diagnostiques. En mettant l’accent sur la diversité des expériences et des défis rencontrés par les personnes neurodivergentes, nous espérons contribuer à une meilleure compréhension et acceptation de la neurodiversité dans la société.
Parmi votre comité de conseil on retrouve le Pr Franck Bellivier, Mme Agnès Buzyn, le Pr Richard Delorme, le Pr Thomas Bourgeron, le Pr Yann Le Strat et M. Adrien Taquet.
Comment travaillez-vous avec ces experts pour garantir la qualité des informations publiées ?
Notre collaboration avec des experts et des professionnels de santé renommés est essentielle pour garantir la qualité et la précision des informations que nous publions dans notre magazine. Nous travaillons en étroite relation avec ces conseillers médicaux, dont le Pr Franck Bellivier, Mme Agnès Buzyn, le Pr Richard Delorme, le Pr Thomas Bourgeron, le Pr Yann Le Strat et M. Adrien Taquet. Avant chaque publication, nous leur envoyons le chemin de fer du magazine afin qu’ils puissent donner leur avis sur les sujets que nous prévoyons d’aborder.
Après la rédaction des articles, ces experts relisent l’intégralité du contenu du magazine. Cette étape cruciale nous permet de nous assurer que les informations présentées sont exactes, à jour et conformes aux connaissances scientifiques actuelles. Leur expertise dans divers domaines liés aux neurosciences et aux troubles du neurodéveloppement est un atout majeur pour valider la pertinence et la précision de nos articles.
Suite à leurs retours, nous effectuons les ajustements nécessaires pour garantir la qualité optimale de nos publications. Cette approche rigoureuse, impliquant des experts reconnus à chaque étape du processus éditorial, nous permet d’offrir à nos lecteurs un contenu fiable et de haute qualité scientifique. En intégrant les recommandations de ces spécialistes, nous renforçons notre engagement envers une information précise et bien documentée, essentielle pour aborder les enjeux complexes liés à la neurodiversité.
Pouvez-vous nous décrire votre processus éditorial ?
Notre processus éditorial pour « Zèbres & Cie » est à la fois rigoureux et flexible, visant à créer un contenu équilibré et pertinent pour notre communauté diverse.
Nous commençons par un brainstorming qui nous permet de constituer une pile d’idées de sujets. Dans cette phase, nous veillons à ce que chaque numéro aborde un éventail de neurodiversités, afin que tout le monde puisse s’y retrouver. Après un premier numéro axé sur les parents, nous cherchons également à élargir notre audience, notamment vers les jeunes adultes.
Pour établir la priorité des sujets à traiter, nous privilégions ceux qui touchent à la vie quotidienne. Par exemple, nous abordons des thèmes comme l’alimentation pour un enfant atteint de TSA ou de TDAH, ainsi que l’organisation des vacances. Nous intégrons systématiquement des « petits tips pratiques » dans chaque numéro pour apporter une valeur ajoutée aux lecteurs. De plus, nous nous assurons d’inclure des témoignages représentant chaque trouble, afin de combattre le sentiment de solitude souvent ressenti par les familles concernées. Nous cherchons également à ouvrir notre magazine sur des loisirs et des aspects culturels, tout en abordant des sujets d’actualité scientifique.
Une fois les sujets identifiés, nous procédons à une validation rigoureuse. Pour chaque thème, nous identifions des personnes ressources à interviewer. Nous autorisons systématiquement les scientifiques à relire leurs citations et les articles qui les concernent. Notre conseil scientifique est également impliqué dans ce processus : nous soumettons les articles scientifiques pour obtenir un regard extérieur et des suggestions de correction, notamment sur la terminologie utilisée.
Cette approche nous permet de maintenir un « temps plus long » dans notre traitement de l’information, en nous éloignant du rythme effréné du quotidien. Nous voulons offrir à nos lecteurs un contenu réfléchi et approfondi, tout en garantissant la qualité et la précision de nos publications.
Comment ce magazine s’inscrit-il dans le paysage médiatique actuel et quel impact espérez-vous avoir ?
Notre magazine s’inscrit de manière unique dans le paysage médiatique actuel en tant que premier média dédié spécifiquement à la neurodiversité. Nous nous positionnons comme un trimestriel qui aborde des sujets sociétaux à travers le prisme de la diversité neurologique, offrant ainsi une perspective nouvelle et nécessaire. Les retours que nous avons reçus, notamment lors de réunions avec des partenaires comme Bayard, sont très positifs. Cela nous encourage à poursuivre notre mission d’informer et de sensibiliser.
Notre impact sur la perception et la compréhension de la neurodiversité dans la société se manifeste à plusieurs niveaux. Tout d’abord, notre objectif principal est de contribuer à modifier la perception de la neurodiversité, en la présentant comme une source de diversité et de richesse plutôt que comme un handicap ou un fardeau. Nous cherchons ainsi à remettre en question la catégorisation systématique des personnes neurodivergentes, en les plaçant au centre du discours.
Nous proposons également des contenus fouillés et des sujets longs qui s’inscrivent dans l’actualité, permettant une compréhension approfondie des enjeux liés à la neurodiversité. À travers des portraits inspirants et des reportages variés, nous mettons en lumière les réussites et les contributions des personnes neurodivergentes dans divers domaines. De plus, notre magazine se veut une véritable « boîte à outils » pour les personnes neurodivergentes et leurs familles, offrant des conseils concrets pour améliorer leur qualité de vie.
Bien que le prix soit une contrainte due à notre indépendance et à nos coûts de production, nous nous efforçons de rendre notre contenu accessible au plus grand nombre, que ce soit en kiosque ou en ligne. En choisissant une périodicité trimestrielle, nous nous donnons le temps nécessaire pour produire un contenu de qualité, approfondi et réfléchi.
Cette approche s’inscrit dans une tendance plus large de reconnaissance de la neurodiversité comme une forme essentielle de diversité humaine, comparable à la biodiversité. Bien que notre démarche ne soit pas explicitement militante, notre existence même et notre contenu contribuent à faire évoluer les mentalités et à promouvoir une société plus inclusive et compréhensive envers la neurodiversité.
Intégrez-vous les retours critiques des lecteurs ?
Ont-ils une influence sur vos choix éditoriaux ?
Nous accordons une grande importance aux retours et critiques de nos lecteurs, car ils sont essentiels pour améliorer notre magazine et répondre au mieux aux besoins de notre communauté. Notre approche de gestion des retours est proactive et structurée.
Demain, nous organisons une rencontre avec une vingtaine de lecteurs pour écouter attentivement ce qu’ils ont à nous dire. Cette démarche s’inscrit dans notre volonté de maintenir un dialogue ouvert et constructif avec notre public. Jusqu’à présent, nous n’avons pas reçu de retour négatif sur le contenu, ce qui est encourageant.
Les commentaires que nous avons reçus mettent en lumière l’importance de notre approche centrée sur la diversité. Cette notion semble rassurer nos lecteurs, qui apprécient de se voir représentés sous un angle différent de celui du handicap traditionnellement associé aux troubles du neurodéveloppement.
Notre objectif est de créer un magazine qui reflète véritablement les expériences et les besoins de notre communauté neurodivergente. Les retours des lecteurs sont donc un outil précieux pour nous guider dans cette mission et pour continuer à améliorer « Zèbres & Cie » numéro après numéro.
Leur engagement illustre parfaitement comment l’expertise des personnes concernées peut être mise au service de la communauté, créant ainsi des ponts entre la recherche, les professionnels de santé et le grand public. Leur magazine s’ajoute aux efforts collectifs pour promouvoir une société plus inclusive envers la neurodiversité.
Nous leur souhaitons un bon lancement et attendons le numéro 2 avec impatience !
* Rappelons que le terme “zèbre” a été largement utilisé par la psychologue Jeanne Siaud-Facchin, qui a proposé ce terme dans son livre « Trop intelligent pour être heureux ? » paru en 2008. Ce terme a été beaucoup critiqué pour les raisons suivantes : il a été abusivement utilisé pour mettre en avant les “difficultés” que rencontreraient les personnes avec un HPI (à tort), certains estiment qu’il tend à romantiser excessivement le profil HPI, d’autres qu’il contribue à une forme d’élitisme ou de séparatisme.

Définition médicale et sociale des troubles du neurodéveloppement (TND) : comment se positionner entre troubles et diversité ?
Présentation
Ce webinaire tente d’explorer les enjeux et les défis liés au diagnostic des troubles du spectre de l’autisme (TSA) et du trouble déficitaire de l’attention avec ou sans hyperactivité (TDAH). Il s’intéresse notamment à la notion d’impact fonctionnel, essentielle dans les classifications médicales actuelles, et aux questions qu’elle soulève : comment cet impact est-il évalué, quels outils sont utilisés et selon quelles normes ?
Le rôle du camouflage et des stratégies de compensation, qui peuvent masquer les troubles au point d’influencer le diagnostic, est également abordé.
L’échange porte sur l’élargissement proposé par la notion de neurodiversité ou l’adoption de la notion de spectre, et les conséquences que cela pourrait avoir. Ces évolutions posent des questions importantes, notamment sur les risques de sur-médication, de diagnostics insuffisamment différenciés et de réponses médicales apportées à des problématiques sociales.
Ce webinaire propose une réflexion sur les implications sociales, médicales et éthiques de ces transformations dans le champ des troubles neurodéveloppementaux.
Intervenants
- Dre Sophie CERVELLO, psychiatre et cheffe de service de l’unité TS2A, Le Vinatier
- Philippe LE MOUËL, Co-président fondateur de l’association PAIRS-TND, co-président de l’association PAARI, consultant et pair-aidant TSA.

Interview d'une ergothérapeute pour le TDAH
Ergothérapeute depuis 25 ans, Nathalie DESNAUTE s’est peu à peu spécialisée dans l’accompagnement des adultes ayant des troubles du neurodéveloppement (voir son site). Découvrez son interview :
Pouvez-vous nous expliquer en quoi consiste votre métier , et dans quel contexte les professionnels peuvent ils faire appel à vous ?
N.D. : Le métier d’ergothérapeute est axé sur le lien entre activité et santé. L’objectif de l’ergothérapie est de permettre aux personnes d’accomplir les activités quotidiennes qui sont importantes pour elles. Cela concerne autant les activités qui permettent de prendre soin de soi et des autres, que les activités scolaires et professionnelles, ainsi que toutes les activités dans lesquelles chacun se réalise et s’intègre socialement.
Les ergothérapeutes proposent des approches collaboratives. Ils co-construisent les moyens d’action avec les personnes accompagnées, en partenariat avec leur entourage et les intervenants autour de leur situation.
Nous intervenons à 3 niveaux :
- Au niveau de la personne en visant la récupération optimale des capacités cognitives, psychiques, motrices ;
- Au niveau de l’environnement psychosocial et architectural en agissant sur les éléments qui peuvent faire obstacle ou au contraire faire levier et favoriser l’autonomie ;
- Au niveau des caractéristiques de l’activité qui vont influencer son accomplissement (organisation dans le temps, choix des gestes…).
Les contextes d’adressage sont très variés. Ils concernent des personnes de tout âge en difficulté d’autonomie sociale et fonctionnelle ou à risque de développer des difficultés d’autonomie comme dans un contexte d’avancée en âge ou de pathologie évolutive.
Qu’est-ce qui vous a menée vers l’accompagnement des adultes avec des troubles du neurodéveloppement ?
N.D. : En cabinet libéral, j’ai toujours eu une forte demande concernant l’accompagnement d’enfants avec des troubles neurodéveloppementaux. Dans le cadre de ces soins, la guidance parentale a une importance fondamentale. Et les parents des jeunes avec TDAH (Trouble Déficit de l’Attention avec ou sans Hyperactivité), peuvent présenter eux aussi ce trouble, ils sont alors aux prises avec leurs propres difficultés de fonctionnement. Il est primordial d’avoir une bonne connaissance de l’impact du TDAH chez les adultes pour accompagner ces parents. J’ai commencé alors à m’intéresser au TDAH et à l’accompagnement des adultes pour qui l’offre de soin est limitée. Je prends tellement de plaisir à travailler avec ce public que j’ai décidé de me spécialiser.
Quelle approche adoptez-vous pour soutenir les troubles organisationnels ?
N.D. : J’ai eu la chance d’être formée à l’approche OPC (voir l’encadré ci-dessous) qui a complètement modifié ma pratique. J’ai été tellement enthousiasmée par cette approche que j’ai participé à un temps de supervision puis à une formation avancée donnée par la Docteure Fiona GRAHAM qui est à l’origine d’OPC.
OPC n’a pas été spécifiquement développé pour les adultes avec un TDAH, mais elle s’appuie sur les techniques de coaching qui vont faciliter l’engagement des personnes et donc l’atteinte de leurs objectifs. Depuis que je pratique cette approche pour accompagner les adultes avec un TDAH, je vois à quel point elle est pertinente. C’est une modalité d’intervention qui nourrit le sentiment de compétence et qui impacte positivement le fonctionnement quotidien.
OPC : Occupational Performance Coaching ou Coaching en Performance Occupationnelle, est une approche basée sur des données probantes, développée par la Docteure Fiona GRAHAM, la Professeure Sylvia RODGER et la Professeure Jenny ZIVIANI et basée sur les recherches de la Docteure Fiona GRAHAM à l’Université de Queensland en Australie.
Elle est fondée sur les sciences de l’occupation dont l’objectif est de comprendre comment les occupations (toutes les activités et les tâches quotidiennes) façonnent l’identité des individus, favorisent leur participation dans la société et influencent leur santé. Les concepts issus des sciences de l’occupation sont les fondements de l’ergothérapie moderne, telle qu’elle se pratique aujourd’hui tout autour du globe.
Le concept central est la participation occupationnelle, c’est-à-dire l’engagement actif d’une personne dans les activités significatives ou nécessaires qui sont essentielles à son bien-être et à son identité (activités de soins personnels, productives, ressourçantes, qui favorisent les interactions sociales…). Le concept de participation occupationnelle ne se limite pas à l’exécution de la tâche, cela englobe aussi le sentiment de contrôle, de compétence, de plaisir et d’engagement émotionnel ressenti par la personne.
La performance occupationnelle est la capacité d’une personne à accomplir les activités ou les tâches qu’elle souhaite avec efficacité et de manière satisfaisante.
Ces 2 concepts sont interconnectés : une bonne performance permet une participation enrichissante et une participation engagée soutient la performance à long terme.
L’OPC une approche centrée sur la personne, qui vise à soutenir l’identification de ses objectifs et la mise en pratique de changements qui vont favoriser la performance occupationnelle au quotidien. L’accompagnement est proposé sous la forme d’entretiens, c’est une approche particulièrement bien adaptée au télésoin.
La discussion et la réflexion sont orientées sur les objectifs et non sur les difficultés. C’est une approche qui met en valeur les compétences et encourage la confiance en soi afin que la personne puisse gérer les situations actuelles et futures de façon autonome.
OPC est basée sur 3 piliers :
- La connexion avec la personne accompagnée avec mise en place d’un partenariat dans la réflexion ;
- La structure qui permet l’analyse collaborative de la performance et la définition d’objectifs clairs et signifiants pour la personne ;
- Le partage qui replace la personne en position d’experte de sa propre situation.
Il n’est pas nécessaire que le thérapeute ait une très bonne connaissance de la situation ou de la personne, en revanche il est nécessaire que la personne comprenne son propre fonctionnement et ses propres besoins pour trouver ses solutions sur mesure. C’est ce processus que l’OPC propose.
À ce jour, il n’existe pas de formation spécifique pour accompagner les troubles organisationnels de l’adulte. Quelles formations recommanderiez-vous aux ergothérapeutes et aspirants ?
N.D. : L’approche OPC est très intéressante, j’encourage mes collègues à se former aussi.
Il existe une autre approche en ergothérapie pour accompagner les adultes avec TDAH, il s’agit de Cog-Fun.
Cog-Fun est une approche fonctionnelle cognitive conçue pour les personnes avec TDAH et pratiquée par des ergothérapeutes certifiés. Elle est basée sur des données probantes issues de la recherche du laboratoire de réadaptation neurocognitive de l’Université de Jérusalem en Israël.
Son objectif est d’aider les personnes à gérer les conséquences fonctionnelles du TDAH dans leurs activités quotidiennes à long terme. Elle se base sur l’amélioration des connaissances sur les symptômes et leurs retentissements fonctionnels, l’acquisition de stratégies d’adaptation personnalisées, la régulation dans la mise en pratique des stratégies dans la vie quotidienne.
L’approche « adultes » est actuellement (2024) en cours de traduction et sera proposée en formation continue pour les ergothérapeutes en France dans les prochaines années.
Il existe plusieurs diplômes universitaires spécifiques au TDAH : tdah-france.fr/TDAH-les-offres-de-formation-professionnelle-sur-le-TDAH.html
En tant que soignant, il est nécessaire d’être bien formé et d’améliorer ses connaissances en continu, pour appréhender les dimensions multiples de ce trouble.
Il me semble indispensable que les étudiants en ergothérapie soient mieux sensibilisés sur le sujet. Je pense rapidement proposer des actions dans ce sens au sein des instituts de formation en ergothérapie et pourquoi pas une formation pour les ergothérapeutes cliniciens et/ou pour un public plus large.
Avez-vous des ressources à recommander pour les professionnels (ergothérapeute ou autre), et/ou les personnes concernées ?
N.D. : Il existe des ressources scientifiques, qu’il faut souvent aller chercher à l’international.
Certains professionnels consacrent leur activité à enrichir les connaissances de chacun, notamment Sébastien HENRARD, psychologue spécialisé en neuropsychologie.
Certains sites sont destinés au grand public mais orientent vers des ressources plus spécialisées pour les professionnels comme tdah-france.fr et tdah-age-adulte.fr.
À la découverte de l'ÉCLAH
Le trouble du déficit de l’attention-hyperactivité (TDAH) touche 6 % des enfants et 3 % des adultes. Pourtant, la stratégie nationale 2023–2027 pour les troubles du neurodéveloppement souligne l’absence de filière de soin dédiée, des difficultés d’accès au repérage, au diagnostic et au traitement, ainsi qu’un besoin de formation des professionnels de santé sur l’ensemble du territoire français.
Équipe de Coordination Lyonnaise des troubles de l’Attention et de l’Hyperactivité
L’Équipe de Coordination Lyonnaise des troubles de l’Attention et de l’Hyperactivité (ECLAH), créée en novembre 2023, est une équipe pluridisciplinaire visant à répondre à ces enjeux. Elle coordonne le réseau de soin, offre des formations, et propose des consultations spécialisées pour des cas complexes. L’ECLAH collabore avec divers acteurs pour structurer un réseau de soins, fournit des informations aux professionnels et aux institutions, et organise des Réunions de Concertation Pluridisciplinaires (RCP). Elle participe également à des projets de recherche sur divers aspects du TDAH.
ÉCLAH se distingue par sa mission de complément aux dispositifs existants, sans s’y substituer, en apportant une expertise spécialisée.
Informations pratiques
Lien utile : https://www.evolupsy-competence.fr
Contact : tdah[at]ch-le-vinatier[dot]fr
ATTENTION : les demandes adressées à l’ECLAH doivent obligatoirement provenir du médecin référent.

Concevoir un espace urbain adapté au fonctionnement du cerveau des personnes neurodiverses
Présentation
La neuro-architecture et le neuro-urbanisme sont des disciplines émergentes qui mettent en lumière l’impact des environnements construits sur les comportements et le bien-être des individus. Ces disciplines invitent à réfléchir à l’adaptation nécessaire de l’environnement urbain et du cadre bâti pour favoriser l’autonomie et la qualité de vie des personnes ayant des particularités cognitives dont sensorielles.
Dans ce webinaire, nous explorons la façon dont ces disciplines peuvent transformer nos espaces urbains pour mieux répondre aux besoins des personnes ayant des troubles du neurodéveloppement, tels que l’autisme. En s’appuyant sur les travaux scientifiques de Marie Pieron dans le cadre de son projet de recherche participative AutiSenCité, nous abordons la question des spécificités sensorielles, qui rendent nécessaire, entre autres, la création d’environnements calmes et apaisants. Lionel Thabaret, architecte, et Etienne Cassier, designer d’espace, discutent des défis actuels, ainsi que des solutions concrètes pour intégrer ces découvertes scientifiques dans la conception architecturale et urbanistique.
Intervenant·es
- Marie PIERON, ingénieure de recherche CNRS au Centre de neuroscience intégrative et de la cognition, Paris
- Lionel THABARET, architecte, Cent7 architecture
- Étienne CASSIER, designer d’espace, Studiooo

Par Lucile Hertzog le 04/07/2024
Interview du Pr Pierre-Michel Llorca, président du comité scientifique des JNPN 2024
Le Pr Pierre-Michel Llorca est psychiatre et professeur des universités, exerçant au Centre Hospitalier Universitaire de Clermont-Ferrand. Spécialiste des troubles de l’humeur, il est une référence dans ce domaine.
Auteur de nombreuses publications scientifiques et reconnu pour son expertise, le Pr Llorca apporte une contribution majeure à l’avancée des connaissances et des pratiques cliniques dans la prise en charge des troubles psychiques.
iIl est le président du comité scientifique des Journées Neurosciences Psychiatrie et Neurologie (JNPN). C’est dans ce cadre que nous l’avons interrogé.

Quels sont les enjeux auxquels sont confrontés les domaines de la psychiatrie et de la neurologie aujourd’hui, et comment les JNPN tentent-elles d’y répondre ?
Aujourd’hui, nous travaillons en silo sur des pathologies très intriquées, comme les troubles neurologiques et les troubles psychiatriques. Cela altère la qualité de ce que l’on fait. Nous devenons spécialisés sur des sujets très précis, mais nous manquons de recul. Cela rend plus difficile le travail du point de vue purement clinique, de la recherche, et de la compréhension des troubles et des stratégies thérapeutiques en place.
Un des enjeux majeurs de la médecine, en tant que domaine hyperspécialisé, est de reconstruire une culture commune dans laquelle les neurosciences sont un véritable pont entre ces domaines cliniques qui ont longtemps été réunis.
Quel est l’intérêt d’une alliance entre psychiatrie et neurologie dans un contexte écologique et géopolitique de plus en plus tendu ?
La constatation c’est que le contexte écologique et géopolitique a des conséquences sur la santé mentale. Lorsque l’on pense par exemple aux liens bien connus entre l’alimentation, l’exposition environnementale (comme les pesticides), et certaines maladies neurologiques, tous ces éléments rendent indispensable l’amélioration de nos interactions entre les différentes disciplines.
Nous avons un réel besoin de nous préoccuper de l’identification des rôles de l’environnement dans les troubles psychiatriques et neurologiques, mais aussi dans des stratégies de prévention. Aux JNPN, vous rencontrerez au-delà des psychiatres et des neurologues, des professionnels de la santé publique, mais aussi des sciences humaines. Les chercheurs de ces domaines contribuent à la meilleure compréhension des risques.
Que pensez-vous du décalage existant entre la recherche aux Etats-Unis et en Europe, notamment dans leur approche dimensionnelle ou catégorielle ?
C’est une question importante… Je ne suis pas certain qu’il y ait une avance ou un retard, mais je suis conscient de l’existence d’un décalage. Il a un intérêt puisque aujourd’hui, nous parvenons à avoir en France le développement de programmes moins dogmatiques que ce qui a été fait aux Etats-Unis il y a une dizaine d’années, avec les RDoC pour appréhender l’articulation dimension-catégorie, en créant une matrice basée sur des construits psychologiques et leur niveau d’étude allant du gène au comportement.
Peut-être que cela a été un bon moyen de prendre un peu de recul par rapport aux classifications “classiques” (ICD ou DSM). Saura-t-on bénéficier de ce recul pour ne pas faire les mêmes erreurs ? Je ne sais pas. On peut s’y employer, mais je ne suis pas sûr que l’on arrive à dépasser la rigidité de nos modalités de réflexion.
Le côté dogmatique des RDoC vient de l’ambition initiale de remplacer les classifications catégorielles, mais en réalité c’est plutôt une matrice qui permet la réflexion surtout de caractériser les projets de recherche, ce qui n’est pas la même chose. Le côté extrêmement rigide de cette matrice fait que tous les troubles ou tous les projets de recherche ne peuvent pas “passer à la moulinette” des Rdoc. Cela a servi aux Etats-Unis à structurer les financements des projets de recherche. Et ça, c’est un problème très américain qui n’est pas le nôtre.
Quelles sont les avancées scientifiques récentes les plus prometteuses en psychiatrie et en neurologie ?
En psychiatrie, les avancées sur l’utilisation des psychédéliques par exemple, sont assez intéressantes d’un point de vue sociologique, puisque l’on est passé de drogues récréatives pour “ouvrir l’esprit” qui étaient bannies du champ de la recherche, à des outils majeurs de l’innovation pharmacologique. Cela permet de réelles innovations, mais pose un certain nombre de problèmes de mise en œuvre. Cette évolution que je trouve très prometteuse, issue d’un long chemin assez intéressant, permettra, je l’espère, des bénéfices pour les patients à court terme.
En neurologie, je retiens deux choses.
D’une part, la conférence du Pr Duffaut sur la neurochirurgie éveillée, et la manière de prendre en compte la connectomique comme un outil de préservation fonctionnelle dans des pathologies neuro-oncologiques sévères. C’est tout à fait remarquable et cela reste peu connu. L’enjeu est que cela devienne accessible au plus grand nombre.
D’autre part, tout ce qui a été évoqué sur les perspectives concernant la maladie d’Alzheimer, avec notamment des nouvelles stratégies thérapeutiques. Elles ne stoppent pas l’évolution de cette maladie dégénérative, mais il y a des enjeux fonctionnels majeurs pour les patients, après de nombreuses promesses non abouties dans ce champ de recherche.
Au cours des JNPN, de nombreuses pistes de recherche ont été présentées, sur de nombreux sujets. Je viens d’évoquer les résultats qui sont à court terme, potentiellement d’intérêt pour les patients. Mais il y a beaucoup, beaucoup de choses qui, dans deux ans, cinq ans, dix ans, seront probablement des outils de demain.
Quelle place occupe la prévention dans les réflexions menées lors des JNPN, que ce soit en termes de facteurs de risque ou de dépistage précoce ?
Dans l’aspect santé publique, nous avons eu une session spécifique sur un concept développé aux Etats-Unis. Il a un enjeu réel concernant la santé des soignants : c’est la notion de “blessure morale” (moral injury). Elle permet de ne pas résumer les difficultés des soignants au “simple burn-out” en ne mettant pas l’accent sur la vulnérabilité individuelle des soignants, mais plutôt sur le rôle de pratiques systémiques soignantes entraînant des conflits de valeurs chez les professionnels, et une souffrance du fait de ces conflits. C’est probablement une des causes de la désaffection des soignants. Identifier des causes à de telles situations de santé publique, cela permettrait de développer des stratégies préventives. L’idée est de pouvoir se saisir de ces enjeux pour essayer de promouvoir cela en Europe, et de mesurer sa pertinence. Cela pourrait-il nous permettre des changements qui auront une action préventive ? Il ne s’agit plus de se centrer sur les soignants uniquement. Cela concerne tout de même la désaffection des professionnels pour les métiers du soin, et c’est une vraie question dans une telle société.
Quels sont les défis spécifiques liés à la prise en charge des troubles psychiatriques résistants aux traitements conventionnels ?
La prise en charge spécifique, c’est à mon avis l’un des enjeux immédiats. Le principal problème de la résistance, passe par une amélioration de l’identification et des pratiques qui permettent de les éviter. C’est un premier enjeu de modification des pratiques.
Le deuxième enjeu : l’exploration physiopathologique de ces patients résistants sont des outils qui sont des situations à fort enjeu, pour trouver des stratégies pertinentes pour ses patients. À l’heure actuelle, cela se fait souvent de manière incrémentale, en modifiant des traitements, en les associant avec des petits progrès, mais qui sont non négligeables. Et de l’autre côté, c’est la compréhension physiopathie des troubles en eux-mêmes et la modification des stratégies.
Nous remercions chaleureusement le Pr Pierre-Michel Llorca de nous avoir accordé de son temps.
Retrouvez le résumé d’une partie des conférences sur notre compte LinkedIn ainsi que le replay de la journée :
- Le consentement : aspects neuroscientifique clinique et juridique →
- Comment sont guidés nos choix →
- Les enjeux de la recherche pharmacologique en psychiatrie →
- La représentation de soi et de l’autre à travers le toucher →
- La psychiatrie de précision, ici et ailleurs →
- La notion de « moral injury » : quels enjeux de santé publique →
- Addictions et sport : le cerveau joue les prolongations →
- Genopsy : maladies rares →
- Amnésie dissociative →
- Épistémologie partout →
Newsletter

Repenser l’espace urbain pour les personnes autistes

Bonjour Marie Pieron, votre projet AutiSenCité vient d’être financé par l’ANR (agence nationale de recherche), sur quoi porte-t-il ?
En tant qu’élue à la ville d’Ivry, j’ai échangé avec des représentant·es des collectivités territoriales sur les questions d’inclusion des personnes autistes dans notre ville. À la suite de ça, avec le Club Vision et Autisme, nous avons organisé plusieurs événements et ateliers rassemblant jusqu’à 180 personnes, dans le but de mieux comprendre l’impact des particularités visuelles des personnes autistes sur leur expérience urbaine. Ces rencontres m’ont permis d’échanger avec divers professionnels, tels que des chercheurs en neuroscience, des cliniciens, des élus de différentes villes françaises, ainsi que des représentants de l’Université de Dublin et une géographe de Sorbonne Université, Florence Huguenin Richard qui a d’ailleurs rejoint le projet. J’ai aussi eu l’occasion d’échanger avec des personnes autistes et des parents qui m’ont fait part d’une préoccupation majeure : les difficultés majeures auxquelles sont confrontées les personnes autistes lors de leurs déplacements à pied en ville : trop d’informations en même temps, un niveau de stimulation auditif et visuel intense, des lieux insécures (accès facile à la rue) . Il est crucial de recueillir ces témoignages et de collaborer avec les personnes autistes, les proches, les associations et les professionnels pour garantir la qualité de vie et l’autonomie des personnes autistes dans notre environnement urbain. Cet engagement participatif nous a permis de rédiger un livret regroupant les recherches et les témoignages sur l’expérience de la ville du point de vue des personnes autistes en espérant que les collectivités s’en emparent pour les projets d’aménagement urbain. Aujourd’hui, nous souhaitons aller plus loin avec ce projet de recherche participative, AutiSenCité.
Quels sont les objectifs d’AutiSenCité?
Nous avons deux objectifs principaux : d’une part, favoriser l’autonomie et améliorer la qualité de vie des personnes autistes dans la ville, et d’autre part, comprendre et atténuer les difficultés rencontrées lors de leurs déplacements urbains. Les témoignages recueillis sont souvent saisissant, certains allant jusqu’à qualifier ces déplacements de véritables épreuves, voire de torture. Cette réalité nous pousse à prendre conscience de l’ampleur des difficultés rencontrées. Même ceux qui parviennent à surmonter ces obstacles témoignent des efforts considérables que cela leur demande. Lors de mes propres déplacements en ville avec eux, j’ai pu constater à quel point cela représentait un véritable défi, se traduisant souvent par l’apparition de stéréotypies et une fatigue intense à la fin du trajet. Il est donc crucial de comprendre le véritable coût, parfois invisible, de ces déplacements en ville, même pour ceux qui parviennent à les accomplir.
Comment allez-vous procéder ?
Notre étude se divise en deux parties distinctes.
Tout d’abord, nous travaillons à la construction d’une méthodologie d’évaluation sensorielle de la ville en collaboration avec des personnes autistes, des proches et des professionnels. Cette approche participative garantit que chaque terme utilisé dans nos échelles d’évaluation sensorielle reflète la réalité vécue par les personnes autistes. Des pictogrammes seront aussi associés à ces termes pour recueillir la parole la plus large possible au sein du spectre. Une fois cette méthodologie établie, nous recueillerons les retours des personnes autistes sur des aspects spécifiques de leur expérience urbaine : quels sont les aménagements qui sont bien ressentis, et ceux qui posent problème ?
Lorsque nous aurons terminé cette tâche, nous proposerons de réaliser des marches sensorielles dans des villes partenaires ou dans des universités (atypie-Friendly fait partie du consortium), où nous accompagnerons des personnes autistes sur des trajets familiers au cours desquels ils seront filmés, à bonne distance. Nous analyserons leurs réactions aux stimuli sensoriels (klaxons, sirènes, enseignes lumineuses, motos qui pétaradent, etc.), recueillerons des données sur l’environnement (mesure sonore à l’aide de l’application de science participative NoiseCapture) et leur demanderons de compléter les échelles d’évaluation. Ces observations nous permettront de dégager un indice d’évaluation sensorielle de l’environnement, alliant résultats scientifiques et sociétaux.
Quels sont les résultats attendus ?
La recherche participative offre l’avantage de diffuser rapidement les résultats à la société. Sur le plan sociétal, cela se traduit par la création d’un kit d’évaluation sensorielle de l’environnement, ainsi qu’une grille d’évaluation accessible aux non-scientifiques. Ces outils seront notamment utiles pour les structures comme les IME ou les SESSAD, qui accompagnent des groupes de jeunes et peuvent ainsi identifier les problèmes sensoriels sur les trajets quotidiens.
Nous prévoyons de collaborer avec cinq villes pour aller plus loin dans notre démarche dont la métropole de Lyon. Sur leur territoire, des parcours spécifiques seront effectués, et une urbaniste travaillera avec elles pour envisager des améliorations concrètes en termes de micro-aménagement. Notre approche repose sur une science frugale, visant à maximiser les résultats avec un investissement minimal. Nous espérons que ces recherches seront intégrées dans les documents d’urbanisme des villes, par exemple, dans le cadre de grands projets de renouvellement urbain ou par la commission intercommunale d’accessibilité. L’objectif est d’incorporer la prise en compte de la sensorialité dans les cahiers des charges ou les plans climat-air-énergie, car actuellement, il n’existe ni norme ni standard concernant l’accessibilité de la ville aux personnes autistes.
Ce projet est un projet de recherche participative, pouvez-vous nous dire comment cela se manifeste ?
La gouvernance de notre projet implique diverses parties prenantes, notamment des personnes autistes, des associations, des collectivités territoriales, des chercheurs et des cliniciens. Cette gouvernance joue un rôle crucial dans la prise de décision concernant toutes nos actions.
Par exemple, l’une de nos premières discussions a porté sur les termes à utiliser pour désigner les personnes autistes. Nous avons débattu des différentes terminologies, de leurs implications, et nous avons conclu que l’utilisation du terme « personnes autistes » était préférable, et nous avons banni tout vocabulaire médical. Cette décision, prise au sein de la gouvernance, souligne l’importance de reconnaître le rôle et l’expertise des personnes autistes dans tout le processus. Nous avons également travaillé sur notre mode de communication interne. Cela demande du temps, de la diplomatie et du compromis.
Ces discussions mettent en lumière les défis de la recherche participative et la manière dont elle est perçue au sein de la communauté scientifique. Comment faire pour que la communauté scientifique comprenne qu’on utilise en recherche participative des critères scientifiques identiques à ceux des autres types de recherche en termes de rigueur, etc. ?
Les personnes concernées, qui ont rejoint le projet progressivement, ont chacune leur vécu. Cependant, passer de l’individuel au collectif reste un défi. Cela dit, on mesure déjà l’impact significatif des contributions des personnes autistes sur notre protocole de recherche.
En définitive, leur participation enrichissante met en évidence l’importance de leur inclusion dans la gouvernance des projets de recherche participative. Sans eux, nous aurions probablement omis des aspects cruciaux, notamment en ce qui concerne la perception visuelle. Cela souligne l’importance capitale de leur implication dans ces processus.
Pour en savoir plus :

SenseToKnow: vers un dépistage de l'autisme précoce et automatisé?

Une étude récente publiée dans Nature Medicine relate les résultats remarquables d’une nouvelle application, nommée SenseToKnow (S2K), dans le dépistage précoce de l’autisme. Cette application a été créée par des chercheurs·es de l’université Duke en partenariat avec le Centre Borelli à Paris. Sam Perochon, l’un des principaux auteurs de l’étude, a accepté de répondre à nos questions.
Pouvez-vous nous expliquer la genèse du projet ?
Cette application est le fruit d’une collaboration de longue date entre Geraldine Dawson, directrice de recherche en psychologie du développement, spécialisée dans l’autisme à Duke University, et Guillermo Sapiro, directeur de recherche en mathématiques appliquées au sein de l’université de Duke, avec qui j’ai fait un stage de 10 mois pendant mon cursus à l’ENS Paris-Saclay. C’est passionné par le sujet que j’en ai fait mon sujet de thèse, que j’effectue aujourd’hui à cheval entre le Centre Borelli et Duke. La Dre Geraldine Dawson et son équipe ont apportés toute l’expertise clinique, travaillant en étroite collaboration avec des personnes concernées et des psychiatres, tandis que le Dr Sapiro, son équipe et moi-même avons développé des algorithmes pour analyser les données récoltées. Cet article est un aboutissement dans le sens où il compile tous les marqueurs comportementaux mis en évidence ces dix dernières années et sur lesquels sont basés les différents modules constitutifs de l’appli. L’intérêt de cette étude et de cette application, réside dans le fait qu’elles couvrent un large spectre de marqueurs comportementaux reliés à l’autisme, permettant ainsi de couvrir une grande partie de la complexité des manifestations individuelles de l’autisme chez les individus concernés.
Comment fonctionne l’application ?
L’application se compose de 10 vidéos très courtes, d’une durée de 30 à 45 secondes chacune, et d’un petit jeu appelant les enfants à interagir avec l’écran. Chaque composante a été pensée autour d’une hypothèse de recherche basée sur l’état de la littérature concernant les manifestations comportementales précoces de l’autisme. Cela permet de mettre en évidence chez les utilisateurs·rices de l’application, des marqueurs comportementaux de l’autisme que nous avons validé années après années, en lien avec le regard, les micro-expressions faciales, les clignements d’yeux, les mouvements de la tête, le contrôle moteur et l’intégration visuelle d’information, la réponse à l’appel du prénom, etc… Par exemple, certains marqueurs se basent sur l’extraction de 49 points d’intérêt sur le visage, et s’intéressent à la complexité des micro-expressions associées aux mouvements de la bouche et des sourcils, en particulier pendant les vidéos à caractère social ou non-social.

Nos recherches ont permis de montrer qu’il était possible de reproduire ou d’adapter des tests connus de la littérature, pour diagnostiquer l’autisme, mais aussi de révéler de nouveaux marqueurs grâce à des avancées technologiques permettant des mesures beaucoup plus fines et précises. C’est le cas de la mesure du temps de réponse à l’appel du prénom, ou de la mesure de la synchronisation entre le regard de l’enfant et la personne qui parle dans les vidéos. Chez les individus neurotypiques par exemple, on observe une anticipation du regard plus prononcée vers la personne qui s ‘apprête à parler, une caractéristique moins marquée chez les personnes autistes.
Quelles sont les conditions d’administration de l’appli ?
L’ensemble des données de notre étude, comprenant 475 sujets, a été collecté dans 4 centres de recherche en Caroline du Nord. Les familles participent volontairement à l’étude lors d’une visite médicale de routine non obligatoire pour les enfants âgés de 18 à 24 mois (appelée well-child visit aux Etats-Unis). La prévalence du TSA dans cette étude, dépassant les 10% par rapport aux 2% observés dans la population générale, indique que les familles se présentant dans ces centres se questionnent sur une éventuelle atypicité développementale de leur enfant. Le test dure une douzaine de minutes. L’enfant est assis sur les genoux de son parent. En début de session, une vidéo sert au calibrage automatique du regard, affinant l’estimation des coordonnées X (axe horizontal) et Y (axe vertical) du regard de l’enfant sur l’écran. À la fin de l’administration de l’appli, un petit jeu ludique est présenté à l’enfant pour évaluer sa motricité fine. Les conditions d’administration visent à favoriser un environnement non contraignant où l’enfant n’est en aucun cas forcé de regarder la vidéo. Notre intention est de permettre l’expression libre des saillances comportementales liées aux traits autistiques.

D’un point de vue technique, comment enregistrez-vous le regard ?
L’enregistrement s’effectue via la caméra frontale de l’iPad qui sert également de support de l’application. Dans une première phase, le développement d’algorithmes était nécessaire pour identifier la personne d’intérêt dans les enregistrements, notamment lorsque plusieurs personnes apparaissent à l’écran, comme le parent accompagnant ou d’autres frères et sœurs. Ensuite, nous avons utilisé des algorithmes pour estimer avec précision le regard simplement à partir des enregistrements. Nous sommes aussi très vigilants avec la qualité des vidéos pour être sûr qu’elles soient bien conformes à notre protocole. Nous avons donc établi un indicateur de qualité des conditions d’administration, qui comprend des paramètres tels que la proportion du visage de l’enfant dans la vidéo qui doit être suffisamment grande ou une luminosité suffisante. Il est à noter que les performances de l’estimation sont généralement meilleures pour les coordonnées X que pour les coordonnées Y. Cela dit, tous les marqueurs ne sont pas exclusivement liés au regard. C’est aussi ce qui fait la force de cette application. Les marqueurs comportementaux, basés sur le regard, représentent seulement l’une des composantes de cette application.
À votre avis, est-ce que cette application serait en mesure de mieux dépister l’autisme que les professionnels ?
Je trouve que l’idée d’explorer des moyens standardisés que permettent l’utilisation d’algorithmes ou la technologie en général, pour réduire les biais de subjectivité dans les dépistages actuels est vraiment intéressante. Cela apporterait une certaine objectivité aux processus de détection. Cependant, dire que cela pourrait remplacer à terme le travail des professionnels·les me semble très peu probable. L’objectif de ces travaux est plutôt d’automatiser certaines tâches réalisées dans le cadre du dépistage de l’autisme. Des comparaisons de performances entre les tests de dépistage existants et l’application doivent guider cette réponse. Je pense avant tout que cette approche offre l’avantage de rendre le dépistage beaucoup plus accessible et rapide, ce qui constitue un progrès significatif.
Avez-vous eu des faux positifs ?
Les performances sont remarquables : l’appli a réussi à reconnaître 87,8 % des enfants autistes et 80,8 % des enfants non autistes, et 40,6 % des enfants identifiés par l’appli comme présentant des traits autistiques ont par la suite fait l’objet d’un diagnostic clinique d’autisme. Il subsiste donc toujours des cas de faux positifs, qui s’expliquent notamment par l’hétérogénéité des phénotypes comportementaux liés à l’autisme. Certains enfants présentent des comportements qui sont à la fois très neurotypiques sur certaines caractéristiques et très autistiques sur d’autres.
Enfin, l’une des exigences du projet est de pouvoir donner une explication sur la prédiction faite par l’appli. Cette explication prend la forme d’un phénotype comportemental associé à la détection, qui indique parmi les variables de l’appli celles qui ont été importantes pour établir la prédiction. Il est important de souligner que les tests ne sont en aucun cas parfaits, et nous ne disposons d’aucun marqueur véritablement prédictif. L’application vise à saisir des saillances comportementales diverses en lien avec l’autisme. Une perspective envisageable pourrait être de poursuivre le développement de marqueurs comportementaux associés à cette application, relatifs aux vocalisations de l’enfant, au degré d’attention jointe avec le parent, ou aux évènements de pointage souvent observés. Cependant, il convient de reconnaître les limitations importantes de cette approche. Étant donné l’hétérogénéité des manifestations symptomatiques de l’autisme, certaines facettes sont difficiles à imaginer capturer avec une application de ce type, comme celles liées à l’acquisition du langage ou aux comportement répétitifs.

Quelle est la prochaine étape pour cette appli ?
Avec le COVID, nous avons développé un protocole permettant aux familles d’administrer l’application à leur enfant au sein de leur foyer. Les premiers résultats semblent indiquer que la fiabilité de l’application reste constante malgré les différences structurelles observées. On constate, par exemple, une grande diversité des appareils utilisés (téléphone, tablette, ordinateur, etc.). Nous essayons donc de voir si la taille de l’écran exerce une influence sur la qualité de la calibration du regard et donc des résultats. Il est aussi important de noter que, contrairement à notre installation habituelle avec une tablette sur un trépied, les familles placent souvent leurs téléphones sur une table, ce qui peut réduire la détection des oscillations dynamiques du dispositif qui sont utiles pour capturer la force avec laquelle les enfants tapent sur l’écran quand il est posé. Cela peut donc altérer la fiabilité des marqueurs liés au contrôle moteur.
En outre, actuellement, les familles ne sont pas totalement autonomes dans l’utilisation de l’application. À chaque session, un assistant de recherche se connecte via Zoom pour superviser le déroulement de l’expérience et recueillir des informations précieuses sur la manière dont s’est passée l’administration de l’application.
Pour faciliter la mise en place pour les familles, nous avons créé une chaîne YT qui héberge des vidéos simples et claires, en anglais et en espagnol, permettant d’expliquer aux parents et aux enfants le fonctionnement de l’application et son objectif. Nous avons également défini des critères pour évaluer la qualité de l’administration et déterminer si une réadministration est nécessaire.
Une fois que les performances de l’appli à domicile auront été validées dans le cadre d’une étude clinique sur une large cohorte, alors, nous envisagerons de passer à l’étape de diffusion massive de l’application.
Pour aller plus loin
- Chaîne Youtube SenseToKnow
- Publication dans Nature Medecine
- Validation de la mesure du regard
- Validation de l’analyse des micro-expressions faciales
- Validation de l’analyse des mouvements de la tête
- Validation du test de l’appel du prénom
- Validation de l’analyse de l’orientation de la tête et des clignements
- Validation des variables de motricité et d’intégration visuelle
- Relation entre les variables de l’appli et le profil clinique des enfants

Inclusion dans l’enseignement supérieur pour les personnes avec TND : constat et perspectives
Présentation
L’inclusion dans l’enseignement supérieur constitue un principe essentiel visant à assurer un accès équitable à l’éducation pour tous, quelles que soient leurs différences et leurs besoins spécifiques. C’est non seulement une question de justice sociale, mais aussi un impératif pour valoriser pleinement les talents et les contributions de chacun au sein de la société.
Parmi les groupes nécessitant une attention particulière figurent les personnes présentant des troubles du neurodéveloppement tels que les troubles du spectre autistique (TSA), le trouble du déficit de l’attention avec hyperactivité (TDAH), les troubles dyslexiques (DYS), et d’autres encore. Leur nombre croissant dans l’enseignement supérieur souligne l’importance de répondre adéquatement à leurs besoins.
Cependant, malgré les efforts déployés, il est évident que l’enseignement supérieur peine encore à fournir les ajustements et le soutien nécessaires à ces personnes. Ces aménagements sont pourtant cruciaux pour leur réussite académique et à plus long terme leur estime de soi.
Face à ce constat, il est important de se demander pourquoi cette situation persiste. Quels sont les défis rencontrés par les personnes atteintes de troubles du neurodéveloppement lorsqu’elles évoluent dans l’enseignement supérieur ? Comment pouvons-nous faire évoluer les pratiques et les perceptions pour favoriser une véritable inclusion ?
Dans le cadre de ce webinaire, nous aurons l’opportunité d’entendre différentes perspectives grâce à nos deux intervenants: Alexandre Arbey, maître de conférences et lui-même concerné par les TSA, partagera son point de vue en tant qu’enseignant-chercheur, tandis que Michel Allouche, responsable du SESSAD les Passementiers, nourrira notre réflexion en partant du point de vue des étudiants qu’il accompagne dans leur parcours scolaire.
Intervenants
- Alexandre Arbey, enseignant-chercheur à l’Institut de Physique des deux Infinis de Lyon (IP2I)
- Michel Allouche, responsable du SESSAD les Passementiers de l’hôpital du Vinatier et responsable partenariat du Centre d’Excellence iMIND

Explorer les diversités :
à l'intersection des identités trans et de l'autisme

Présentation
Le Centre iMIND vous propose une journée scientifique, gratuite et ouverte à tous·tes le 1er février 2024 pour faire parler la science et les recommandations internationales concernant l’intersection des Transidentités et de l’Autisme.
En effet, devant la fréquence des situations rencontrées dans leur pratique clinique, Elodie Peyroux, neuropsychologue, et Guilhem Bonazzi, Psychiatre du Pôle HU-ADIS, ont entamé un travail de recherche sur cette thématique. La revue systématique de littérature et la méta-analyse qu’ils ont réalisées confirment leurs impressions cliniques en retrouvant une prévalence accrue des situations de variance de genre chez les personnes présentant un diagnostic de trouble du spectre de l’autisme. Cette journée sera donc l’occasion de présenter ces résultats mais également d’autres données issues de travaux de recherche et de vécus expérientiels sur les thématiques croisées de l’autisme et du genre.
Programme
9h00 – Accueil café
9h15 – Introduction par la Professeure Caroline Demily, cheffe du pôle HU-ADIS (CH le Vinatier) et coordinatrice du Centre d’Excellence iMIND
9h30-10h15 – Transitudes: plongée introductive au coeur des terminologies et des enjeux d’oppression – Adèle Zufferey (psychologue psychothérapeute FSP et sexologue ASPSC)
10h15 – 11h00 – Gender on the spectrum: prévalence de la variance de genre dans la population avec TSA – Elodie Peyroux (neuropsychologue PhD, pôle HU-ADIS, CH Le Vinatier) et Guilhem Bonazzi (psychiatre, pôle HU-ADIS, CH Le Vinatier)
11h-11h15 – Pause café
11h15 – 12h00 – Témoignage – Ethan Bernier (Ingénieur Business Analyst spécialisé en Digital et Data chez JEMS)
12h00-13h30 – Buffet déjeunatoire
13h30-14h15 – Accompagnement des jeunes en questionnement de genre: données actuelles et spécificités de l’autisme – Lucie Jurek (Psychiatre de l’enfant et de l’adolescent, responsable de l’unité VAGUE, SUNRISE – CH Le Vinatier)
14h15-15h00 – Perpective associative – Lee Ferrero et Chiara Benzerrouk (association Transat)
15h00-15h15 – Pause café
15h15-16h00 – Vers un système de santé inclusif pour les minorités de genre – Anna Baleige (médecin, psychiatre, sexologue, doctorante en santé publique) et Clément Moreau (psychologue clinicien intervenant pour l’association Espace Santé Trans, membre du Réseau de Santé Trans et de la plateforme Trajectoire Jeunes Trans)
Replay des conférences
Retrouvez l’intégralité des conférences sur cette playlist YouTube.
Quelles frontières entre illettrisme et dyslexie?
Présentation
L’illettrisme désigne la situation d’une personne qui a appris à lire et à écrire, mais en a complétement perdu la pratique. Cette condition demeure un défi persistant pour notre société puisque cela concerne 7% de la population adulte qui a été scolarisée en France (soit environ 2,5 millions de personnes).
La dyslexie, quant à elle désigne un trouble du neurodéveloppement qui concerne environ 7% de la population française. Les individus présentant une dyslexie, qu’elle soit diagnostiquée dès leur plus jeune âge ou à l’âge adulte, peuvent être confrontés à des défis majeurs lorsqu’il s’agit de développer et maitriser des compétences en lecture et en écriture.
Bien qu’il soit possible d’identifier des points communs entre ces deux conditions, une réflexion autour des causes et de leurs manifestations respectives demeure essentielle pour l’identification des facteurs de risques et d’association.
Comment différencier illettrisme et dyslexie ? Le fonctionnement du cerveau des adultes illettrés et des adultes dyslexiques présentent-ils des similarités lorsqu’ils sont en train de lire et d’écrire ? Dans quelle mesure les difficultés de lecture que l’on présente enfants peuvent-elles conduire à l’illettrisme à l’âge adulte ? Comment les adultes illettrés et les adultes dyslexiques parviennent à s’adapter à leurs difficultés et ainsi améliorer leur niveau de lecture ? Enfin, existe-t-il des différences dans la réponse aux interventions entre ces deux conditions ?
Les intervenants
- Nicole Philibert, présidente de l’association AtoutDys
- Eddy Cavalli, enseignant-chercheur et responsable de l’équipe Cognition des Apprentissages et du Langage (CAL) du laboratoire EMC de l’Université Lyon 2. Les recherches d’Eddy Cavalli sont soutenues par l’Agence Nationale de la Recherche par le financement ANR-18-CE28-006 DYSucces.

Identité trans et TSA : démêler le vrai du faux

Présentation
La transidentité et les Troubles du Spectre de l’Autisme (TSA) représentent deux aspects importants de la diversité humaine, chacun apportant sa propre complexité et sa richesse à l’identité des individus.
En France, il existe des idées reçues qui entourent ces deux réalités, mais aussi des zones d’intersection où se posent des questions cruciales. Les personnes trans, qui ressentent un décalage entre leur identité de genre et leur sexe enregistré à la naissance, peuvent également être autistes, et cela soulève des défis particuliers en matière de compréhension, de soutien et d’inclusion.
Dans le climat actuel, il nous semble essentiel de démystifier certaines idées reçues en s’appuyant sur les données actuelles de la science et les recommandations internationales, d’encourager la sensibilisation et de promouvoir le respect des droits et de la dignité de toutes et tous.
Les intervenants
- Guilhem Bonazzi, psychiatre au pôle HU-ADIS, responsable de la consultation diagnostique TSA et Variance de genre.
- Ethan Bernier, Ingénieur Business Analyst spécialisé en Data pour les secteurs de la Santé et de la Défense, détecté TSA, HPI et TDAH, marié et parent de 2 jumeaux de 22 ans.
Replay disponible :

La dépression chez les personnes autistes : comment la prévenir et accompagner ?

Présentation
La prévalence de la dépression est beaucoup plus importante chez les personnes avec un TSA que dans la population générale. Cela s’explique souvent par la difficulté à en reconnaitre les premiers signes et à demander de l’aide. Le traitement est plus long chez les personnes autistes et les conséquences sur la vie sociale, familiale et professionnelle sont souvent désastreuses, d’où l’importance de faire de la prévention auprès de ce public spécifique.
Comment reconnaître les premiers signes de la dépression et que faire pour qu’elle ne s’installe pas ? Nos deux expertes du jour, Véronique Barathon et Sandrine Sonié, s’attèleront à nous éclairer sur la question.
Les intervenants
- Sandrine Sonié, psychiatre et coordinatrice du Centre de Ressources Autisme Rhône-Alpes, grâce à sa pratique quotidienne auprès de patients, nous expliquera ce qu’est la dépression, comment la prévenir et que mettre en place au quotidien.
- Véronique Barathon, pair-aidante au TS2A, nous parlera de ses épisodes dépressifs, comment elle les a surmontés et les garde-fous qu’elle a mis en place dans son quotidien.
Replay disponible :

Que sait-on des origines génétiques du TDAH ?

Présentation
Le 12 juin prochain aura lieu la troisième édition de la Journée nationale du TDAH à l’initiative de deux associations : TDAH-Pour une égalité des chances et TypiK’AtypiK. C’est avec plaisir que nous vous proposons, à cette occasion, un webinaire consacré aux questions du diagnostic génétique dans le TDAH.
Le TDAH est un trouble du neuro-développement multifactoriel, impliquant une interaction complexe entre des facteurs génétiques et environnementaux. Comprendre les bases génétiques de ce trouble est essentiel pour améliorer la précision du diagnostic et développer des approches de traitement plus ciblées. Or, il s’avère que très peu de familles ont accès au diagnostic génétique. Comment l’expliquer ?
Pendant ce webinaire, nous explorerons les dernières avancées de la recherche en génétique du TDAH. Nous évoquerons l’intérêt d’entreprendre ces investigations mais aussi les freins et inquiétudes rencontrées par les personnes concernées.
Les intervenants
- Pr Laurence Faivre, Professeur Universitaire Praticien Hospitalier au CHU de Dijon, responsable du centre génétique des maladies rares et coordinatrice de la filière AnDDI-Rares reviendra sur les connaissances actuelles des origines génétiques du TDAH et expliquera quand et comment accéder à un diagnostic génétique.
- Stéphane Chetreff, formateur proposant des accompagnements sur les TND aux personne concernée et aussi aidant, nous fera part des éventuels freins rencontrés dans l’accès au diagnostic génétique du TDAH, au travers de son expérience et de l’expérience des familles qu’il accompagne.
Replay disponible :

Le pari de la recherche participative : instaurer un dialogue avec les personnes concernées

Présentation
Que chacun.e puisse accéder à une bonne compréhension de la science en général et de la recherche fondamentale en particulier est essentiel pour la société comme pour les citoyens. Aujourd’hui, un changement de paradigme pousse les chercheur.es à ouvrir leurs laboratoires au grand public et à montrer ce qu’ils étudient, pourquoi le faire, comment ils s’y prennent… Intégrer le plus possible les personnes concernées dans toutes les phases du processus est aussi l’un des nouveaux objectifs. Cette collaboration, du fait de sa nouveauté, nécessite des explications et des ajustements, et donc une construction commune.
Dans ce webinaire, nous avons invité Amélie Soumier, chercheure en neurosciences et Danièle Langloys, présidente d’association, pour les entendre sur leurs attentes respectives, leurs points de vue et sur des pistes qu’elles ont identifiées pour permettre un dialogue fructueux.
Les intervenants
- Amélie Soumier, chercheure en neurobiologie cellulaire et moléculaire, s’intéresse aux réseaux de l’ocytocine fortement suspectés comme étant impliqués dans l’apparition des troubles du spectre autistique grâce à une approche innovante d’imagerie cellulaire qui permet de cartographier le développement cérébral.
- Danièle Langloys est la présidente de l’association Autisme France.
Replay disponible :

De la recherche fondamentale au patient, il n’y a parfois qu’un pas.
Thomas Boulin, chercheur au CNRS et directeur de l’équipe « Neurobiologie moléculaire et cellulaire de C. elegans » du laboratoire MeLiS, a réalisé une partie des tests de validation diagnostique qui a permis à un organisme américain, l’UDN, d’identifier l’origine génétique des troubles du neuro-développement (TND) d’une jeune patiente, le syndrome NEDEGE qui résulte d’une mutation du gène NBEA. Lui qui d’habitude se passionne pour des questions de recherche fondamentale, a éprouvé un regain d’enthousiasme à pouvoir appliquer sa recherche pour confirmer le diagnostic d’une jeune patiente américaine.

« La recherche, ce n’est pas un chercheur qui se lève le matin en décidant d’étudier une pathologie pour savoir comment elle fonctionne. Ça ne se passe pas comme ça, sinon, on n’aurait plus de cancer ».
C’est avec ces mots que Thomas Boulin a commencé son récit. En effet, la recherche scientifique reste un mystère pour beaucoup. On distingue la recherche fondamentale, qui vise à comprendre les phénomènes biologiques et dont le but est le progrès de la connaissance, à laquelle on oppose souvent, de façon erronée, la recherche appliquée dont le but est de répondre à une question précise, par exemple clinique. Alors que le financement de la recherche se fait aujourd’hui essentiellement par appels d’offres ciblés, la recherche fondamentale est davantage critiquée sur son utilité, en comparaison à la recherche appliquée, plus concrète à première vue. Or, sans recherche fondamentale, pas de recherche appliquée car celle-ci s’appuie sur le socle de connaissance issu de la recherche fondamentale. L’équipe de Thomas Boulin du laboratoire MeLiS étudie le fonctionnement des canaux potassiques qui régulent l’activité électriques des neurones. En d’autres termes, il cherche à comprendre les conditions nécessaires, au niveau moléculaire, pour que l’information circule correctement dans nos réseaux neuronaux. Ses travaux se situent donc dans le champ de la recherche fondamentale. C’est pourtant grâce à ces travaux qu’il a pu développer un nouvel outil diagnostic pour le syndrome NEDEGE.
Le parcours diagnostic dans les maladies rares
Beaucoup de maladies rares ont une origine génétique. Le parcours patient classique consiste à faire des examens génétiques pour identifier des gènes-candidats, c’est-à-dire des gènes comportant une mutation qui pourrait être à l’origine de la maladie rare. En plus du génome du patient, on séquence donc le génome des parents car ces mutations apparaissent fréquemment après la fertilisation de l’ovocyte par un accident génétique lors de la reproduction de l’ADN. On dit qu’il s’agit de « mutations de novo ». Aucun des deux parents n’ayant la mutation, la comparaison du génome des parents et de l’enfant permet d’identifier cette liste de gènes-candidats. Souvent, le parcours médical s’arrête là car les médecins n’ont pas forcément les savoirs, ni les outils technologiques pour aller plus loin. C’est là qu’entre en scène Hugo Bellen, un généticien de la mouche Drosophile et son réseau américain, UDN, Undiagnosed Diseases Network, dont l’originalité est de mettre des plateformes technologiques de pointe au service du diagnostic génétique et de démontrer qu’une mutation est bien à l’origine de la maladie du patient.
Qu’est-ce que l’UDN?
 L’UDN, pour Undiagnosed Diseases Network, est un réseau américain de quatorze sites universitaires et hospitaliers les plus prestigieux du pays, financé par le NIH. Un patient, ou sa famille, en errance diagnostique peut déposer auprès de cet organisme un dossier composé de tous ses antécédents et tests médicaux. Pour les patients pris en charge, l’UDN étudie tous les éléments du dossier et va actualiser certains tests ou faire des tests complémentaires, à la lumière des avancées technologiques et scientifiques les plus récentes. C’est entièrement pris en charge par le réseau, ce qui n’est pas négligeable lorsqu’on connaît le coût des frais médicaux aux États-Unis.
L’UDN, pour Undiagnosed Diseases Network, est un réseau américain de quatorze sites universitaires et hospitaliers les plus prestigieux du pays, financé par le NIH. Un patient, ou sa famille, en errance diagnostique peut déposer auprès de cet organisme un dossier composé de tous ses antécédents et tests médicaux. Pour les patients pris en charge, l’UDN étudie tous les éléments du dossier et va actualiser certains tests ou faire des tests complémentaires, à la lumière des avancées technologiques et scientifiques les plus récentes. C’est entièrement pris en charge par le réseau, ce qui n’est pas négligeable lorsqu’on connaît le coût des frais médicaux aux États-Unis.
Dossier UDN N°068
Bien que doté de moyens très importants, ce réseau s’appuie aussi sur l’expertise de collaborateurs internationaux et lance régulièrement des appels à la communauté scientifique. C’est ainsi qu’un jour apparaît sur ce portail le cas d’une jeune fille américaine porteuse d’un trouble du neuro-développement sévère avec un trouble du développement intellectuel et des crises d’épilepsie fréquentes pour laquelle l’UDN a identifié le gène Neurobeachin (NBEA) comme gène-candidat principal. En effet, une étude de 2019 très récente avait montré un lien entre les troubles du neuro-développement, l’épilepsie et ce gène. Quand Thomas voit cet appel, ça fait tilt !
Il se trouve que Sonia El Mouridi, doctorante dans l’équipe, avait découvert un rôle nouveau de la Neurobeachin dans les processus biologiques qui intéressent l’équipe. N’étant pas le cœur de son projet de doctorat, cette observation était simplement présentée dans une annexe de sa thèse sans avoir été formellement publiée. Qui aurait pu prédire que, quelques années plus tard, forte de ces résultats et de son expertise sur le ver C. elegans, l’équipe de Thomas allait pouvoir réaliser pour l’UDN une partie des tests de validation fonctionnelle démontrant que cette mutation inconnue jusque-là était bien à l’origine des troubles de la patiente et aider ainsi à confirmer le diagnostic génétique de la maladie rare de cette jeune fille.
Comment l’équipe s’y est-elle prise ?
Un modèle animal sur mesure
Pour démontrer l’effet délétère d’une mutation identifiée chez un patient, il est très souvent nécessaire de passer par des modèles animaux. La souris serait tout à fait pertinente mais cela reste extrêmement cher et long et surtout, impossible à réaliser à grande échelle. L’approche préconisée par l’UDN et Thomas Boulin s’oriente donc vers des modèles animaux plus simples, moins coûteux et où le temps de génération est plus rapide. Ainsi la drosophile, le poisson zèbre, mais aussi le ver C. elegans sont des modèles de choix. On est en droit de se demander en quoi la drosophile ou le ver C. elegans sont des modèles pertinents pour étudier l’humain étant donné que nous n’avons pas grand-chose en commun à première vue. Il s’avère en réalité, que notre patrimoine génétique n’est pas si différent. Les gènes affectés dans les maladies rares sont souvent des gènes très importants, maintenus au cours de l’évolution, et que l’on retrouve chez l’humain, mais aussi chez la drosophile ou le ver C. elegans. C’est ce qu’on appelle la conservation évolutive.
Qu’est-ce que C. elegans ?
Le nématode C. elegans est un ver d’un millimètre de long, à peine visible à l’œil nu. Il est l’un des modèles animaux utilisés en biologie depuis 50 ans pour disséquer les processus biologiques fondamentaux, comme par exemple la mort cellulaire programmée qui est impliquée dans le cancer. Cet « organisme modèle pionnier » est très prisé pour les études génétiques du fait de sa robustesse, de son temps de génération extrêmement rapide (3 jours), des nombreux outils génétiques disponibles et de son coût très limité.
La révolution CRISPR-Cas9
Récapitulons : nous avons une patiente, un gène candidat, NBEA, et un modèle animal, le ver C. elegans, spécialité de l’équipe de Thomas. La première étape a donc consisté à reproduire la mutation identifiée chez la patiente dans le génome de C. elegans afin de créer un « modèle sur mesure ». Grâce à la technologie des « ciseaux moléculaires » CRISPR-Cas9, on peut aujourd’hui d’introduire une cassure dans un gène cible afin de forcer la cellule à la réparer avec une séquence génétique artificielle, contenant la mutation. Avant de mettre au point cette technologie, on avait tendance à surexprimer les protéines mutées, ce qui a souvent des effets délétères et peut entraîner des artefacts. L’approche CRISPR-Cas9 permet maintenant de faire des modifications génétiques de façon très fine, sans modifier ce qu’il y a autour. On peut ainsi étudier l’impact d’une mutation dans un modèle animal de la façon la plus fidèle possible.
La validation de mutation
La Neurobeachin est une protéine immense composée de 2500 lettres, ou acides aminés. Or, la mutation de la patiente n’affecte qu’un seul de ces acides aminés, et ce, en opérant un simple remplacement par un autre acide aminé. Or les dysfonctionnements produits par ce type de substitutions sont presque impossibles à prédire théoriquement. Grâce aux animaux génétiquement modifiés, Thomas et son équipe ont donc procédé à différents tests fonctionnels pour vérifier l’impact de la mutation sur le fonctionnement de la Neurobeachin. Grâce à ces tests, l’UDN a été en mesure de conclure avec certitude que cette mutation sur le gène NBEA de la patiente était bien à l’origine de sa maladie rare.
De l’importance d’identifier ces syndromes
Valider l’impact d’une mutation et mettre un nom sur un syndrome permet d’apporter la certitude au patient, à ses proches et à l’équipe médicale que la pathologie est bien liée à la mutation d’un gène. L’errance diagnostique prend fin, ce qui représente souvent un grand soulagement psychologique pour la famille. Une fois que le diagnostic a été posé, les personnes concernées par ce syndrome peuvent se rencontrer : d’une part pour échanger sur leur quotidien, se conseiller, s’épauler et d’autre part pour avoir une idée de l’évolution de la maladie. Ils peuvent aussi se regrouper en associations dans le but de communiquer et de lever des fonds pour encourager les travaux de recherche dans ce domaine. Il y a sans doute d’autres patients dans le monde avec une mutation de la Neurobeachin, dont on pense simplement qu’ils sont épileptiques ou qu’ils ont un trouble du neuro-développement. Le véritable enjeu aujourd’hui est d’associer les deux, troubles du neuro-développement et Neurobeachin, pour que les généticiens testent aussi ce nouveau gène si les symptômes sont concordants.
Que sait-on sur la Neurobeachin (NBEA)?
Il existe encore peu d’informations sur cette protéine. Elle est essentiellement exprimée dans le cerveau et joue vraisemblablement un rôle très important dans les systèmes de contrôle de l’activité cérébrale. NBEA a été identifié comme gène candidat pour des maladies avec TND en 2003. Une simple mutation de ce gène peut entraîner des conséquences très sévères du point de vue neuro-développemental. Certains gènes supportent facilement des mutations dans leur séquence. D’ailleurs, si l’on compare le génome de deux personnes lambda, on va s’apercevoir qu’il y a beaucoup de différences entre elles, ce qui est tout à fait normal. Mais certains de nos gènes supportent moins bien les mutations. NBEA est un exemple de ces gènes extrêmement contraints qui ne tolèrent presque aucune mutation.
Depuis, l’équipe de Thomas a décroché un financement sur 4 ans de l’Agence Nationale de Recherche pour mieux comprendre les bases moléculaires et cellulaires du fonctionnement de la NBEA. Il collabore aussi avec Tristan Sands de l’Université de Columbia sur la validation diagnostique chez de nouveaux patients.
« Le travail de Sonia n’avait pas du tout pour finalité de résoudre l'errance diagnostique de cette petite fille. Or c’est ce qui s’est passé, l’histoire est belle et donne du sens à notre recherche. Et cela montre à quel point la recherche fondamentale est nécessaire et importante, et qu’il ne faut pas être trop contraint dans nos idées. », souligne Thomas.
En résumé
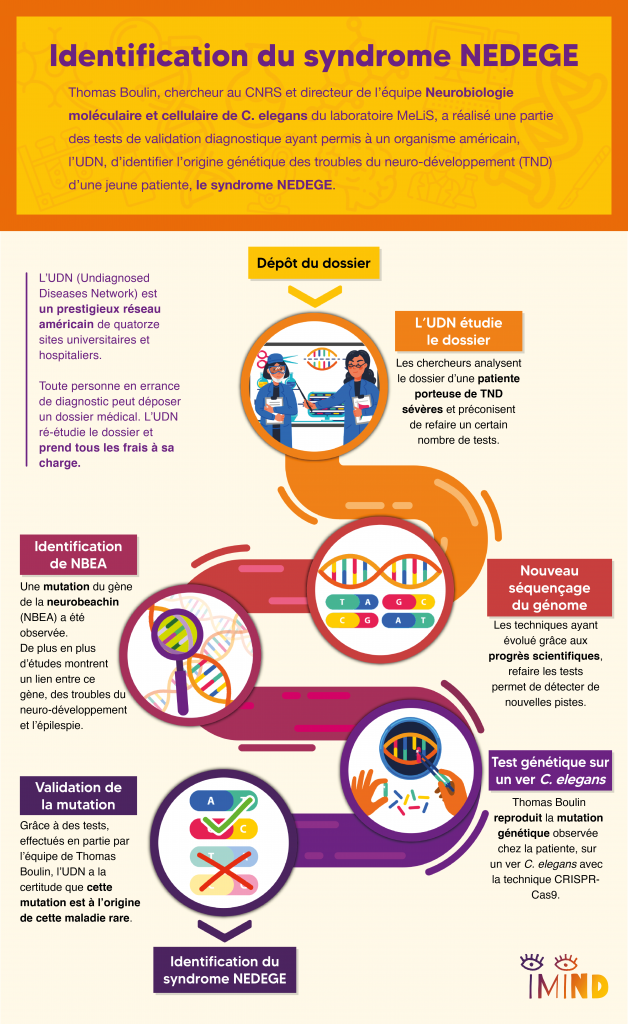

Webinaire #6: Enfants prématurés, quand parler de TND ?
 La prématurité est un facteur favorisant les troubles du neuro-développement. Un tiers environ des enfants nés prématurés sont concernés. Ils sont censés bénéficier d’un suivi médical particulier jusqu’à leur septième année, or ce n’est pas toujours le cas. Plus ces troubles sont pris en charge tôt, plus l’impact sur la vie de l’enfant s’en trouve réduit. Mais comment savoir si son enfant est sur une trajectoire de développement typique ou atypique ? À quel moment consulter ? Une fois les difficultés identifiées, que peut-on faire en tant que parents ou proches ?
La prématurité est un facteur favorisant les troubles du neuro-développement. Un tiers environ des enfants nés prématurés sont concernés. Ils sont censés bénéficier d’un suivi médical particulier jusqu’à leur septième année, or ce n’est pas toujours le cas. Plus ces troubles sont pris en charge tôt, plus l’impact sur la vie de l’enfant s’en trouve réduit. Mais comment savoir si son enfant est sur une trajectoire de développement typique ou atypique ? À quel moment consulter ? Une fois les difficultés identifiées, que peut-on faire en tant que parents ou proches ?
Les intervenants
Pour ce sixième webinaire, voici nos deux intervenants:
- Pr. Edouard Gentaz est professeur de psychologie du développement à l’Université de Genève et directeur de recherches au CNRS (LPNC-Grenoble). Il dirige, à la faculté de psychologie et des sciences de l’éducation (FPSE), le laboratoire du développement sensori-moteur, affectif et social de la naissance à l’adolescence. Il décrira les caractéristiques d’un développement typique et abordera le concept de « bornes développementales ».
- Pr. Pierre Fourneret est pédopsychiatre, PU-PH, chef du service Psychopathologie du développement de l’hôpital Femme-Mère-Enfants de Lyon et spécialiste des troubles DYS. Il donnera la marche à suivre pour permettre une prise en charge rapide et efficace de l’enfant concerné. Il présentera aussi le panorama des structures à la disposition des parents concernés (le rôle des PCO 0-6 ans, 7-12 ans, comment y accéder, les réseaux régionaux de périnatalité…).
Replay
Webinaire iMIND

A lire également
Webinaire #3: TCA vs TSA, vers une vision intégrative
Le service de nutrition du CHU de Rouen a développé une expertise en détection de troubles du spectre de l’autisme (TSA) sur les dernières années car cette patientèle est très représentée
En savoir plus
Penser ensemble l’inclusion dans la ville
Présentation
Le GIS autisme et troubles du neuro-développement et le Centre d’excellence iMIND vous proposent une journée de réflexion sur la thématique novatrice de l’inclusion dans la ville, animée par Agnès Jolivet Chauveau, co-fondatrice de la Formidable Armada.
De la neuroarchitecture à l’insertion professionnelle, en passant par le sport inclusif, nous explorerons de nombreuses façons de rendre notre société plus accueillante pour les personnes ayant des troubles du neuro-développement.
Programme
8h45 – 9h15 : Accueil café
9h15 – 9h20 : Mot de bienvenue de Caroline Demily et Angela Sirigu
9h20 – 9h30 : Intervention de Catherine Barthélémy, Directrice du groupement d’intérêt scientifique (GIS) Autisme et troubles du neuro-développement (TND)
9h30 – 9h40 : Intervention de Claire Compagnon, Déleguée Interministerielle Autisme et troubles du neuro développement
9h40 – 9h50 : Intervention de Pascal Mariotti, Directeur du Centre Hospitalier Le Vinatier
9h50 – 10h10 : Intervention de Jean Mathy (Noetic Bees) – Le projet Ligne bleue: une expérimentation pour améliorer notre expérience des transports en commun avec le concours de personnes autistes.
10h10 – 10h30 : Intervention de Chams-Ddine Belkhayat (Bleu network) – Handicap et Inclusion, faire un pas de côté pour se mettre sur le chemin
10h30 – 10h45 : Pause-café
10h45 – 11h05 : Intervention de Sylvia Wirth (Institut des Sciences Cognitives Marc Jeannerod) – Comment le cerveau construit l’espace ? Le nôtre et celui des autres.
11h05 – 11h25 : Intervention de Zelda Prost et du Dr Guilhem Bonazzi (Le Zibou Lab) – Le Zibou Lab : un lieu de travail et de rencontres au cœur de la ville
11h25 – 11h45 : Intervention de Vincent Williard, éducateur sportif APA (pôle HU-ADIS au Centre Hospitalier Le Vinatier) – L’activité physique adaptée au service de l’inclusion
11h45 – 12h05 : Intervention de Mélanie Dautrey (pôle HU-ADIS au Centre Hospitalier Le Vinatier) – Diplôme Universitaire de pair aidance familiale en santé mentale et neuro-développement : les familles comme partenaires de l’inclusion
12h05 – 13h30 : Pause déjeuner
13h30 – 13h50 : Intervention de Marie Pièron (UNiversité Paris Cité/Club autisme, troubles du neuro-développement et vision) – L’autisme: une perception singulière de la ville
13h50 – 14h10 : Intervention de Hajer Atti (Architecte et doctorante en neurosciences iMIND) – Le rôle de la Neuroarchitecture dans la rémittence des troubles neuro-développementaux, le cas de l’autisme
14h30 – 15h00 : Intervention de Mélie Michel (CH le Vinatier), Lionel Thabaret – Cent7 Architecture – agence d’architecte sélectionnée pour construire la nouvelle unité de neuro-développement sur le pôle HU-ADIS et Etienne Cassier – Atelier Espinosa – architecte d’intérieur – Le soin sera aussi architectural
15h00 – 15h15 : Pause café
15h15 – 15h45 : Intervention d’Isabella Pasqualini, architecte et neuroscientifique à l’université de Lucerne – Design within: perspectives towards inclusion
15h45 – 16h30 : Intervention de Magda Mostafa, professeure associée de l’Université américaine du Caire – Autism, Neurodiversity and the Built Environment: Addressing the Codification Gap | a Case for a Sensory Decolonisation
16h30 : Conclusion et remerciements
Replay

Le 19 juillet 2022 par Raphaele von Koettlitz
TSA et genre : pourquoi les femmes autistes sont-elles sous-diagnostiquées ?
Nous avons eu le plaisir de parler avec Muriel Salle et Magali Pignard de ce que cela signifie d’être une femme autiste et la façon dont la médecine s’est emparée de la question. Muriel est Maîtresse de conférences spécialiste de l’histoire des femmes, du genre, et de la médecine à l’Université Lyon 1 et Magali est cofondatrice de l’Association PAARI (Personnes Autistes pour une Autodétermination Responsable et Innovante) et du Tremplin Autisme Isère.
Nous avons retracé brièvement l’histoire de la médecine pour mieux comprendre le déficit de repérage de l’autisme chez les femmes, de l’accès au diagnostic jusqu’à l’accompagnement. Nous avons également discuté des constructions sociales et culturelles et du conditionnement autour du genre et de la façon dont cela joue sur le camouflage et la manifestation des caractéristiques autistiques qui ne correspondent pas forcément aux représentations stéréotypés.
Les taux de prévalence
 Commençons par les faits : les femmes autistes sont systématiquement sous-diagnostiquées par rapport aux hommes. Selon la CIM 10, le sex-ratio montre que 3 à 4 hommes sont diagnostiqués pour une femme, et selon le DSM 5 c’est 4 hommes pour une femme. Lorsque l’on creuse un peu, une méta-analyse menée par Loomes et al 2017 montre que ce chiffre se réduit en fait à 3 pour 1 lorsque l’on élargit le champ pour inclure les femmes qui n’ont pas reçu de diagnostic clinique, en raison d’un biais de genre inhérent. “Il est important de se rappeler que les taux de prévalence et de diagnostic sont deux choses différentes, de comprendre les conséquences de ce sous-diagnostic, qui invisibilise les gens, et de questionner quelles variables sont à l’œuvre”, dit Muriel.
Commençons par les faits : les femmes autistes sont systématiquement sous-diagnostiquées par rapport aux hommes. Selon la CIM 10, le sex-ratio montre que 3 à 4 hommes sont diagnostiqués pour une femme, et selon le DSM 5 c’est 4 hommes pour une femme. Lorsque l’on creuse un peu, une méta-analyse menée par Loomes et al 2017 montre que ce chiffre se réduit en fait à 3 pour 1 lorsque l’on élargit le champ pour inclure les femmes qui n’ont pas reçu de diagnostic clinique, en raison d’un biais de genre inhérent. “Il est important de se rappeler que les taux de prévalence et de diagnostic sont deux choses différentes, de comprendre les conséquences de ce sous-diagnostic, qui invisibilise les gens, et de questionner quelles variables sont à l’œuvre”, dit Muriel.
Il est important de préciser que sur le plan clinique, le diagnostic TSA repose sur une dyade autistique qui est présente chez les femmes et les hommes. “Il n’y a pas d’autisme au féminin ou au masculin ; on dit ça pour aller vite, mais le fonctionnement ou la symptomatologie de l’autisme est la même chez les femmes et les hommes. En revanche, cela peut se manifester différemment chez les femmes et les hommes notamment à cause du conditionnement social, de l’identité unique de chacun.e et du stade de vie.” dit Magali.
Pourquoi les filles/ femmes autistes passent “sous les radars” ?
“Pendant longtemps on n’a pas repéré de femmes autistes. Dans le champ de l’histoire de la médecine on peut confirmer que les troubles du spectre de l’autisme (TSA) ont été construits comme un trouble masculin”, dit Muriel. Les psychiatres Léo Kanner (en 1943) et Hans Asperger (en 1944) sont très connus pour leurs travaux sur l’autisme. Leurs premières études de cas portaient quasi exclusivement sur des garçons : 4 garçons pour Asperger, 8 garçons et 3 filles pour Kanner “Le prisme à travers lequel on comprend le trouble est donc bien biaisé”, explique Muriel. Et ce, malgré le fait qu’une première étude ait été réalisée en 1926 par Grounia Soukhareva, une médecin Russe (voir aussi S. Wolff et Les enfants autistes de Grunya Efimovna Sukhareva et Kevin Rebecchi), sur des garçons et des filles. Elle a publié la première description de l’autisme dans une revue scientifique, portant sur six garçons et 5 filles en tout, et elle a dressé un tableau masculin et un tableau féminin. Cependant, comme de nombreuses autres figures féminines de l’histoire, elle a été effacée de la narration.
Muriel continue : “Les travaux sur les femmes autistes sont plus récents, et datent principalement des années 2000 (voir A. Lacroix et F. Cazalis pour une discussion sur ce sujet). Il existe un biais de genre ancré dans l’histoire de la médecine, qui est à l’origine du développement d’outils de diagnostic adaptés à la population masculine. Le test ADOS, par exemple, fait ressortir davantage les traits et caractéristiques associés à des garçons, ce qui veut dire que les filles passent davantage sous le radar. On parle alors d’androcentrisme : il s’agit d’un biais théorique et idéologique qui consiste à adopter un point de vue masculin sur le monde, sa culture et son histoire, marginalisant ainsi culturellement les femmes.”
Comme démontré par une étude suédoise, des parents ont indiqué que les questions qui sont posées aux filles avec un TSA pendant les évaluations de diagnostic ne sont pas les bonnes, parce qu’elles ont en fait été élaborées pour repérer les garçons TSA.
Une courte histoire de la médecine genrée
C’est là qu’on rentre au cœur de l’expertise de Muriel, “Si l’on considère le domaine de la médecine au sens large, de nombreuses maladies ou conditions sont liées au genre. De manière générale, en médecine, on a construit le savoir à partir des corps des hommes. On pense aux femmes secondairement, comme les exceptions à la règle. Beaucoup de maladies sont construites selon ce modèle pour des raisons historiques. On travaille d’abord sur le corps masculin car il est coutume que l’homme “représente” l’espèce humaine. Le fait que les chercheurs aient longtemps été principalement des hommes jouent aussi”.

“Dans cette perspective, les femmes sont envisagées comme physiologiquement pathologiques, car une femme, de toute façon, ça dysfonctionne. Une femme qui va bien, va mal en réalité. Quand on regarde les discours médicaux sur la puberté, les règles, la grossesse, la ménopause etc., tous ces événements physiologiques féminins sont perçus comme des signes de dysfonctionnement. Et c’est lourd de conséquences. Prenons l’exemple de l’endométriose, elle a été décrite pour la première fois en 1860 et c’est loin d’être une maladie anecdotique en termes de prévalence dans la population française (on estime qu’une femme sur 10 est concernée). Pourtant, on devra attendre jusqu’à 2016 pour voir la mise en place du premier plan d’action de la Haute Autorité de Santé (HAS). Donc la question est, qu’est-ce qui s’est passé entre-temps ? Beaucoup de publications sont sorties mais c’était considéré comme un dysfonctionnement ‘acceptable’. Faire la différence entre des règles douloureuses et des douleurs d’endométriose, c’est difficile, surtout dans cette perspective masculine, quand on considère que, de toute façon, les femmes souffrent au moment de leurs règles. Donc il ne se passait pas grand-chose.”.
“Un autre exemple, les maladies cardio-vasculaires, qui sont réputées être des maladies masculines, pourtant on sait aujourd’hui que les femmes sont davantage touchées. C’est même la première cause de mortalité pour les femmes en France. Elles ont beaucoup plus de risque de mourir d’un infarctus ou d’un AVC que d’un cancer de sein, mais on en parle peu. Mais l’inverse existe aussi : l’ostéoporose est une condition considérée comme ‘féminine’, ce qui fait que les hommes sont largement sous-diagnostiqués avec des conséquences similaires ».
“Il faut se rappeler qu’un savoir, même un savoir scientifique, est construit dans le cadre d’une société. Ce n’est pas parce que le savant a mis une blouse blanche, qu’il s’est débarrassé de toutes ses représentations et ses stéréotypes.” Elle ajoute, “Il faut donc toujours s’interroger : comment les savoirs sont-ils fabriqués ? Qui pose les questions ? Comment sont pensées ces questions ? ”.
Éveil féministe dans la médecine
 La publication du livre, ou plutôt d’un manuel féministe (écrit par et pour les femmes), ‘Notre Corps nous même’publié en 1973 (aux États-Unis) et en 1977 en France (La traduction précise serait ‘Nos corps nous même’ de l’anglais) a marqué un tournant dans le discours porté sur les femmes et leur corps. Cet ouvrage soulignait l’importance de la création de connaissances et d’approches centrées sur les perspectives et les besoins des femmes : l’importance de se réapproprier son corps. Cela a déclenché un mouvement féministe aux États Unis pendant les années 70, qui a diminué un peu pendant les années 80 et est reparti de plus belle dans les années 2000.
La publication du livre, ou plutôt d’un manuel féministe (écrit par et pour les femmes), ‘Notre Corps nous même’publié en 1973 (aux États-Unis) et en 1977 en France (La traduction précise serait ‘Nos corps nous même’ de l’anglais) a marqué un tournant dans le discours porté sur les femmes et leur corps. Cet ouvrage soulignait l’importance de la création de connaissances et d’approches centrées sur les perspectives et les besoins des femmes : l’importance de se réapproprier son corps. Cela a déclenché un mouvement féministe aux États Unis pendant les années 70, qui a diminué un peu pendant les années 80 et est reparti de plus belle dans les années 2000.
Jusqu’alors, les femmes et leurs points de vue étaient généralement mis de côté dans le champ de la médecine.
“Aujourd’hui, il y a plus de savoirs dit ‘féminins’ non seulement parce qu’il y a plus de femmes impliquées dans la production des savoirs médicaux, mais aussi grâce aux femmes (et hommes) féministes. Cette évolution n’est pas due simplement au fait qu’il y a plus de femmes qui participent à l’élaboration des savoir, mais aussi à l’élaboration de savoirs critiques, principalement par les femmes, mais pas que.” dit Muriel.
Les signes d’autisme ‘féminins’ moins reconnaissables ?
Magali nous parle de son parcours de diagnostic tardif, “lors de mon évaluation diagnostique, quand la psychologue interrogeait ma mère avec des questions ciblées sur les manifestations de l’autisme durant l’enfance, elle reconnaissait des signes de l’autisme chez mon frère, mais pas chez moi (ou beaucoup moins). Ni moi ni mon frère avons eu un diagnostic tôt car à l’époque il n’y avait même pas de centre de diagnostics. Mon frère a été étiqueté schizophrène (à raison), et les médecins sont passés à côté de l’autisme. C’est seulement quand j’ai pris conscience de mon autisme, quand j’en ai parlé à ma mère, qu’elle a compris que c’était le cas pour mon frère aussi (en plus de la schizophrénie) ”.

Elle poursuit, « L’intérêt spécifique de mon frère était de mémoriser les plaques d’immatriculation. Ses troubles étaient plus extériorisés et plus reconnaissables. Par exemple, il a jeté sa guitare par la fenêtre. Et moi, je me scarifiais, ce qui est évidemment beaucoup plus discret. J’ai joué avec mes poupées, mais sans imagination. Je regardais les autres enfants pour comprendre comment jouer avec et je reproduisais exactement la même chose. Bien sûr il n’est pas aisé de savoir ‘quelle est la façon adaptée de jouer avec une poupée’, c’est peut-être une autre question, mais quand même c’est un comportement, malgré sa subtilité, à interroger ! Les personnes autistes imitent beaucoup pour suivre les codes sociaux et s’intégrer. Nos symptômes sont donc influencés par notre conditionnement sociétal”.
“Il faut se rappeler aussi qu’un enfant autiste, avant d’être autiste est un enfant” ajoute Muriel. “La sociologie de l’éducation a largement démontré la puissance de la socialisation différenciée. C’est-à-dire que les petites filles sont socialisées comme des petites filles et les petits garçons comme des garçons. Ou, pour le dire autrement, on ne naît ni fille ni garçon, mais on le devient en apprenant, notamment, les comportements appropriés. ”
Avant d’être diagnostiquée autiste à l’âge de 38 ans, Magali a été diagnostiquée dépressive. Son médecin n’a pas creusé plus profondément et a donc raté les raisons sous-jacentes qui expliquaient ses difficultés. Cette errance diagnostique est fréquente, beaucoup de femmes sont diagnostiquées plus tardivement dans leur vie. Cela peut être attribué à divers facteurs comme le fait que d’autres troubles prennent le pas sur leur autisme si c’est plus prononcé et plus reconnaissable. Une personne autiste a environ 3 – 5 troubles associés en général, et le taux d’anxiété, la dépression et les troubles de comportements alimentaires sont particulièrement courants chez les femmes.
Dans le cas de Magali, et comme pour la grande majorité de personnes, l’âge joue aussi sur l’apparence et l’expression des signes autistiques. Elle disait que, par exemple “Quand je suis devenue parente, mon autisme a évolué avec la maternité. J’ai un peu oublié mes difficultés et je me suis concentrée sur mon fils. Je ne me comportais pas de la même manière”.
La mauvaise reconnaissance des traits autistiques chez les femmes peut aussi être attribuée en partie au camouflage, ce qui est le fait de masquer les caractéristiques de l’autisme perçues comme moins socialement acceptable selon les normes neurotypiques. Il est généralement admis que les femmes sont plus capables de s’adapter socialement que les hommes (voir Tony Attwood 2007), et que les femmes autistes arrivent plus que les hommes à imiter les personnes non-autistes en situation sociale. Muriel est convaincue que c’est culturel : “On apprend beaucoup plus aux filles à s’adapter, plus qu’aux garçons. De toute façon, dès lors qu’on vit dans un monde qui est pensé par et pour les hommes, être une femme c’est forcément devoir s’adapter. Par exemple, les petites filles lisent des histoires dont le héros est un garçon, et elles s’y identifient sans souci. Dans le sens inverse, les garçons qui lisent des histoires impliquant des héroïnes ont beaucoup de difficulté à s’identifier. De même, si on entend quelqu’un dire “Bonjour à tous” on se sent concerné même si on est une femme, mais les hommes en revanche ne le sont pas si on dit “bonjour à toutes”.
Pourquoi le sous-diagnostic des femmes autistes est-il un vrai enjeu féministe ?
“C’est simple. Pas de diagnostic, pas de soins.” dit Muriel. “Les gens qui souffrent ont besoin d’être soignés pour avoir une bonne qualité de vie”. Ceci est évidemment étroitement lié à l’égalité. Si les femmes ont moins accès aux soins, elles ont moins accès à une vie pleine et épanouie et à tout ce qui l’accompagne. Le repérage, le diagnostic et les soins qui suivent sont donc primordiaux.
Le taux élevé de violences sexuelles subies par les femmes autistes représente un autre enjeu féministe important. “Les femmes ont plus tendance à se replier sur elles-mêmes et à se faire du mal. Des études montrent que le comportement des femmes autistes, perçu comme passif, débouche sur des violences sexuelles dans un nombre de cas significatif” Magali nous explique. “Si une femme ne sait pas qu’elle est autiste, elle ne connait pas forcément bien son fonctionnement, elle pense qu’elle est comme tout le monde, et ça joue sur la compréhension des limites de ce qui acceptable ou non. Quand j’étais jeune je faisais tout ce qu’on me demandait de faire et je me trouvais souvent dans des situations délicates où j’avais mal compris l’implicite. C’était souvent dégradant pour moi. Si j’avais eu conscience de mon autisme, et qu’on m’avait expliqué plus clairement comment maintenir les limites acceptables, avec une éducation sur le consentement par exemple, ça aurait été différent. Ainsi, on tomberait moins facilement dans un cercle vicieux de vulnérabilité où l’on a davantage de risques de se faire abuser. Malheureusement, beaucoup d’entre nous se sentent seules, avec une faible estime de soi à cause de ces dangers.”.
Muriel a complété : “Oui, beaucoup de choses s’apprennent. Si le diagnostic est posé, la personne peut accéder aux soins, par exemple bénéficier des séances de psychoéducation. Apprendre à dire non, ça ne doit pas forcément être réservé aux jeunes filles autistes, mais c’est une chose avec laquelle toutes les filles ont généralement plus de mal que les garçons. Mais le fait d’être une femme autiste peut amplifier cette difficulté. Si on enseignait le consentement à toutes les filles, ça aiderait tout le monde et encore plus les femmes autistes – une telle initiative serait utile et inclusive pour tout le monde, autiste ou non”.
Féminisme intersectionnel et médecine
Il est important de considérer une femme dans sa globalité : elle peut être victime de sexisme, mais nous devons être conscients qu’il s’agit d’une des nombreuses discriminations auxquelles elle peut être confrontée en fonction de son identité au sens large (par exemple, son âge, son origine ethnique, sa classe sociale, ses croyances religieuses, etc.). Par exemple, une femme maghrébine ou noire, ne va pas forcément avoir la même expérience dans sa prise en charge médicale qu’une femme blanche. L’existence du syndrome méditerranéen en est la preuve. C’est pour cette raison qu’une approche intersectionnelle est essentielle pour garantir que le repérage de troubles du neuro-développement et les soins par la suite sont bien adaptés aux besoins de chaque individu.
Que veut dire « une approche intersectionnelle » ? L’intersectionnalité est une notion qui a été forgée par la juriste américaine Kimberlé Crenshaw à la fin des années 1980 dans la foulée du Black feminism. C’est l’idée qu’une personne peut subir différentes formes de discrimination (ou bénéficier de privilèges) en fonction de différentes composantes de son identité. Il peut s’agir de l’âge, du sexe, d’un handicap, de l’origine ethnique, etc.
 “On en revient à la question : qui fabrique les savoirs ? La médecine occidentale est une médecine blanche. Il ne faut pas oublier de questionner les codes culturels incorporés dans ces savoirs” dit Muriel.
“On en revient à la question : qui fabrique les savoirs ? La médecine occidentale est une médecine blanche. Il ne faut pas oublier de questionner les codes culturels incorporés dans ces savoirs” dit Muriel.
“Cela joue forcément sur nos représentations des troubles. Dans notre imaginaire collectif la représentation standard d’une personne autiste est un garçon blanc et celle-ci est tellement ancrée. Les filles noires autistes rentrent moins facilement dans notre compréhension de ce trouble, néanmoins elles existent !” dit Magali.
L’étiquette d’autisme au féminin est-elle pertinente ?
Muriel nous dit “qu’il serait problématique de poser l’étiquette d’autisme au féminin car ça renforce encore plus les stéréotypes. L’idéal serait de poser un diagnostic à un niveau individuel ; et de former autrement les professionnels de santé pour qu’ils entendent que le fait d’être un homme ou une femme c’est une particularité, parmi d’autres, et de faire la différence entre le sexe et le genre. Le sexe c’est la différence biologique. Le genre est en lien avec le social et la culture, donc beaucoup de variabilité selon l’âge, le milieu social, l’origine ethnique, culturelle, etc. C’est un peu contradictoire avec la façon dont on pratique la médecine : les diagnostics et les classifications ont tendance à lisser nos particularités”.
Magali poursuit en nous disant que “Les représentations des soignants concernant le genre peuvent être handicapantes et stigmatisantes, comme beaucoup de personnes autistes ne se considèrent pas en premier comme des hommes et des femmes, mais plutôt comme des êtres humains ou même des êtres vivants. Le distinction homme/ femme n’est pas si tranchée. Les limites entre transgenre et garçon manqué sont peu claires. C’est pour ces raisons que nous ne pouvons pas nous permettre d’introduire une étiquette telle que l’autisme au féminin.”
Comment faire avancer les droits des femmes autistes ?
 “Je dis souvent à mes étudiants “on répond seulement aux questions qu’on pose.” Constater une différence de prévalence, c’est factuel. Se pose la question “comment ça s’explique » ? Pour quelles raisons il y a une femme autiste pour 4/ 5 hommes autistes ? Aller chercher ailleurs que les faits biologiques, les taux de testostérone etc., aller chercher le côté genre pour mieux comprendre les enjeux. Croiser les regards de la médecine et des sciences sociales, comme ça nous aurons une vision plus globale.” prône Muriel.
“Je dis souvent à mes étudiants “on répond seulement aux questions qu’on pose.” Constater une différence de prévalence, c’est factuel. Se pose la question “comment ça s’explique » ? Pour quelles raisons il y a une femme autiste pour 4/ 5 hommes autistes ? Aller chercher ailleurs que les faits biologiques, les taux de testostérone etc., aller chercher le côté genre pour mieux comprendre les enjeux. Croiser les regards de la médecine et des sciences sociales, comme ça nous aurons une vision plus globale.” prône Muriel.
Magali conclut, “On est malade dans un contexte très multifactoriel. C’est l’environnement qui pose le cadre, qui peut être une ressource ou un handicap.”, c’est donc primordial de comprendre le contexte de chacune pour pouvoir bien répondre à ses besoins.
Ressources :
- VIDEO : Adeline Lacroix – Filles et femmes autistes, de l’ombre à la lumière
- VIDEO : Julie Dachez et les spécificités de l’autisme féminin
- VIDEO : Muriel Salle & Patricia Lemarchand – Femmes & santé, une histoire d’inégalités
- VIDEO : Replay du Webinaire « Autisme au féminin » – GNCRA
- ARTICLE : Comment caractériser les femmes autistes à l’âge adulte? par Adeline Lacroix & Fabienne Cazalis
- Association Francophone de Femmes Autistes
- Publications de Muriel Salle sur Academia & Cairn
Diagnostic

A lire également
Webinaire #1: Devenir parent quand on est autiste
À l’occasion de notre premier webinaire, Marine Dubreucq et Adeline Lacroix nous parle de parentalité quand on est une personne autiste.
En savoir plus
Le 19 juillet 2022 par Raphaele von Koettlitz
TSA et genre : pourquoi les femmes autistes sont-elles sous-diagnostiquées ?
Nous avons eu le plaisir de parler avec Muriel Salle et Magali Pignard de ce que cela signifie d’être une femme autiste et la façon dont la médecine s’est emparée de la question. Muriel est Maîtresse de conférences spécialiste de l’histoire des femmes, du genre, et de la médecine à l’Université Lyon 1 et Magali est cofondatrice de l’Association PAARI (Personnes Autistes pour une Autodétermination Responsable et Innovante) et du Tremplin Autisme Isère.
Nous avons retracé brièvement l’histoire de la médecine pour mieux comprendre le déficit de repérage de l’autisme chez les femmes, de l’accès au diagnostic jusqu’à l’accompagnement. Nous avons également discuté des constructions sociales et culturelles et du conditionnement autour du genre et de la façon dont cela joue sur le camouflage et la manifestation des caractéristiques autistiques qui ne correspondent pas forcément aux représentations stéréotypés.
Les taux de prévalence
 Commençons par les faits : les femmes autistes sont systématiquement sous-diagnostiquées par rapport aux hommes. Selon la CIM 10, le sex-ratio montre que 3 à 4 hommes sont diagnostiqués pour une femme, et selon le DSM 5 c’est 4 hommes pour une femme. Lorsque l’on creuse un peu, une méta-analyse menée par Loomes et al 2017 montre que ce chiffre se réduit en fait à 3 pour 1 lorsque l’on élargit le champ pour inclure les femmes qui n’ont pas reçu de diagnostic clinique, en raison d’un biais de genre inhérent. “Il est important de se rappeler que les taux de prévalence et de diagnostic sont deux choses différentes, de comprendre les conséquences de ce sous-diagnostic, qui invisibilise les gens, et de questionner quelles variables sont à l’œuvre”, dit Muriel.
Commençons par les faits : les femmes autistes sont systématiquement sous-diagnostiquées par rapport aux hommes. Selon la CIM 10, le sex-ratio montre que 3 à 4 hommes sont diagnostiqués pour une femme, et selon le DSM 5 c’est 4 hommes pour une femme. Lorsque l’on creuse un peu, une méta-analyse menée par Loomes et al 2017 montre que ce chiffre se réduit en fait à 3 pour 1 lorsque l’on élargit le champ pour inclure les femmes qui n’ont pas reçu de diagnostic clinique, en raison d’un biais de genre inhérent. “Il est important de se rappeler que les taux de prévalence et de diagnostic sont deux choses différentes, de comprendre les conséquences de ce sous-diagnostic, qui invisibilise les gens, et de questionner quelles variables sont à l’œuvre”, dit Muriel.
Il est important de préciser que sur le plan clinique, le diagnostic TSA repose sur une dyade autistique qui est présente chez les femmes et les hommes. “Il n’y a pas d’autisme au féminin ou au masculin ; on dit ça pour aller vite, mais le fonctionnement ou la symptomatologie de l’autisme est la même chez les femmes et les hommes. En revanche, cela peut se manifester différemment chez les femmes et les hommes notamment à cause du conditionnement social, de l’identité unique de chacun.e et du stade de vie.” dit Magali.
Pourquoi les filles/ femmes autistes passent “sous les radars” ?
“Pendant longtemps on n’a pas repéré de femmes autistes. Dans le champ de l’histoire de la médecine on peut confirmer que les troubles du spectre de l’autisme (TSA) ont été construits comme un trouble masculin”, dit Muriel. Retour sur l’année 1926 une médecin Russe, Grounia Soukhareva, a publié la première description de l’autisme dans une revue scientifique. Son étude portait sur six garçons (voir aussi S. Wolff). Puis, les psychiatres Léo Kanner (en 1943) et Hans Asperger (en 1944) ont été reconnus pour leurs travaux sur l’autisme. Leurs premières études de cas portaient quasi exclusivement sur des garçons : 4 garçons pour Asperger, 8 garçons et 3 filles pour Kanner “Le prisme à travers lequel on comprend le trouble est donc bien biaisé”, explique Muriel.
Elle continue : “Les travaux sur les femmes autistes sont plus récents, et datent principalement des années 2000 (voir A. Lacroix et F. Cazalis pour une discussion sur ce sujet). Il existe un biais de genre ancré dans l’histoire de la médecine, qui est à l’origine du développement d’outils de diagnostic adaptés à la population masculine. Le test ADOS, par exemple, fait ressortir davantage les traits et caractéristiques associés à des garçons, ce qui veut dire que les filles passent davantage sous le radar. On parle alors d’androcentrisme : il s’agit d’un biais théorique et idéologique qui consiste à adopter un point de vue masculin sur le monde, sa culture et son histoire, marginalisant ainsi culturellement les femmes.”
Comme démontré par une étude suédoise, des parents ont indiqué que les questions qui sont posées aux filles avec un TSA pendant les évaluations de diagnostic ne sont pas les bonnes, parce qu’elles ont en fait été élaborées pour repérer les garçons TSA.
Une courte histoire de la médecine genrée
C’est là qu’on rentre au cœur de l’expertise de Muriel, “Si l’on considère le domaine de la médecine au sens large, de nombreuses maladies ou conditions sont liées au genre. De manière générale, en médecine, on a construit le savoir à partir des corps des hommes. On pense aux femmes secondairement, comme les exceptions à la règle. Beaucoup de maladies sont construites selon ce modèle pour des raisons historiques. On travaille d’abord sur le corps masculin car il est coutume que l’homme “représente” l’espèce humaine. Le fait que les chercheurs aient longtemps été principalement des hommes jouent aussi”.

“Dans cette perspective, les femmes sont envisagées comme physiologiquement pathologiques, car une femme, de toute façon, ça dysfonctionne. Une femme qui va bien, va mal en réalité. Quand on regarde les discours médicaux sur la puberté, les règles, la grossesse, la ménopause etc., tous ces événements physiologiques féminins sont perçus comme des signes de dysfonctionnement. Et c’est lourd de conséquences. Prenons l’exemple de l’endométriose, elle a été décrite pour la première fois en 1860 et c’est loin d’être une maladie anecdotique en termes de prévalence dans la population française (on estime qu’une femme sur 10 est concernée). Pourtant, on devra attendre jusqu’à 2016 pour voir la mise en place du premier plan d’action de la Haute Autorité de Santé (HAS). Donc la question est, qu’est-ce qui s’est passé entre-temps ? Beaucoup de publications sont sorties mais c’était considéré comme un dysfonctionnement ‘acceptable’. Faire la différence entre des règles douloureuses et des douleurs d’endométriose, c’est difficile, surtout dans cette perspective masculine, quand on considère que, de toute façon, les femmes souffrent au moment de leurs règles. Donc il ne se passait pas grand-chose.”.
“Un autre exemple, les maladies cardio-vasculaires, qui sont réputées être des maladies masculines, pourtant on sait aujourd’hui que les femmes sont davantage touchées. C’est même la première cause de mortalité pour les femmes en France. Elles ont beaucoup plus de risque de mourir d’un infarctus ou d’un AVC que d’un cancer de sein, mais on en parle peu. Mais l’inverse existe aussi : l’ostéoporose est une condition considérée comme ‘féminine’, ce qui fait que les hommes sont largement sous-diagnostiqués avec des conséquences similaires ».
“Il faut se rappeler qu’un savoir, même un savoir scientifique, est construit dans le cadre d’une société. Ce n’est pas parce que le savant a mis une blouse blanche, qu’il s’est débarrassé de toutes ses représentations et ses stéréotypes.” Elle ajoute, “Il faut donc toujours s’interroger : comment les savoirs sont-ils fabriqués ? Qui pose les questions ? Comment sont pensées ces questions ? ”.
Éveil féministe dans la médecine
 La publication du livre, ou plutôt d’un manuel féministe (écrit par et pour les femmes), ‘Notre Corps nous même’publié en 1973 (aux États-Unis) et en 1977 en France (La traduction précise serait ‘Nos corps nous même’ de l’anglais) a marqué un tournant dans le discours porté sur les femmes et leur corps. Cet ouvrage soulignait l’importance de la création de connaissances et d’approches centrées sur les perspectives et les besoins des femmes : l’importance de se réapproprier son corps. Cela a déclenché un mouvement féministe aux États Unis pendant les années 70, qui a diminué un peu pendant les années 80 et est reparti de plus belle dans les années 2000.
La publication du livre, ou plutôt d’un manuel féministe (écrit par et pour les femmes), ‘Notre Corps nous même’publié en 1973 (aux États-Unis) et en 1977 en France (La traduction précise serait ‘Nos corps nous même’ de l’anglais) a marqué un tournant dans le discours porté sur les femmes et leur corps. Cet ouvrage soulignait l’importance de la création de connaissances et d’approches centrées sur les perspectives et les besoins des femmes : l’importance de se réapproprier son corps. Cela a déclenché un mouvement féministe aux États Unis pendant les années 70, qui a diminué un peu pendant les années 80 et est reparti de plus belle dans les années 2000.
Jusqu’alors, les femmes et leurs points de vue étaient généralement mis de côté dans le champ de la médecine.
“Aujourd’hui, il y a plus de savoirs dit ‘féminins’ non seulement parce qu’il y a plus de femmes impliquées dans la production des savoirs médicaux, mais aussi grâce aux femmes (et hommes) féministes. Cette évolution n’est pas due simplement au fait qu’il y a plus de femmes qui participent à l’élaboration des savoir, mais aussi à l’élaboration de savoirs critiques, principalement par les femmes, mais pas que.” dit Muriel.
Les signes d’autisme ‘féminins’ moins reconnaissables ?
Magali nous parle de son parcours de diagnostic tardif, “lors de mon évaluation diagnostique, quand la psychologue interrogeait ma mère avec des questions ciblées sur les manifestations de l’autisme durant l’enfance, elle reconnaissait des signes de l’autisme chez mon frère, mais pas chez moi (ou beaucoup moins). Ni moi ni mon frère avons eu un diagnostic tôt car à l’époque il n’y avait même pas de centre de diagnostics. Mon frère a été étiqueté schizophrène (à raison), et les médecins sont passés à côté de l’autisme. C’est seulement quand j’ai pris conscience de mon autisme, quand j’en ai parlé à ma mère, qu’elle a compris que c’était le cas pour mon frère aussi (en plus de la schizophrénie) ”.

Elle poursuit, « L’intérêt spécifique de mon frère était de mémoriser les plaques d’immatriculation. Ses troubles étaient plus extériorisés et plus reconnaissables. Par exemple, il a jeté sa guitare par la fenêtre. Et moi, je me scarifiais, ce qui est évidemment beaucoup plus discret. J’ai joué avec mes poupées, mais sans imagination. Je regardais les autres enfants pour comprendre comment jouer avec et je reproduisais exactement la même chose. Bien sûr il n’est pas aisé de savoir ‘quelle est la façon adaptée de jouer avec une poupée’, c’est peut-être une autre question, mais quand même c’est un comportement, malgré sa subtilité, à interroger ! Les personnes autistes imitent beaucoup pour suivre les codes sociaux et s’intégrer. Nos symptômes sont donc influencés par notre conditionnement sociétal”.
“Il faut se rappeler aussi qu’un enfant autiste, avant d’être autiste est un enfant” ajoute Muriel. “La sociologie de l’éducation a largement démontré la puissance de la socialisation différenciée. C’est-à-dire que les petites filles sont socialisées comme des petites filles et les petits garçons comme des garçons. Ou, pour le dire autrement, on ne naît ni fille ni garçon, mais on le devient en apprenant, notamment, les comportements appropriés. ”
Avant d’être diagnostiquée autiste à l’âge de 38 ans, Magali a été diagnostiquée dépressive. Son médecin n’a pas creusé plus profondément et a donc raté les raisons sous-jacentes qui expliquaient ses difficultés. Cette errance diagnostique est fréquente, beaucoup de femmes sont diagnostiquées plus tardivement dans leur vie. Cela peut être attribué à divers facteurs comme le fait que d’autres troubles prennent le pas sur leur autisme si c’est plus prononcé et plus reconnaissable. Une personne autiste a environ 3 – 5 troubles associés en général, et le taux d’anxiété, la dépression et les troubles de comportements alimentaires sont particulièrement courants chez les femmes.
Dans le cas de Magali, et comme pour la grande majorité de personnes, l’âge joue aussi sur l’apparence et l’expression des signes autistiques. Elle disait que, par exemple “Quand je suis devenue parente, mon autisme a évolué avec la maternité. J’ai un peu oublié mes difficultés et je me suis concentrée sur mon fils. Je ne me comportais pas de la même manière”.
La mauvaise reconnaissance des traits autistiques chez les femmes peut aussi être attribuée en partie au camouflage, ce qui est le fait de masquer les caractéristiques de l’autisme perçues comme moins socialement acceptable selon les normes neurotypiques. Il est généralement admis que les femmes sont plus capables de s’adapter socialement que les hommes (voir Tony Attwood 2007), et que les femmes autistes arrivent plus que les hommes à imiter les personnes non-autistes en situation sociale. Muriel est convaincue que c’est culturel : “On apprend beaucoup plus aux filles à s’adapter, plus qu’aux garçons. De toute façon, dès lors qu’on vit dans un monde qui est pensé par et pour les hommes, être une femme c’est forcément devoir s’adapter. Par exemple, les petites filles lisent des histoires dont le héros est un garçon, et elles s’y identifient sans souci. Dans le sens inverse, les garçons qui lisent des histoires impliquant des héroïnes ont beaucoup de difficulté à s’identifier. De même, si on entend quelqu’un dire “Bonjour à tous” on se sent concerné même si on est une femme, mais les hommes en revanche ne le sont pas si on dit “bonjour à toutes”.
Pourquoi le sous-diagnostic des femmes autistes est-il un vrai enjeu féministe ?
“C’est simple. Pas de diagnostic, pas de soins.” dit Muriel. “Les gens qui souffrent ont besoin d’être soignés pour avoir une bonne qualité de vie”. Ceci est évidemment étroitement lié à l’égalité. Si les femmes ont moins accès aux soins, elles ont moins accès à une vie pleine et épanouie et à tout ce qui l’accompagne. Le repérage, le diagnostic et les soins qui suivent sont donc primordiaux.
Le taux élevé de violences sexuelles subies par les femmes autistes représente un autre enjeu féministe important. “Les femmes ont plus tendance à se replier sur elles-mêmes et à se faire du mal. Des études montrent que le comportement des femmes autistes, perçu comme passif, débouche sur des violences sexuelles dans un nombre de cas significatif” Magali nous explique. “Si une femme ne sait pas qu’elle est autiste, elle ne connait pas forcément bien son fonctionnement, elle pense qu’elle est comme tout le monde, et ça joue sur la compréhension des limites de ce qui acceptable ou non. Quand j’étais jeune je faisais tout ce qu’on me demandait de faire et je me trouvais souvent dans des situations délicates où j’avais mal compris l’implicite. C’était souvent dégradant pour moi. Si j’avais eu conscience de mon autisme, et qu’on m’avait expliqué plus clairement comment maintenir les limites acceptables, avec une éducation sur le consentement par exemple, ça aurait été différent. Ainsi, on tomberait moins facilement dans un cercle vicieux de vulnérabilité où l’on a davantage de risques de se faire abuser. Malheureusement, beaucoup d’entre nous se sentent seules, avec une faible estime de soi à cause de ces dangers.”.
Muriel a complété : “Oui, beaucoup de choses s’apprennent. Si le diagnostic est posé, la personne peut accéder aux soins, par exemple bénéficier des séances de psychoéducation. Apprendre à dire non, ça ne doit pas forcément être réservé aux jeunes filles autistes, mais c’est une chose avec laquelle toutes les filles ont généralement plus de mal que les garçons. Mais le fait d’être une femme autiste peut amplifier cette difficulté. Si on enseignait le consentement à toutes les filles, ça aiderait tout le monde et encore plus les femmes autistes – une telle initiative serait utile et inclusive pour tout le monde, autiste ou non”.
Féminisme intersectionnel et médecine
Il est important de considérer une femme dans sa globalité : elle peut être victime de sexisme, mais nous devons être conscients qu’il s’agit d’une des nombreuses discriminations auxquelles elle peut être confrontée en fonction de son identité au sens large (par exemple, son âge, son origine ethnique, sa classe sociale, ses croyances religieuses, etc.). Par exemple, une femme maghrébine ou noire, ne va pas forcément avoir la même expérience dans sa prise en charge médicale qu’une femme blanche. L’existence du syndrome méditerranéen en est la preuve. C’est pour cette raison qu’une approche intersectionnelle est essentielle pour garantir que le repérage de troubles du neuro-développement et les soins par la suite sont bien adaptés aux besoins de chaque individu.
Que veut dire « une approche intersectionnelle » ? L’intersectionnalité est une notion qui a été forgée par la juriste américaine Kimberlé Crenshaw à la fin des années 1980 dans la foulée du Black feminism. C’est l’idée qu’une personne peut subir différentes formes de discrimination (ou bénéficier de privilèges) en fonction de différentes composantes de son identité. Il peut s’agir de l’âge, du sexe, d’un handicap, de l’origine ethnique, etc.
 “On en revient à la question : qui fabrique les savoirs ? La médecine occidentale est une médecine blanche. Il ne faut pas oublier de questionner les codes culturels incorporés dans ces savoirs” dit Muriel.
“On en revient à la question : qui fabrique les savoirs ? La médecine occidentale est une médecine blanche. Il ne faut pas oublier de questionner les codes culturels incorporés dans ces savoirs” dit Muriel.
“Cela joue forcément sur nos représentations des troubles. Dans notre imaginaire collectif la représentation standard d’une personne autiste est un garçon blanc et celle-ci est tellement ancrée. Les filles noires autistes rentrent moins facilement dans notre compréhension de ce trouble, néanmoins elles existent !” dit Magali.
L’étiquette d’autisme au féminin est-elle pertinente ?
Muriel nous dit “qu’il serait problématique de poser l’étiquette d’autisme au féminin car ça renforce encore plus les stéréotypes. L’idéal serait de poser un diagnostic à un niveau individuel ; et de former autrement les professionnels de santé pour qu’ils entendent que le fait d’être un homme ou une femme c’est une particularité, parmi d’autres, et de faire la différence entre le sexe et le genre. Le sexe c’est la différence biologique. Le genre est en lien avec le social et la culture, donc beaucoup de variabilité selon l’âge, le milieu social, l’origine ethnique, culturelle, etc. C’est un peu contradictoire avec la façon dont on pratique la médecine : les diagnostics et les classifications ont tendance à lisser nos particularités”.
Magali poursuit en nous disant que “Les représentations des soignants concernant le genre peuvent être handicapantes et stigmatisantes, comme beaucoup de personnes autistes ne se considèrent pas en premier comme des hommes et des femmes, mais plutôt comme des êtres humains ou même des êtres vivants. Le distinction homme/ femme n’est pas si tranchée. Les limites entre transgenre et garçon manqué sont peu claires. C’est pour ces raisons que nous ne pouvons pas nous permettre d’introduire une étiquette telle que l’autisme au féminin.”
Comment faire avancer les droits des femmes autistes ?
 “Je dis souvent à mes étudiants “on répond seulement aux questions qu’on pose.” Constater une différence de prévalence, c’est factuel. Se pose la question “comment ça s’explique » ? Pour quelles raisons il y a une femme autiste pour 4/ 5 hommes autistes ? Aller chercher ailleurs que les faits biologiques, les taux de testostérone etc., aller chercher le côté genre pour mieux comprendre les enjeux. Croiser les regards de la médecine et des sciences sociales, comme ça nous aurons une vision plus globale.” prône Muriel.
“Je dis souvent à mes étudiants “on répond seulement aux questions qu’on pose.” Constater une différence de prévalence, c’est factuel. Se pose la question “comment ça s’explique » ? Pour quelles raisons il y a une femme autiste pour 4/ 5 hommes autistes ? Aller chercher ailleurs que les faits biologiques, les taux de testostérone etc., aller chercher le côté genre pour mieux comprendre les enjeux. Croiser les regards de la médecine et des sciences sociales, comme ça nous aurons une vision plus globale.” prône Muriel.
Magali conclut, “On est malade dans un contexte très multifactoriel. C’est l’environnement qui pose le cadre, qui peut être une ressource ou un handicap.”, c’est donc primordial de comprendre le contexte de chacune pour pouvoir bien répondre à ses besoins.
Ressources :
- VIDEO : Adeline Lacroix – Filles et femmes autistes, de l’ombre à la lumière
- VIDEO : Julie Dachez et les spécificités de l’autisme féminin
- VIDEO : Muriel Salle & Patricia Lemarchand – Femmes & santé, une histoire d’inégalités
- VIDEO : Replay du Webinaire « Autisme au féminin » – GNCRA
- ARTICLE : Comment caractériser les femmes autistes à l’âge adulte? par Adeline Lacroix & Fabienne Cazalis
- Association Francophone de Femmes Autistes
- Publications de Muriel Salle sur Academia & Cairn
Newsletter
Uncategorized

A lire également
Webinaire #1: Devenir parent quand on est autiste
À l’occasion de notre premier webinaire, Marine Dubreucq et Adeline Lacroix nous parle de parentalité quand on est une personne autiste.
En savoir plus
28/06/2022, par Jennifer Beneyton
"Un tiers de nos patients en addictologie présentent un TDA/H"
Le Dr Lucie Pennel travaille au sein d’un CSAPA, un Centre de Soins d’Accompagnement et de Prévention en Addictologie, qui est rattaché au Service Universitaire de Pharmaco-Addictologie du CHU Grenoble Alpes. Avec le Professeur Dematteis, chef de service, ils ont développé un service d’Addictologie qui ne compte aucun lit d’hospitalisation. C’est pourtant un centre de dernier recours où sont orientés les usagers et les patients en situation complexe. Au fil du temps, ils sont montés en expertise sur le diagnostic du TDAH afin de mieux prendre en charge leurs patients. En effet, environ un tiers présente soit un trouble déficitaire de l’attention avec ou sans hyperactivité (TDA/H), soit un Trouble du Spectre Autistique (TSA), voire les deux.
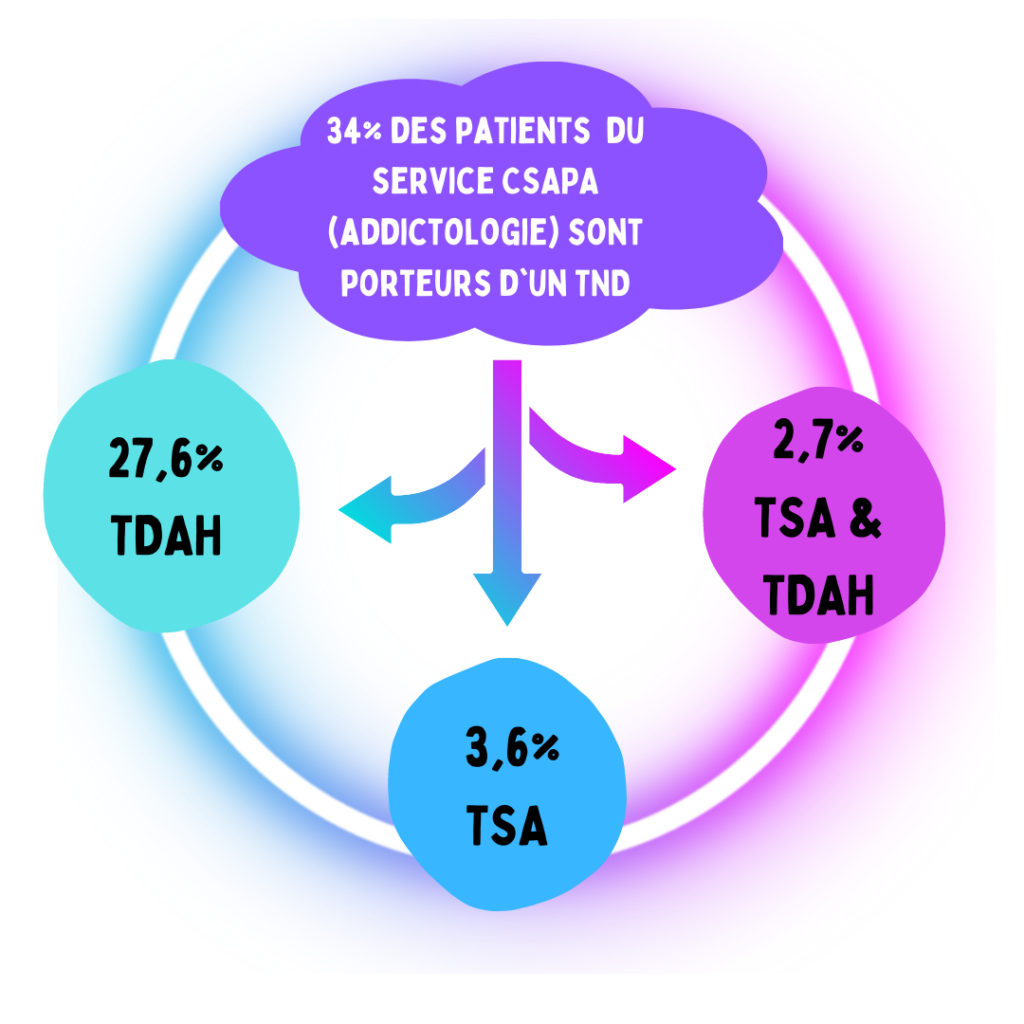
Quels types d’addiction traitez-vous dans votre CSAPA ?
Jusqu’à récemment, les structures se spécialisaient en fonction d’un produit ou d’un comportement. Ces dernières années, un véritable virage a été réalisé en addictologie. Les directives nationales ont soutenu le développement de CSAPA généralistes et les stratégies thérapeutiques ne sont plus uniquement déterminées par le type de produit consommé, mais par l’usage que les patients en font c’est à dire leur mode de fonctionnement avec le produit (comportement, émotions, relations…).
D’ailleurs en addictologie, la poly-addiction est aujourd’hui la règle : les patients consomment plusieurs produits ou pratiquent différents comportements addictifs de façon simultanée ou au fil du temps. Auparavant, lorsque les patients venaient pour un problème d’opiacés dans un centre spécialisé, le traitement était centré sur l’arrêt du produit et un traitement de substitution était initié. Si le patient transférait vers l’alcool ou d’autres produits et/ou comportements, il était orienté vers les spécialistes du domaine. Aujourd’hui, les stratégies thérapeutiques sont globales, intégratives et personnalisées. Les addictologues savent que les différentes conduites addictives sont l’expression d’une même pathologie. Ils ne visent pas seulement l’arrêt d’un produit ou d’un comportement, mais aident le patient à comprendre à quoi leur sert le produit, pour leur permettre de réapprendre à vivre sans, dans un objectif d’amélioration globale de leur qualité de vie.
D’autre part, on sait aujourd’hui qu’un patient ne se dirige jamais vers un produit ou un comportement par hasard et si on ne comprend pas comment il l’utilise, c’est-à-dire quelles sont ses motivations à consommer ou à pratiquer un comportement addictif, il est très difficile de l’aider. Tout le monde met en place des stratégies d’autorégulation avec certains produits d’appétence : on va manger du chocolat quand on est un peu fatigué ou car c’est notre petit plaisir ou notre pause dans la journée, on va faire un peu plus de sport parce que l’on se sent plus stressé, on va boire un verre de vin à la fin de la journée ou de la semaine pour se détendre et « souffler » etc… L’addiction commence par être une stratégie d’autorégulation en réponse à différentes contraintes, puis au fur et à mesure cette stratégie va s’automatiser et l’usager va en perdre progressivement le contrôle sous l’influence de différents facteurs (personnels, environnementaux, accessibilité des produits, …).
S’intéresser uniquement aux produits, et non à l’usager et à son mode de fonctionnement, ne permet pas de mettre en place une démarche thérapeutique efficace à long terme. Par exemple certains patients vont utiliser la cocaïne pour s’apaiser et d’autres pour se stimuler. Certains prennent de l’alcool pour se donner du courage le matin avant de partir au travail, d’autres en prendront le soir pour gérer les tensions ou conflits familiaux ou au contraire la solitude. Même si certains aspects sont communs, les stratégies thérapeutiques à proposer ne seront pas les mêmes. Il est primordial d’analyser de façon personnalisée la dynamique fonctionnelle du patient, en interaction avec son environnement. C’est la raison pour laquelle nous travaillons exclusivement en ambulatoire et nous considérons tous les types d’addiction avec et sans produit. Il est plus facile d’arrêter les produits lorsque l’on se retrouve dans un environnement protégé, sécurisé avec une équipe qui gère les symptômes de manque physique. Tous les patients qui ont réalisé plusieurs sevrages institutionnels vous diront que la difficulté n’est pas d’arrêter les produits, mais dès la sortie ou quelques semaines après, de ne pas les reprendre…
Les prises en charge en ambulatoire durent plus ou moins longtemps que des prises en charge en hospitalisation ?
La question est : veut-on traiter la dépendance ou l’addiction ? Lorsque l’on hospitalise un patient, on traite la dépendance physique au produit. C’est rapide et assez simple. Alors que traiter l’addiction, c’est-à-dire la dépendance psychique, c’est beaucoup plus compliqué et long. Les patients qui ressortent d’hospitalisation ne sont plus dépendants physiquement. Par contre, ils ne savent toujours pas fonctionner sans le produit ou le comportement. Si parallèlement à la baisse des produits ou comportements addictifs, on ne travaille pas une montée en compétence sur les stratégies d’adaptation qui permettent au patient de ne plus avoir recours au produit, le patient va revenir à ses stratégies initiales, celles qu’il a apprises souvent assez tôt et qui ont été ensuite répétées pendant un certain temps. L’addiction est un comportement appris sous l’influence de différents conditionnements, qui s’est ensuite totalement automatisé, et où un produit ou un comportement est utilisé pour s’adapter à des contraintes individuelles et/ou environnementales.
Cette démarche thérapeutique ambulatoire nous oblige à nous centrer sur les objectifs du patient. Le rendre acteur de son parcours thérapeutique est incontournable dans cette situation où il a perdu le contrôle. Même si notre formation professionnelle nous pousse à considérer que la meilleure solution serait de tout arrêter rapidement, pour des raisons parfois vitales, nous posons systématiquement la question au patient : quel serait pour vous un objectif acceptable et réalisable ? Pour vous donner une idée, nous avions une patiente qui prenait 120 comprimés de Xanax par jour. Elle disait être dans l’incapacité de diminuer ne serait-ce que d’un comprimé par jour sa consommation. Elle a donc choisi de baisser d’un demi comprimé, (de 120 à 119,5). Même si pour un professionnel, la quantité, et donc le risque, est quasiment le même, pour elle c’était déjà un grand pas. Cela lui a permis de commencer à participer activement à son rétablissement. Les diminutions se sont faites à son rythme et nous avons pu commencer à travailler progressivement avec elle les outils de régulation émotionnelle et relationnelle. Donc pour vous répondre, une prise en charge en ambulatoire est forcément plus longue parce qu’il faut du temps pour redévelopper les ressources qui permettent au patient de fonctionner sans qu’il ait besoin du produit.
Cela ne veut pas dire que nous n’avons pas recours à des hospitalisations. Certains patients ont besoin de bénéficier d’un temps d’hospitalisation, c’est un outil thérapeutique parmi d’autres qu’il faut pouvoir proposer. L’objectif n’est d’ailleurs pas forcément le sevrage, il est parfois nécessaire de pouvoir protéger un patient de lui-même ou des autres, ou d’aménager un temps de pause. Il est parfois aussi nécessaire de permettre au patient de se rendre compte que le problème ne sera pas réglé en supprimant le produit, mais bien en lui permettant d’apprendre à s’en passer et en l’aidant à se mobiliser différemment. Donc finalement, pour nous, toutes les stratégies thérapeutiques sont des expériences qui peuvent être utiles lorsqu’on les met à profit pour faire évoluer le patient.
Comment déterminer la limite entre l’usage non problématique d’une substance et le trouble de l’usage, c’est-à-dire l’addiction ?
Il y a effectivement un continuum entre l’usage non problématique et le trouble de l’usage. Nous avons tous des comportements et des produits d’appétence qui nous aident à fonctionner dans notre quotidien. Qu’est-ce qui peut nous faire basculer ? La pathologie addictive se met en place lorsque le produit est consommé dans un contexte où les contraintes environnementales et individuelles augmentent, et que les individus cherchent des stratégies d’adaptation pour supporter certaines situations. La conduite addictive va se répéter et devenir progressivement un automatisme dont l’usager va perdre le contrôle. Il va alors poursuivre ses consommations malgré les conséquences. La conduite addictive s’accompagne alors d’une altération de son fonctionnement global et entraîne une souffrance significative. Il n’y a pas d’addiction sans souffrance.
Sur le plan clinique, le DSM5 caractérise la pathologie addictive, c’est-à-dire le trouble de l’usage, selon 11 critères comportementaux : de 2 à 3, le trouble de l’usage est léger, de 4 à 5 il est modéré, à partir de 6, il est sévère.
Mais plus simplement, la pathologie addictive peut se résumer en 4 C :
- la perte de Contrôle,
- la consommation Compulsive (pour éviter un malaise, une tension émotionnelle)
- la poursuite malgré les Conséquences
- le Craving qui est le critère qui signe la problématique addictive, c’est « l’obsession psychique ». Penser à un produit ou un comportement de façon envahissante est d’ailleurs un facteur prédictif de rechute. Typiquement la pensée prédit le comportement c’est à dire le passage à l’acte.

Lorsqu’il existe un trouble de l’usage, cela signifie que le sujet a perdu le contrôle vis-à-vis de ses consommations, et qu’il continue malgré les conséquences. Au niveau neurobiologique, on sait qu’il y a une déconnexion entre les systèmes de régulation émotionnelle et le système préfrontal de contrôle, avec la mise en place de routines comportementales très fortes. Les patients sont en pilotage automatique. Ils ne savent plus pourquoi ils consomment, ils ne sont plus en mesure de percevoir leurs difficultés et sont souvent déconnectés de leurs émotions. C’est souvent dans cette situation que les patients sont capables de nous dire que tout va bien alors que qu’ils ont perdu leur travail, leur permis de conduire, leur famille, voire qu’ils vivent dans la rue, etc… Pourtant ils continuent à consommer car l’addiction est devenue une stratégie de survie, après avoir été une stratégie d’adaptation aux difficultés individuelles et/ou environnementales. Il s’installe alors un sentiment d’impuissance, de honte et de culpabilité chez les patients qui n’arrivent plus à sortir de leur fonctionnement addictif qui s’est totalement automatisé et sur lequel ils n’arrivent plus à agir. Les soignants doivent alors avoir une lecture particulière de la pathologie, et initier un travail de renforcement de la confiance et de l’estime de soi pour permettre aux patients de retrouver un certain pouvoir d’action sur leur comportement et leur fonctionnement. On parle beaucoup d’empowerment en réhabilitation psychosociale pour les pathologies psychiatriques. En addictologie, cette notion est centrale pour orienter le parcours de soins.
Mais bien en amont de cette perte de contrôle, la prévention est majeure car l’augmentation progressive des consommations est un facteur de risque de développement d’une addiction. La prévention passe d’abord par une meilleure connaissance des seuils à risque, afin que tous les usagers apprennent à se protéger vis-à-vis des conséquences et puissent s’autodéterminer, avant qu’il ne soit trop tard. Pour l’alcool qui est le 2ème produit le plus consommé en France quotidiennement, les seuils de consommation à risque sont bien connus : « Pas plus de 10 verres par semaine c’est à dire pas plus de deux verres par jour et pas tous les jours » est un des éléments de psychoéducation indispensable à transmettre aux usagers et à nos patients. Et savoir qu’au-delà, la courbe de risque médico-psycho-social est malheureusement exponentielle.
Quand avez-vous commencé à faire le lien entre addictologie et TDAH ?
Nous avons commencé à réaliser nos premiers diagnostics structurés il y a une dizaine d’années. Notre premier patient adulte avait un long passé d’hospitalisations en psychiatrie : à l’époque il avait été diagnostiqué comme ayant un trouble bipolaire « résistant ». A son arrivée dans notre service, nous avions été étonnés par son usage des produits et médicaments : il prenait la cocaïne pour s’apaiser le soir et la codéine pour se stimuler le matin. Finalement différents éléments nous ont amenés à réaliser un bilan plus spécifique : difficultés à tenir en place durant les entretiens, long passé de régulation émotionnel par le sport à haut niveau, forte impulsivité, nombreux accidents avec conséquences ostéoarticulaires, démarrage des prises de médicaments et produits illicites suite à un accident sportif dans sa jeunesse qui l’avait contraint à l’arrêt de son activité physique… Nous avions reçu sa famille à l’époque. C’est à cette occasion que sa femme a pu nous décrire des comportements assez typiques du fonctionnement hyperactif avec déficit de l’attention, mais considérés comme habituels car totalement intégrés à la vie quotidienne familiale : il ne mangeait jamais à table, se levait en permanence, il ne pouvait pas rester au téléphone plus de cinq minutes même avec sa femme, parlait fort, était dispersé, présentait un parcours professionnel très chaotique… Ce patient était considéré comme résistant aux thymorégulateurs et peu sensibles aux neuroleptiques sédatifs malgré des dosages assez élevés. Nous avons fait passer la DIVA qui est revenue extrêmement positive et nous avons débuté la Ritaline LP parallèlement à l’arrêt des thymorégulateurs et neuroleptiques sédatifs. La transformation a été spectaculaire.
Cette première expérience a ouvert la voie. Aujourd’hui, le dépistage est étendu aux patients dont l’hyperactivité n’est pas au premier plan, voire absente, mais dont le déficit attentionnel entraine des conséquences majeures sur le fonctionnement global. Récemment nous avons identifié des patients TDA/H qui se présentaient avec une hypersomnie étiquetée « idiopathique » par les spécialistes du sommeil, mais dont le fonctionnement durant les heures de veille était typique des patients ayant un déficit attentionnel, associé ou non à une hyperactivité. Certains de ces patients étaient insérés, avec un haut niveau d’étude, mais nous expliquaient revenir épuisés de leur journée et s’effondrer de sommeil en début de soirée. Les liens entre sommeil et TDA/H sont complexes, mais constants, et nécessitent une analyse dimensionnelle personnalisée et évolutive. Le sommeil comme les dimensions fondamentales de fonctionnement de nos patients sont d’ailleurs à analyser et stabiliser en priorité. Si les rythmes de vie ou certaines dimensions majeures comme l’anxiété, le sommeil ou les douleurs, ne sont pas stabilisés, le traitement par Ritaline ne permettra pas au patient de se rétablir. Notre expérience clinique nous a montré à quel point il est majeur de respecter un certain timing dans le parcours de soins des patients, au risque de conclure à l’inefficacité d’un traitement simplement parce qu’il est proposé à un moment inopportun.
Cette lecture dimensionnelle et surtout fonctionnelle en addictologie nous permet aujourd’hui de dépister et caractériser le TDA/H chez des patients qui arrivent dans le service pour des pathologies variées. Par exemple une patiente dont le diagnostic de fibromyalgie avait été posé à l’âge de 12 ans. Elle nous expliquait s’être contrainte dès son plus jeune âge à rester immobile par différentes stratégies notamment de contractions musculaires, pour ne pas éveiller le mécontentement et la colère de ses parents qui pouvaient être extrêmement maltraitants. Malheureusement sa symptomatologie hyperalgique a donné lieu à des prescriptions d’opioïdes vis-à-vis desquels elle a développé des conduites addictives, raison pour laquelle elle est arrivée dans notre service 15 ans après les premières prescriptions. Ce qui a attiré notre attention, c’est qu’elle a fait de brillantes études en nous expliquant ne jamais avoir pu ouvrir un livre, se décrivant comme « incapable » de lire une page et encore moins d’en retenir le contenu. Encore une fois, la DIVA est revenue extrêmement positive. Son parcours de soins pluridisciplinaires lui a ensuite permis de restaurer ses rythmes de vie, de se réinvestir dans des activités physiques, de travailler sur son passé psychotraumatique, et redévelopper sa confiance en elle ainsi que des stratégies d’affirmation de soi et de communication. Ce n’est qu’en dernier lieu que la Ritaline LP a été prescrite et lui a permis d’optimiser ses ressources et développer un projet professionnel qui lui tenait particulièrement à cœur, et tout cela sans douleurs.
Observez-vous d’autres troubles du neurodéveloppement parmi vos patients ?
Actuellement, nous avons identifié quasiment 30% de TDA/H dans notre file active. Et aujourd’hui, nous identifions de plus en plus de patients présentant des troubles du spectre autistique. C’est un diagnostic qui nécessite de l’expérience et nous souhaitons nous former pour pouvoir mieux comprendre le fonctionnement de ces patients, leurs difficultés et leurs besoins. Comme toujours, « on trouve ce que l’on cherche », et plus nous serons formés et plus nous pourrons les identifier et surtout les aider dans leur parcours de soins. Car les dimensions fonctionnelles à travailler peuvent être les mêmes entre deux patients, mais nécessiter des outils thérapeutiques différents : l’anxiété chez un patient « neurotypique » ne survient pas pour les mêmes raisons que pour un patient ayant un TDA/H, un TSA ou pour un patient à haut potentiel intellectuel. Et une stratégie thérapeutique n’est pertinente à long terme que lorsqu’elle est fonctionnelle. Sur ce point, nous nous sommes beaucoup inspirés des parcours thérapeutiques développés en réhabilitation psychosociale par le Dr Giraud Baro et le Dr Julien Dubreucq : le patient est le principal acteur de son parcours de soins, il oriente les objectifs thérapeutiques en fonction de ses besoins, nous guide vers les ressources sur lesquelles s’appuyer pour l’aider à évoluer et les dimensions fonctionnelles à travailler pour restaurer son autonomie et sa qualité de vie.
RESSOURCES:
- Service d’addictologie du CHU Grenoble
- Le prix Gallien décerné au CSAPA du CHU de Grenoble
- Présentation du Dr Kammerer sur les liens entre TDAH et parties addictives – Congrès ATHS 19 octobre 2017
- Article Le Monde 2022 – TDAH et addiction: jusqu’à un tiers des patients concernés.
- Vidéo sur TDAH et addiction du Dr Emmanuelle Peyret pour la chaîne YouTube Hyper Supers TDAH France
- Compte twitter du Professeur Benjamin Rolland, addictologue et spécialiste du TDAH

09/03/22, par Jennifer Beneyton
Comment le Méthylphénidate a changé ma vie
Après des années d’errance à ne pas comprendre l’origine de ses nombreuses difficultés et une vie en pointillé, Lucile, accompagnée de son neurologue, met le doigt sur son trouble de déficit de l’attention (TDAH). S’en suit une révolution sans précédent grâce à la prise d’un traitement médicamenteux qui lui permet aujourd’hui d’apprécier sa vie à tous les niveaux.

Pouvez-vous nous parler de votre parcours ?
Lucile Hertzog: J’ai eu un parcours scolaire assez hétérogène avec des échecs, mais aussi de grandes réussites. De manière générale, quand il y a du sens et de la motivation, je peux déplacer des montagnes. Enfin, j’ai fini mes études par deux années de master en architecture de l’information pour me préparer à une carrière dans l’UX design. Mon entrée dans la vie active a été très compliquée. J’avais des problèmes d’intégration et beaucoup de mal à effectuer le travail demandé du fait de mon manque de motivation ce qui me plongeait dans des épisodes de dépression fréquents. Pour remédier à cela je suis allée consulter une psychologue. Elle m’a fait faire un bilan pré-diagnostic et m’a ensuite orientée vers le TS2A qui a confirmé le diagnostic de TSA en quelques mois.
Comme la question de l’insertion professionnelle était centrale pour moi, j’ai intégré des ateliers d’accompagnement professionnel qui m’ont aidé dans une certaine mesure, mais mon bilan neuropsychologique avait révélé un possible TDAH et j’ai souhaité explorer cette piste. C’est finalement ma rencontre avec un neurologue spécialisé dans le TDAH qui m’a réellement permis d’avancer. Le diagnostic TDAH a été posé rapidement.
Qu’est-ce que le diagnostic a changé dans votre vie ?
LH: Le diagnostic m’a permis d’avoir un traitement médicamenteux, ce qui fut une véritable révolution pour moi. Je peux travailler dans de bonnes conditions, on m’a confié d’autres missions qui nécessitent un effort cognitif dont je suis aujourd’hui capable. Je travaille le matin. Avant, je passais mes après-midis à dormir tellement j’étais vidée. Aujourd’hui, j’ai développé mon activité d’auto-entrepreneuse : je fais des sites internet dans le domaine de la santé et de la culture. Je peux désormais engager des projets, alors que pendant très longtemps, je restais prostrée, comme paralysée. Je suis les conversations beaucoup plus aisément, je n’ai plus de problème de mémoire immédiate, j’avais tendance à rentrer dans les murs et les portes et à faire tomber des objets, ce n’est plus du tout le cas ! Les relations sociales restent toujours un peu compliquées mais cela s’améliore. J’étais très envahie par les bruits, je ne sortais jamais sans mon casque anti-bruit, maintenant, c’est davantage un accessoire de confort que j’utilise de temps à autre. J’ai aussi réalisé que mes troubles de l’apprentissage étaient liés à mon TDAH, je pensais être dyscalculique mais mon traitement me permet de faire du calcul mental. Cela a dépassé mes attentes.
Est-ce contraignant de devoir prendre ce traitement ?
LH: Évidemment, ce n’est pas anodin de prendre un traitement tous les jours, mais ma vie est tellement plus épanouissante et agréable, pour moi comme pour mon entourage, que je ne le vis pas du tout comme une contrainte. Je prends mon traitement une fois le matin et puis je n’y pense plus. Je suis encore en phase d’apprivoisement de la gestion de cette molécule de Méthylphénidate. J’observe beaucoup de variations de ces effets en fonction de mon planning, je gère au jour le jour. Il faut être bien accompagné par son médecin. On commence par de petites doses et on voit ce qu’il se passe jusqu’à obtenir le grammage optimal. Il faut aussi respecter une certaine chronologie dans les traitements, par exemple, il est primordial de traiter les troubles anxieux et dépressifs avant d’introduire le Méthylphénidate sous peine d’accroître les autres troubles.
Même si ce traitement doit être proposé en première intention chez l’adulte, vous avez observé des résistances…
Oui, malheureusement, il subsiste encore une grande méconnaissance du TDAH chez l’adulte ce qui occasionne parfois des moments assez humiliants dans les pharmacies, notamment. « Vous êtes sûre que vous prenez ça ? Pourtant vous êtes adulte ! ». J’ai eu parfois à faire à des personnes qui me culpabilisaient, qui me questionnaient pendant de longues minutes, façon interrogatoire, qui mettaient un temps fou à me fournir mes médicaments, comme si je n’étais pas légitime, alors que je suis pourtant dans mon bon droit. Aujourd’hui, je ne fréquente que ma pharmacie qui me connaît bien et je n’ai plus aucun problème, mais je comprends que certaines personnes puissent être intimidées par tout ça. Face à ce manque de connaissance sur le TDAH adulte, j’ai eu envie d’organiser et de mettre à profit les connaissances que j’ai acquises tout au long de mon parcours et c’est ainsi que j’ai créé un site internet.
Votre site est d’ailleurs très informatif, clair et complet, bravo !
Il est en ligne depuis septembre 2021. J’ai beaucoup travaillé dessus pendant la crise du COVID car mon employeur m’avait mise en chômage partiel ce qui m’a laissé du temps. J’avais moi-même trouvé des bribes d’informations çà et là. Mon souhait était donc de rassembler les données, mais aussi de faire un effort de clarté pour que la lecture convienne aux personnes comme moi. Cela s’est révélé être un outil de psychoéducation très utile pour mon entourage et a servi de base aux discussions liées à mon TDAH, ce qui fait que ce n’est pas du tout un tabou dans ma famille, on en parle tout à fait librement. Il y a une partie informative et descriptive sur le TDAH, le traitement etc… mais j’ai aussi une rubrique actualité pour laquelle j’écris des articles de fond sur des sujets qui me tiennent à cœur comme par exemple récemment les personnes haut potentiel intellectuel (HPI) qui sont parfois assimilés à tort à certains troubles du neuro-développement (cf ressources). Chacun de mes articles est sourcé et relu par des professionnels du domaine.
Des projets à venir ?
J’espère continuer à alimenter ce site qui me tient à cœur. J’ai également plusieurs projets sur la thématique du TDAH, que je vous invite à découvrir prochainement sur mon site…
Quelques données récentes sur le diagnostic des adultes TDAH
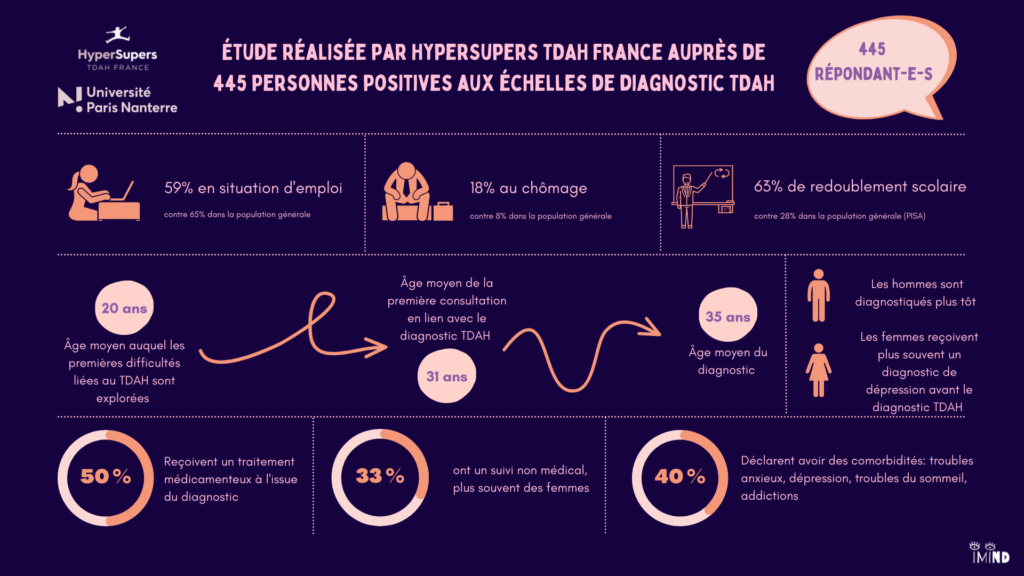
Ressources :
- Site internet de Lucile Hertzog: vivre avec le TDAH à l’âge adulte
- Site de l’association Hyper Super TDAH France
- Vidéo sur le traitement médicamenteux sur la chaîne YouTube d’Hyper Super TDAH France
- Site internet de Julie Philippon, personne concernée: TDAH, les 20 signes qui ne trompent pas
- Repérer et accompagner le TDAH à l’âge adulte – Association Raptor Neuropsy
Newsletter

07/02/22, par Jennifer Beneyton
Enjeux du diagnostic TSA à l'âge adulte
Le Dr Elodie Zante a rejoint le pôle HU-ADIS du Centre Hospitalier le Vinatier en novembre 2021 en tant que cheffe de clinique. Elle a fait sa thèse de médecine sur le vécu et les enjeux du diagnostic de trouble du spectre de l’autisme chez l’adulte et partage avec nous quelques éléments de réflexion issus de son travail.

Pourquoi parle-t-on si peu des adultes autistes ?
Les premières descriptions cliniques d’autisme ont été faites à partir d’observation d’enfants par les psychiatres Léo Kanner et Hans Asperger à partir de 1943. L’autisme a très longtemps été considéré comme un trouble rare touchant des enfants, souvent associé à une déficience intellectuelle. Depuis une cinquantaine d’année, ce diagnostic a évolué pour prendre la forme d’un spectre beaucoup plus large touchant également des adultes et des personnes sans déficience intellectuelle.
L’avancée des connaissances et des recherches cliniques a permis l’émergence de l’approche dimensionnelle actuelle (DSM 5, 2013) où sont apparus des faisceaux de symptômes autistiques définissants des traits qualifiés d’autistiques. Cette évolution a considérablement augmenté la sensibilité des cliniciens au fonctionnement autistique et donc la prévalence de l’autisme.
La France a accumulé un gros retard dans le repérage des enfants porteurs de troubles du spectre de l’autisme (TSA), retard qui est aujourd’hui en train d’être rattrapé grâce aux efforts de la Stratégie Nationale, mais des générations entières de personnes avec TSA n’ont pas été diagnostiquées dans l’enfance. Ces enfants n’ont pas disparu, ils sont devenus des adultes plus ou moins bien intégrés dans notre société.
Il n’y a pas de statistiques claires, mais on estime qu’il y a environ 700 000 personnes TSA en France dont 600 000 personnes de plus de 20 ans et seulement 75 000 personnes diagnostiqués (Statistique issue d’un rapport de la Cour des Comptes, 2017). Le diagnostic d’autisme puis de TSA a longtemps été l’affaire quasi exclusive de pédosychiatres sur-spécialisés. Bien que l’accès au diagnostic de TSA à l’âge adulte s’améliore constamment, il reste encore beaucoup de chemin à faire afin de permettre un dépistage à grande échelle puis un diagnostic dans cette population adulte. Désormais, former les médecins d’aujourd’hui et de demain au dépistage et au diagnostic des troubles du neurodéveloppement (TND) à tous les âges est devenu notre priorité afin de pouvoir accompagner les personnes qui en auraient besoin avec des prises en charges adaptées.
Pourquoi est-ce si difficile d’avoir accès à un diagnostic TSA à l’âge adulte aujourd’hui ?
Je vois plusieurs raisons à cela. D’une part la France est restée très (trop) longtemps ancrée dans une tradition psychanalytique forte qui pensait que l’autisme était le résultat d’un dysfonctionnement de la relation mère-enfant. Aujourd’hui, bien que ces théories aient été discréditées par l’avancée des connaissances scientifiques, il persiste de fausses croyances dans l’imaginaire collectif, y compris parmi certains professionnels de santé.
D’autre part, les Centres Ressources Autisme (CRA) ont beaucoup aidé au début car ils étaient des centres d’information, de coordination et de diagnostic bien identifiés par les professionnels et les familles. Mais, avec le temps, les professionnels ne se sont pas emparés de la question, considérant que c’était l’apanage des CRA. On constate aussi un manque d’investissement de la part de la psychiatrie : les troubles du neuro-développement restent un champ encore relativement peu investi en France contrairement à l’Amérique du Nord. À noter qu’en France, une scission historique entre la neurologie et la psychiatrie qui jusqu’en 1968 formaient la neuropsychiatrie, a probablement impacté négativement l’exploration conjointe des TND qui sont situés à leur frontière.
Enfin, il existe encore de grandes inégalités territoriales dans l’accès au diagnostic. La pénurie de psychiatres, associée au manque de professionnels formés aux TND, rend l’accès à un bilan diagnostic de proximité compliqué, aussi bien en libéral que dans des CMPs. De plus en plus de psychologues libéraux se forment et permettent ainsi de faciliter l’accès à un bilan pré-diagnostic mais ceux-ci ne sont actuellement pas pris en charge par la sécurité sociale et leur coût constitue une source majeure d’inégalité d’accès. C’est d’autant plus discriminant qu’il persiste un écart important entre les moyens qui sont disponibles dans le secteur public et les demandes, avec entre autres, des listes d’attente importantes pouvant retarder le diagnostic puis la prise en charge de plusieurs années.
Comment améliorer cela ?
Il faut que les professionnels se forment massivement au dépistage et au diagnostic des TSA. Aujourd’hui, les futurs médecins sont sensibilisés aux TND et les futurs psychiatres ont une formation théorique mais ils sont relativement peu nombreux à faire des stages dans des services spécialisés. Aujourd’hui il est impensable qu’un psychiatre, récemment formé, ne sache pas diagnostiquer une schizophrénie mais pour les TND dont les TSA, cela reste encore relativement fréquent… Pourtant la schizophrénie et les TSA ont des prévalences similaires.
Il est vraiment regrettable que cela ne fasse pas partie des exigences actuelles, d’autant plus quand on connait l’impact d’un diagnostic sur la trajectoire des personnes concernées. Beaucoup de formations continues se développent afin de former les professionnels de santé tel que des DU et DIU et un grand plan de formation des médecins généralistes et pédiatres de 22 millions d’euros vient d’être lancé par la stratégie nationale pour l’autisme au sein des TND.
Comment se passe un diagnostic ?
Le diagnostic est médical c’est-à-dire qu’il doit être établi par un médecin. Lorsque c’est un médecin qui est consulté en premier, il va choisir les outils les plus adaptés pour cette évaluation, en fonction de la complexité du diagnostic et de ses enjeux. Depuis quelques années, de plus en plus de personnes s’orientent directement vers des psychologues libéraux formés afin de faire des bilans pré-diagnostic puis consultent un psychiatre qui conlura la démarche diagnostique. Dans tous les cas, l’exploration diagnostique se divise en 4 parties:
- L’histoire développementale dont l’objectif est d’obtenir des informations générales sur le fonctionnement de la personne, passé et présent. Cela peut prendre la forme d’un entretien avec les proches qui connaissent la personne depuis l’enfance. Lorsque cela n’est pas possible, il est commun d’avoir recours à des photos et vidéos de famille, du carnet de santé, des bulletins scolaires etc…qui vont permettre de favoriser la récupération des souvenirs et donner des informations au professionnel. Généralement, cet examen est effectué à l’aide de l’ADIR (Autism Diagnostic Interview Revised) qui est un entretien dirigé mettant en avant les signes évocateurs d’autisme dans l’enfance via des questions précises. Cet outil de référence est très précis mais également très long à réaliser. En pratique, c’est parfois impossible à utiliser avec des adultes et n’est pas toujours nécessaire donc beaucoup de professionnels formés posent des questions adaptées de ce questionnaire.
- Le fonctionnement interne de la personne, qui peuvent faire l’objet de questions précises sur sa compréhension et son ressenti vis-à-vis de son l’environnement physique, sensoriel et social… Parfois, l’individu peut effectuer des tests psychométriques avec une psychologue permettant de mettre en évidence son fonctionnement cognitif global: on utilise un test standardisé appelé WAIS (Wechsler Adult Intelligence Scale), le fameux « test de QI » dont le score global présente un intérêt limité bien qu’il fasse l’objet de nombreux fantasmes populaires… Ce qui nous intéresse c’est de voir la répartition des compétences cognitives de la personnes au travers de différents indices (compréhension verbale, raisonnement perceptif, mémoire de travail et vitesse de traitement) qui permettront de mettre en évidence ses points forts et ses points faibles. Des tests de cognitions sociales peuvent également parfois être proposés afin de mieux explorer les différents mécanismes cognitifs impliqués dans la compréhension des interactions sociales.
- Le comportement adaptatif exploré par exemple avec la VINELAND qui renseigne sur l’autonomie de la personne dans la réalisation des tâches quotidiennes afin de mettre en évidence d’éventuelles difficultés.
- La recherche des éléments cliniques reste le point central du diagnostic. L’outil de référence pour cela est l’ADOS (Autism Diagnosis Observation Schedule) mais c’est un outil relativement long qui n’est pas réalisé en routine. Les différents signes cliniques recherchés durant une interaction standardisée peuvent être également mis en évidence autrement notamment lors d’entretien avec un psychiatre ou le psychologue formé.
Dans tous les cas, le travail en réseau présente de nombreux avantages, qu’il soit via un bilan pré-diagnostic ou via des bilans paramédicaux prescrits par le médecin. Tout d’abord cela permet d’optimiser le temps médical disponible qui est le facteur le plus limitant à l’accès au diagnostic. L’approche pluridisciplinaire peut s’avérer indispensable pour certains diagnostics complexes et pourra faciliter l’acceptation du diagnostic et le sentiment de légitimité de celui-ci. Les bilans complémentaires ainsi que la communication d’un ou plusieurs comptes rendus peuvent aussi aider à l’acceptation du diagnostic aussi bien par la personne concernée que par ses proches. Enfin la démarche diagnostique se termine par la proposition de consultations post-diagnostic que cela soit pour des prises en charge spécialisées, pour poser des questions en rapport avec le TSA ou pour échanger sur son vécu du diagnostic d’autant plus lorsque le diagnostic est tardif.
Pourquoi est-il important d’avoir un diagnostic ?
Le diagnostic de TSA va impacter la personne à plusieurs niveaux dont les enjeux vont varier selon les situations. D’une part, cela ouvre de nouvelles perspectives à la personne et met fin à l’errance diagnostique subie par la plupart de ces adultes qui est source de souffrance. Beaucoup d’adultes avec un diagnostic tardif rapportent avoir beaucoup souffert de cette différence invisible, source de difficultés souvent incomprises. La plupart du temps c’est un soulagement pour la personne concernée car cela lui permet de se sentir enfin comprise et d’envisager l’avenir autrement, en fonction de ses besoins particuliers.
D’autre part, les personnes avec TSA ont souvent moins recours aux soins de manière générale et sont plus susceptibles d’avoir des comorbidités psychiatriques et des idées suicidaires que la population générale. Le diagnostic avec des professionnels connaissant les TSA et leurs spécificités de fonctionnement pourra faciliter l’orientation de la personne vers des soins adaptés à ses besoins. C’est d’autant plus important que certaines personnes ont développé un évitement des professionnels de santé suite à des expériences vécues comme traumatisantes en lien avec des diagnostics psychiatriques erronés et des traitements inadaptés. Le processus diagnostic est un moment propice à réinstaurer une relation de confiance entre la personne et des soignants pouvant impacter positivement la santé.
Cela permet aussi de relire son histoire personnelle via le prisme du diagnostic et c’est primordial car plus on comprend son histoire, plus on peut se projeter de manière adaptée dans le futur. Savoir c’est pouvoir mieux s’adapter, ce qui permet de réfléchir à comment mobiliser ses compétences afin de compenser ses difficultés.
Par ailleurs, après des années à se sentir seul dans sa différence, le diagnostic donne lieu à un sentiment d’appartenance à une communauté qui a parfois longtemps fait défaut. Se reconnaître dans l’autre, pouvoir échanger ses ressentis et ses astuces, s’entraider, c’est la base d’une meilleure santé mentale et la fin d’un isolement souvent subi. Cela permet aussi à l’entourage de mieux comprendre la personne et son fonctionnement. Les aidants peuvent trouver du soutien via des dispositifs associatifs, des réseaux d’entraides ou des accompagnements spécialisés comme des programmes de psychoéducation spécifiques. Le diagnostic va également permettre à l’entourage d’aider à l’adaptation de la personne concernée avec son environnement physique et social.
Enfin, cela permet aussi d’avoir accès à des avantages sociaux via un dossier MDPH, mais aussi la reconnaissance de la qualité de travailleur handicapé (RQTH), qui peut donner accès à des mesures favorisant l’insertion professionnelle ou le maintien dans l’emploi.
Cela étant dit, le diagnostic n’est pas une fin en soi, il n’est qu’une porte d’entrée vers un après qui peut nécessiter un accompagnement sur mesure, et là aussi, ça avance, mais il y a encore du chemin à parcourir.
Ressources :
- DIU TSA chez l’adulte
- Brochure du GNCRA sur le parcours diagnostique TSA chez l’adulte sans déficience intellectuelle
- Rapport de la Cour des Comptes sur l’évaluation de la politique en direction des personnes TSA
- Site de la Stratégie Nationale autisme et TND
- Site ressource Comprendre l’autisme
- Retour d’expérience sur le test WAIS 4 de Loïc
- Vidéo: « bref, je suis aussi Aspie » de la chaîne Les têtes de l’art.
Newsletter

Diagnostiquer les troubles du neuro-développement
Libération et légitimation de ce que je suis.
J’apprends à me respecter (enfin, j’essaie).
Un mieux être. Une meilleure écoute de mes besoins.
Apaisement, calme.
La poésie des expériences : ce sont les mots de personnes neuroatypiques qui ont reçu un diagnostic de trouble du neuro-développement.
Á la recherche d’un diagnostic
Le processus de recherche d’un diagnostic de troubles du neuro-développement suscite de nombreux sentiments et impacts variés. Pour l’individu et son entourage, il peut transformer la compréhension que l’on a de soi-même. Il peut offrir une source de soulagement qui explique, ou du moins donne un sens, à une façon d’être. Il peut aussi donner accès aux aides et aux accompagnements. Mais avoir une étiquette peut aussi être une source de difficulté et de stigmatisation selon l’environnement et la bienveillance, ou non, des autres.
Comme on peut le constater, un diagnostic n’est pas simplement un document, mais plutôt un processus complexe souvent chargé d’émotion et de signification.
Au cours des prochains mois, on va se pencher sur les différents aspects de la quête et de la démarche d’une évaluation diagnostique des troubles du neuro-développement, ainsi que sur ce qui se passe par la suite.

Évaluations diagnostiques pour les adultes
Une évaluation diagnostique prend une forme différente selon le TND que l’on veut évaluer. Différents tests ont été mis au point dans différents pays, dans différentes langues, pour diagnostiquer différents troubles. Dans le cas de l’autisme, cela peut impliquer de remplir un questionnaire sur soi-même et de partager des informations sur votre enfance et les difficultés que vous avez rencontrées.
La majorité des tests, cependant, sont conçus pour les enfants, sauf le WAIS-4, L’EFI et l’échelle de Vineland qui sont adaptés aux adolescents et aux adultes. Cela soulève une question importante : s’assurer que nous disposons de tests efficaces et de professionnels formés pour répondre aux besoins des adultes.
Pour mettre cela en perspective, les troubles du spectre de l’autisme (TSA) représentent, eux, entre 0,9 % et 1,2 % des naissances, soit environ 7 500 bébés chaque année. Pourtant, la Haute Autorité de santé estime qu’environ 100 000 jeunes de moins de 20 ans et près de 600 000 adultes sont autistes en France.
Où puis-je aller pour un diagnostic ?
Un diagnostic pour un trouble du neuro-développement peut être posé dans des différentes structures, tel que :
- un service hospitalier (de pédiatrie, de génétique etc)
- un centre de ressources autisme
- un centre de référence des troubles spécifiques du langage et des apprentissages
- un centre médico-psychologique (CMP)
- les professionnels de seconde ligne en libéral
Un diagnostic peut être réalisé par un médecin généraliste, un psychologue, un neuropsychologue ou un psychiatre.
L’attente d’un diagnostic
L’un des 5 engagements fondamentaux de la stratégie nationale autisme et troubles du neuro-développement est d’intervenir précocement auprès des enfants présentant des écarts inhabituels de développement. Il s’agit d’améliorer le repérage et de faciliter et accélérer l’accès aux évaluations diagnostiques.
Sous l’impulsion de la stratégie nationale on voit qu’il y a une augmentation importante dans le repérage des enfants pendant les dernières années, à la suite de différents facteurs tels que la création de nouvelles plateformes de coordination et d’orientation (PCO) et la formation de davantage de professionnels.
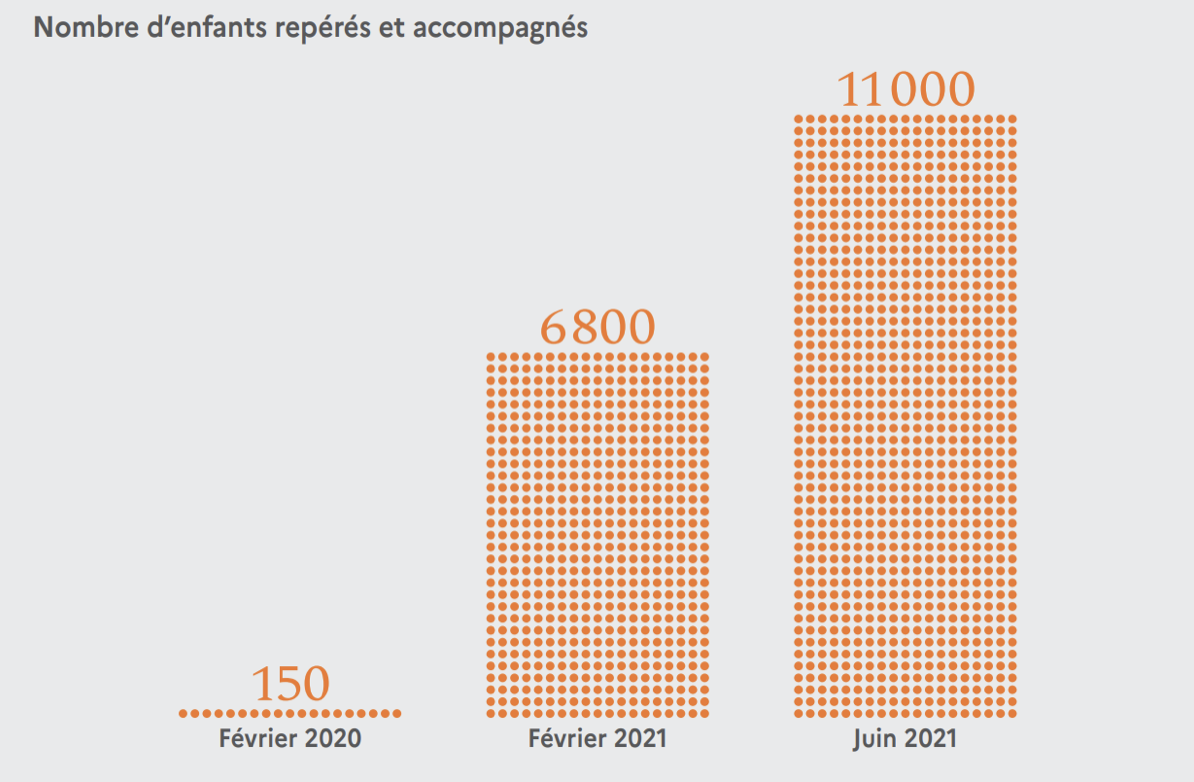
L’étude d’impact de la stratégie nationale autisme-troubles du neurodéveloppement.
Cependant, actuellement, un nombre important de personnes qui soupçonnent un TND doivent attendre plus d’un an pour être diagnostiqué, comme le montre le graphique ci-dessous. Les temps d’attente ont légèrement augmenté entre 2020 et 2021 pour tous les TNDs, ce qui s’explique en grande partie par la situation sanitaire.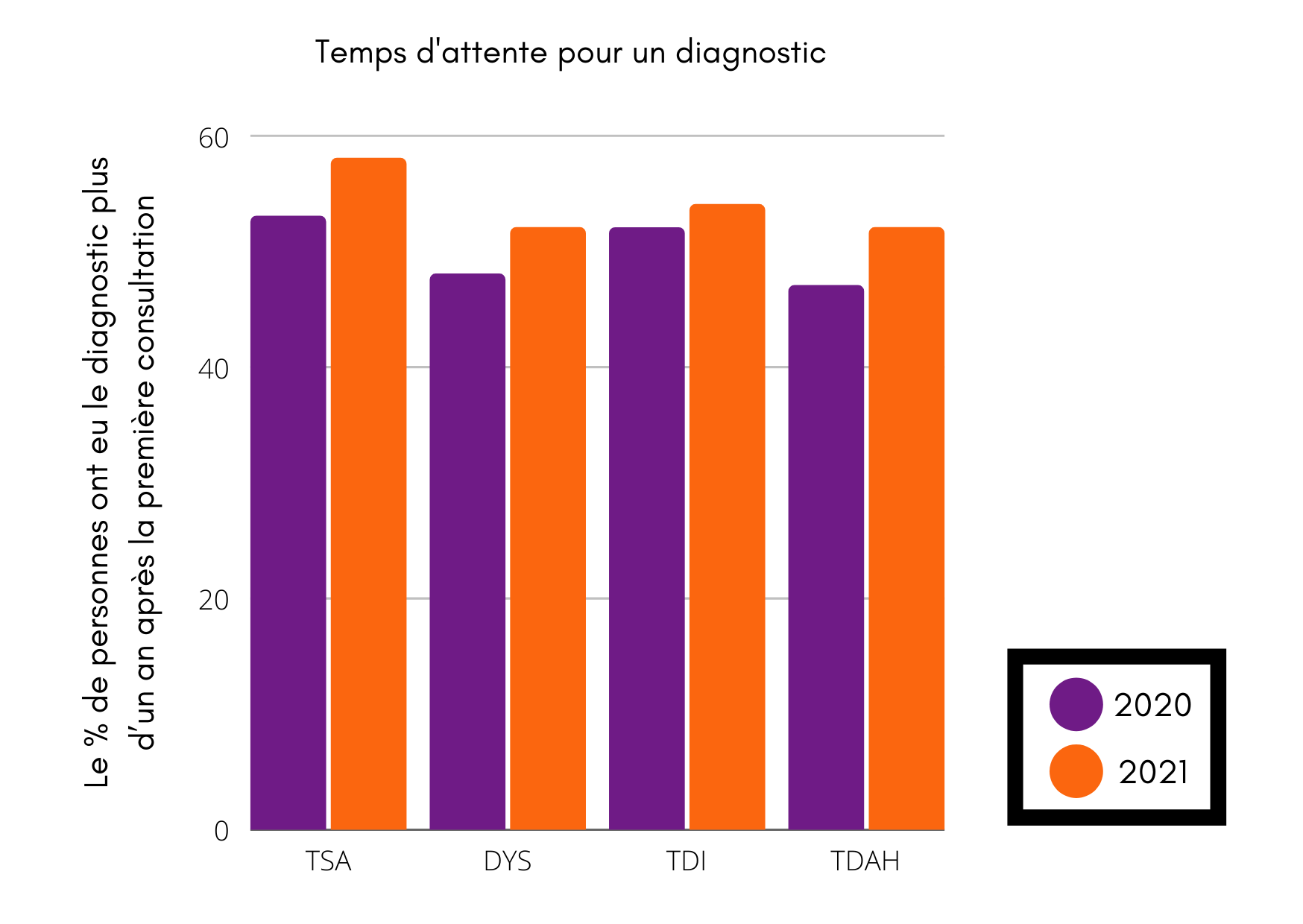
Ces chiffres viennent de la deuxième édition de l’étude d’impact de la stratégie nationale autisme-troubles du neurodéveloppement.
De nombreux adultes cherchent à obtenir un diagnostic à la suite de difficultés qu’ils ont rencontrées. Le fait de devoir attendre longtemps pour obtenir un diagnostic représente donc un autre obstacle indésirable.
Quel est le retour général des personnes concernées sur le processus de diagnostic ?
Nous avons mené une enquête à laquelle ont répondu 100 personnes porteuses de différents troubles du neuro-développement, de l’autisme à la dyslexie, etc. En général, les réactions à un diagnostic sont variées et marquent un événement important dans la vie de nombreuses personnes.
A la fois un peu « déboussolé » et « soulagé ».
Très souvent, une personne ressentira des émotions à la fois négatives et positives face à un nouveau diagnostic, représentant souvent un arc d’ajustement ou d’acceptation.
“Choc, honte, puis soulagement et alignement”
De nombreuses personnes interrogées ont partagé des sentiments de soulagement, de validation et de réassurance. Une personne a partagé qu’elle a été soulagée car le diagnostic l’a rendue plus sûre d’elle et a enfin pu en parler autour d’elle : elle ne se sentait plus comme une imposteure.
Une autre a trouvé du réconfort dans le fait de pouvoir formaliser enfin sa différence ,
“J’ai été soulagée de pouvoir mettre un mot sur un point d’interrogation que j’ai eu toute ma vie. En même temps, cela a soulevé d’autres questions et problématiques.”.
Une personne a témoigné, que pour elle son diagnostic représentait un « soulagement de trouver des professionnels qui pouvaient aider. Le diagnostic a été posé à presque 18 ans, après une errance médicale très lourde (diagnostic de schizophrénie, hospitalisations en psychiatrie, tentative de suicide, …)”.
Par contre, parallèlement, une errance médicale peut aussi révéler de la colère :
“J’ai été suivi durant des années par des psychiatres privés qui ne m’ont jamais donné de diagnostic, qui me donnaient des antidépresseurs qui ne me servaient à rien. J’ai abordé l’autisme à quelques reprises mais visiblement, c’est une piste qui ne semblait pas les intéresser. Et pendant ce temps, ma vie et mon état empirait. J’ai été dépisté en 1h, sans tests, juste un entretien, mon autisme est flagrant. Alors j’étais en colère contre ces psychiatres.”.
…Tandis que d’autres étaient dans le déni, éprouvaient de la honte et du stress. Pour certaines personnes, il s’agit d’un processus difficile de confrontation avec les traumatismes de l’enfance,
“épisode dépressif à posteriori, à revisiter mes difficultés d’enfance à la lumière de cette confirmation (et constat combien il aurait été simple de m’expliquer ce que je n’étais pas en mesure de comprendre spontanément)”.
“Beaucoup de regrets sur ce qu’aurait pu être mon existence si on avait su plus tôt. Est-ce que j’aurais été harcelée comme ça à l’école ?Ce sont des questions que je me pose toujours maintenant. J’ai également été désespérée de savoir que mes difficultés ne pourraient pas disparaître… En quelque sorte, je craignais de ne jamais pouvoir être normale, et c’est effectivement le cas. Je le vis un peu mieux maintenant, depuis que j’ai rencontré d’autres autistes, mais il y a encore des jours où je le vis très mal.”.
…et après un diagnostic ?
“D’abord le chaos. Maintenant plus de confiance.”
En lisant ces différents témoignages, nous constatons que la confirmation d’un diagnostic peut être simultanément une étape positive dans la vie d’une personne, tout en soulevant d’autres questions et inquiétudes.
Ce que nous savons, c’est que l’accompagnement d’une personne nouvellement diagnostiquée dans la compréhension de son diagnostic est extrêmement important. Un professionnel a la responsabilité de s’assurer que la personne concernée part avec une compréhension globale de ce que cela signifie par rapport à son identité, ses forces et ses challenges, le soutien auquel elle peut avoir droit, les questions relatives à la divulgation du diagnostic à son entourage, etc.
La possibilité d’accéder à un soutien approprié après avoir reçu un diagnostic est également d’une importance capitale. Il peut s’agir d’une étape importante pour appréhender une nouvelle étiquette ou la vivre comme un fardeau.
“Au début cela m’a confortée dans l’idée que j’étais « bizarre », j’ai fait une dépression qui était déjà latente. Puis, avec le temps et l’accompagnement, cela m’a aidée à m’accepter et à me faire respecter comme je suis.”
La majorité des personnes qui ont participé à notre enquête ont déclaré que le diagnostic leur avait permis de mieux se comprendre ainsi que leur fonctionnement, “Une meilleure acceptation et écoute de moi même et de mes particularités et souffrances.”… “je sais mieux comment je fonctionne, je sais quand je dois me reposer et ce que je dois adapter”.
Pour beaucoup de personnes cela a aussi permis d’avoir la reconnaissance de la qualité de travailleur handicapé (RQTH), la possibilité de soumettre un dossier à la maison départementales des personnes handicapées (MDPH) et débloquer une prise en charge qui leur a permis de mieux gérer leur besoins, leur santé mentale, leur fatigue, leur vie professionnelle, leur vie sociale…
“Juste après le diagnostic (ou plutôt les diagnostics), j’ai été déstabilisée, le temps de « digérer ». Puis impact très positif. Les premiers mois, mes symptômes ont été beaucoup plus visibles pour mes proches. Cela fait plus de 2 ans maintenant et c’est globalement très positif. Je sais désormais ce qui me convient et ce que je dois éviter, en particulier au niveau sensoriel. Je respecte mieux les besoins de mes proches aussi (j’évite de leur parler à longueur de journée de mes centres d’intérêt). Je peux également mieux accompagner mon fils (même si nous n’avons pas toujours les mêmes particularités)”
De nombreuses personnes ont déclaré que la possibilité d’expliquer leurs besoins aux autres, en utilisant une étiquette connue, a amélioré la compréhension et les relations avec leurs proches et leurs collègues.
“Il m’est désormais plus facile d’être compris et inclus par mes relations sociales et professionnelles, je n’ai plus besoin d’expliquer systématiquement mes besoins ou ma situation de handicap car il suffit d’en parler une fois en début de relation et la personne en face le comprend et l’accepte plus facilement. Cela m’a également permis d’avoir davantage confiance en moi, d’oser poser mes limites pour mieux adapter mon quotidien.”
Malheureusement, il existe aussi des exemples de cas où le fait de révéler un trouble du neuro-développement entraîne un jugement, une discrimination et une stigmatisation. C’est pourquoi nous, les autres centres d’excellence, les associations, les personnes concernées et nous tous collectivement avons toujours du travail à faire en changeant le regard autour des troubles du neuro-développement. Lorsqu’une personne est diagnostiquée, il faut lui rappeler, ainsi qu’à son entourage, qu’il s’agit d’une des nombreuses façons d’être, et que cela apporte une grande valeur et une diversité indispensable à notre société. Chacun a sa place.

21/12/21, par Jennifer Beneyton
De l’importance de la neurodiversité en milieu professionnel : le cas de Renault Trucks Europe
Franck Gillet est responsable RH pour Renault Trucks Europe. En 2019, il a recruté Bakay Fofana, un jeune apprenti autiste pour un contrat d’un an. Il nous raconte avec sincérité sa première réaction, sa collaboration avec Bakay au quotidien, et finalement le bilan très positif de l’expérience.

Pouvez-vous nous raconter comme s’est passé le recrutement de Bakay ?
Franck Gillet: Renault Trucks s’engage depuis des années à faire évoluer ses pratiques vers plus d’inclusion. Cela se matérialise par exemple par un handi’accord que nous faisons en sorte de renouveler tous les 4 ans. Nous sommes d’ailleurs en train de le faire actuellement.
Il se trouve que je cherchais un apprenti pour le service RH. Nous en accueillons régulièrement. Notre référente handi’accord m’a informé de la candidature d’un jeune homme autiste du nom de Bakay. Très honnêtement, ma première réaction a été plutôt tiède à l’époque. Mais en étant RH, je connais aussi la difficulté de trouver des profils qui peuvent convenir. J’ai donc convoqué Bakay pour un entretien, au même titre que les autres candidats et c’est finalement lui que j’ai retenu car c’est lui qui correspondait le mieux au poste. J’avais besoin de quelqu’un qui parle anglais et qui soit compétent dans le traitement de données. Le lieu d’exercice était très calme et isolé, ce qui collait parfaitement avec sa particularité. C’était donc la candidature parfaite pour le poste. On sentait aussi de sa part une réelle motivation pour le poste, ce qui n’est pas le cas de tous les candidats, croyez-moi !
Beaucoup de caractéristiques des personnes autistes peuvent se révéler être de vraies compétences. Comment s’est passé son intégration chez vous ?
FG: Son intégration s’est faite de façon classique, sauf que nous avions un interlocuteur privilégié en plus de l’école : le SESSAD Les passementiers. Grâce aux conseils de Monsieur Allouche et de sa collègue qui avaient soulevé quelques points de vigilance dans la façon de travailler avec des personnes TSA, nous avons particulièrement porté notre attention sur le fait de mettre les consignes par écrit. Cela demande un petit effort de rigueur et de transparence mais ce n’est pas une mauvaise chose finalement. J’ai uniquement informé mon équipe proche du fait que Bakay était autiste, pour les sensibiliser à certains points, en dehors de cela, j’ai normalisé sa présence auprès des collaborateurs plus éloignés.
Comment s’est passé la collaboration avec lui ?
FG: Tout s’est très bien passé ! Comme nos bureaux étaient proches physiquement, cela permettait d’échanger régulièrement. Je veillais à faire des points fréquemment pour savoir où il en était, s’il y avait des points de blocage, s’il fallait que je réexplique…, mais de la même manière que je le fais avec les autres apprentis. Bakay est quelqu’un d’extrêmement réactif, quand je lui demandais quelque chose, c’était toujours fait très rapidement et avec le résultat, pourvu qu’il ait bien compris ce qui était attendu. Il prenait en main les choses, il passait les coups de fil si nécessaire, y compris en anglais puisque c’était une condition pour le poste. Il était volontaire et à l’aise pour le faire.
J’ai calibré les activités de façon progressive pour ne pas qu’il se sente trop débordé au début. Je l’ai fait aussi travailler sur des sujets plus en profondeur, que nous avons abordé par étape et ça a très bien marché aussi.
J’ai aussi écarté certaines activités de ses missions car elles n’étaient pas compatibles avec sa manière d’être. Par exemple, les réunions se sont révélées plus compliquées que prévu. Écouter sans rien faire, c’était difficile pour lui. Il passait la réunion sur son téléphone, au vu et au su de tout le monde. En réunion de service, ça peut passer, mais lorsque nous sommes avec des personnes extérieures, c’est plus délicat. Par la suite, je lui ai proposé de ne plus venir et je lui faisais un résumé des points les plus importants et ça lui convenait mieux.
Cet encadrement un peu plus personnalisé que vous avez mis en place pour Bakay a-t-il été coûteux en temps pour vous ?
FG: Pas tellement plus que pour d’autres apprentis. Nous parlions aussi beaucoup des comportements sociaux et des attitudes à avoir dans le cadre professionnel. Il ne savait pas s’il devait sourire, pas sourire, quoi dire à la machine à café etc… Donc effectivement il a fallu prévoir un peu de temps pour ça, mais c’est aussi le travail d’intégration qu’on doit faire pour tout nouvel arrivant. Certaines personnes n’ont pas les bons codes sociaux non plus, et pourtant elles ne sont pas spécialement porteuses de troubles du neuro-développement.
À côté de ça, j’ai beaucoup apprécié la façon dont il s’est comporté tout au long de sa présence avec nous. Il respectait parfaitement ses horaires, il me prévenait quand il était en retard, ce que ne font pas tous les apprentis. On dit souvent que c’est une question de génération, qu’il faut qu’on s’adapte… Eh bien, pas forcément ! Il a une personnalité très attachante, quand on discutait de sa vie plus personnelle, de sa famille etc… Nous avons tissé des liens comme je les tisserais avec d’autres collègues.
Quel bilan faites-vous de cette expérience ?
FG: Il est positif mais frustrant car nous n’avons pas pu mener l’alternance jusqu’au bout (COVID oblige). J’ai essayé de rester en contact avec lui autant que possible et j’ai assisté à sa soutenance. Il s’en est sorti de façon honorable par rapport aux attendus. Il n’a pas fait plus d’erreur que d’autres étudiants que j’ai pu recevoir.
Vous disiez que votre première réaction avait été plutôt tiède. Est-ce que votre regard a changé maintenant sur les personnes TSA ?
FG: Oui, absolument. Dans mon entourage, je connais des personnes en situation de handicap. Je suis plutôt sensibilisé à cette question, mais je ne m’étais jamais posé la question de leur insertion dans le milieu professionnel. Et je pense que comme beaucoup de gens, j’avais des préjugés qui ont été déjoués. Le regard change. L’intervention du SESSAD a été primordiale car cela a permis d’aider à l’accueil, à ma compréhension du fonctionnement de Bakay et de ses besoins. Nous étions en lien de temps en temps, nous avons fait un bilan de mi-parcours pour parler de son adaptation.
Depuis le passage de Bakay, avez-vous eu l’occasion de recruter d’autres personnes neuro-atypiques ?
FG: Pas à ma connaissance. Mais l’entreprise est grande donc c’est possible. Je suis sûre que parmi nos collaborateurs, il y a des personnes porteuses de troubles du neuro-développement. Dans le cadre de notre handi’accord, nous travaillons beaucoup sur le maintien dans l’emploi. Nous proposons des aménagements de postes de travail pour les personnes déficientes visuelles et auditives. Nous offrons les aménagements nécessaires, des journées pour les rendez-vous médicaux ou les renouvellements RQTH. Nous pouvons aussi prendre en charge l’aménagement des véhicules personnels si nécessaire, etc…. Nous essayons d’instaurer un climat de confiance pour que nos collaborateurs se sentent libres de parler des obstacles qu’ils rencontrent. Nous essayons en retour de les aider à vivre leur emploi le plus normalement possible.
Ressources:
Newsletter

« Donnez-moi le manuel ! » : les ateliers d’accompagnement professionnel pour les personnes autistes
Jessica et Gaston viennent de lancer un premier cycle d’ateliers d’accompagnement professionnel basé sur les principes de l’éducation populaire, à destination des personnes autistes en situation d’employabilité. Le principe est simple, au terme d’une réflexion collective, chacun repart avec une feuille de route visant à mettre en place les aménagements nécessaires à un meilleur épanouissement sur leurs lieux de travail. Nous en avons profité pour en savoir davantage sur leurs expériences propres, et le moins qu’on puisse dire c’est qu’il y a encore du travail pour rendre le monde professionnel plus inclusif…

Pouvez-vous vous présenter ?
Jessica : Je m’appelle Jessie, j’arrive sur la quarantaine et depuis 2019 je suis l’administratrice du groupe Facebook Café Adulte Autiste Lyon, un groupe d’entraide pour les personnes autistes. J’organise, entre autres, des rencontres entre les membres du groupe. Depuis que je suis petite, on me dit que je suis bizarre. J’ai occupé divers emplois pendant 16 ans. On me disait que je travaillais bien mais que je n’arrivais pas à m’intégrer. En 2017, j’ai eu un grave accident qui m’a mis sur le chemin du diagnostic pour mon TSA.
Gaston : Je m’appelle Gaston. Je fais des études en sociologie et en psychologie et je suis actuellement en sciences de l’éducation. J’ai été repéré par des amis comme neuroatypique en auto-diagnostic collectif. Je n’ai pas encore fait les démarches pour aller voir un psychiatre. Je suis rentré en contact avec Jessie car nous sommes tous les deux militants et nous sommes rencontrés dans des lieux alternatifs et au cours de manifestations.
Vous venez de lancer des ateliers professionnels pour aider les personnes autistes à accéder au monde du travail et à s’y maintenir. Comment vous est venu l’idée ?
Jessica : Au fil de mes échanges avec les membres du groupe Facebook, j’ai réalisé que la question des conditions de travail était au centre de nombres de conversations. Certes, nous n’avons pas tous les mêmes difficultés, mais nous pouvons nous questionner tous ensemble sur les améliorations à apporter à notre cadre professionnel. Nous avons la RQTH, nous avons des droits, nous pouvons travailler sur la question des aménagements et mettre en avant des outils pour se sentir mieux dans l’entreprise. Il est donc important de connaître les différentes options disponibles et de mobiliser le soutien et les stratégies qui conviennent à chaque personne pour maximiser l’inclusion sur le lieu du travail. J’en ai parlé avec Gaston, qui m’a aidé à poser le cadre de ce projet d’ateliers d’accompagnement professionnel.
Gaston : Je suis animateur en éducation populaire au sein de l’association Lyon à Double Sens. C’est une philosophie qui date d’avant la Révolution française et qu’on peut définir comme l’éducation du peuple, par le peuple, pour le peuple. On prend en compte la parole de chacun au même niveau, peu importe le statut social, professionnel, l’âge, etc… Parmi mes sujets de militantisme et au sein des ateliers que j’anime, la question du travail revient régulièrement : comment on agence sa vie, comment on gère la hiérarchie ou l’horizontalité. La question de l’autonomie est aussi centrale : à quel point on la laisse, à quel point on la prend. Jessie m’a parlé de son idée et elle connaissait mes compétences d’animation, elle m’a donc proposé de m’associer à ce projet.

Quel est le principe de ces ateliers ?
Jessica : Nous proposons donc à un groupe d’une dizaine de personnes autistes de se réunir pendant 2h pour mettre en commun les besoins et aménagements nécessaires pour améliorer leur expérience en milieu professionnel. Ce sont plutôt des personnes qui sont en emploi, dont le diagnostic TSA a été établi mais qui n’arrive pas à communiquer efficacement leurs besoins à leur employeur ou parfois qui ne les ont pas bien identifiés. Souvent leurs besoins ne sont pas pris au sérieux car ils ont leurs deux bras, leur deux jambes etc… leur handicap est invisible. À l’issue de cette réflexion commune, chacun repart avec une feuille de route adaptée à son cas. Nous espérons effectuer un suivi à 6 mois afin de voir comment les participants ont pu négocier avec leurs employeurs. Nous avons eu notre dernier atelier le 19 novembre au Vinatier. Pour les prochains, vous pouvez devenir membre du groupe Facebook Café autistes adultes à Lyon.

De gauche à droite: Jessica, Gaston, Aurélia, Christophe et Véronique
Comment qualifieriez-vous vos expériences passées dans le monde professionnel ?
Jessica : Le moins qu’on puisse dire, c’est que cela a toujours été compliqué. Avant d’être diagnostiquée, j’ai travaillé pendant seize ans, mais dans quinze entreprises différentes. Ma plus longue période dans la même entreprise c’est trois ans et demi. Ma dernière expérience s’est mal finie. À la suite de mon accident en 2017, j’ai été en arrêt par intermittence sur une longue période. Il m’était impossible de me concentrer à cause de l’intensité de mes douleurs. Mais comme je ne les manifestais pas de façon visible mes collègues m’ont reproché de simuler. Au bout d’un certain temps, même mon médecin s’y est mis. J’ai dû retourner au travail malgré les douleurs. C’est finalement un responsable d’un autre service qui m’a amenée aux urgences d’un hôpital privé à la suite duquel, j’ai été renvoyée vers un spécialiste dans une autre clinique. Son constat était sans appel : nerfs sectionnés et écrasement des parties molles du pieds. J’ai été finalement arrêtée un an et huit mois en tout pour soin et rééducation alors que personne ne m’avait prise au sérieux.
De toute façon, cela se passait mal. Lors d’une discussion un peu houleuse avec mon responsable de l’époque, il m’a poussé à plusieurs reprises. Après cet évènement, plus personne ne me parlait. Nous avons donc convenu de faire une rupture conventionnelle.
Parmi les collègues que j’ai eus, certains me trouvaient drôle, d’autres ne pouvaient pas me sentir. Les small talks m’ont toujours posé problème. Quand les collègues critiquaient d’autres collègues, ça ne me convenait pas du tout, et je le faisais savoir. Du coup je devenais critiquable. J’ai souvent eu des frictions avec mes responsables qui pensaient que je les prenais de haut alors que pas du tout. Je posais des questions de façon tout à fait naïve mais elles étaient interprétées comme insolentes.
Je me souviens d’une fois où il avait fallu réorganiser l’open space. J’ai demandé à être plus à gauche avec une fenêtre dans le dos car j’avais besoin de luminosité. On m’a mis à l’opposé, dos au couloir, avec des gens qui passaient toute la journée derrière moi et juste à côté de l’espace de pause ce qui fait que j’avais constamment du bruit autour de moi. Lorsque j’étais en communication téléphonique avec des clients, il arrivait souvent que je n’entende pas ce qu’ils me disaient. Je leur demandais donc d’interrompre et de poursuivre par email. Mes collègues m’ont fait remarquer que c’était malpoli. Or, mes clients appréciaient beaucoup mon travail, j’ai toujours eu de bons échos de leurs parts.
Parfois, pendant ma journée de travail, si c’était trop dur, j’allais me réfugier dans les toilettes pour faire un exercice de sophrologie. On m’a déjà reproché d’aller trop souvent aux toilettes. Il y a tellement de choses à dire…
Gaston : J’ai beaucoup moins travaillé que Jessica. J’ai la trentaine, je souffre de dépression chronique. Au sortir de mes études, j’ai été malade pendant longtemps. J’ai eu deux expériences professionnelles qui se sont mal terminées. D’abord, j’ai été technicien propreté dans un centre de vacances. Mes collègues ne comprenaient pas du tout que j’ai besoin de m’isoler après une session de travail collectif. Eux, ils voulaient boire des bières, socialiser.
L’autre point de dissension avec mes collègues c’est que j’ai découvert que j’avais beaucoup de problème avec les conversations phatiques, c’est-à-dire qui ne menaient à rien. Les journées se ressemblaient, on n’avançait pas et ça ne me convenait pas du tout.
L’autre expérience c’était en tant que surveillant dans un collège. J’ai appris que j’étais évalué derrière le store du bureau, à mon insu. Ça m’a mis dans une rage folle. Je me suis senti piégé. J’ai envoyé un email à ma CPE, je ne suis pas revenu. On m’a dit que je ne m’étais pas bien intégré dans l’équipe et que mon attitude vis-à-vis des jeunes n’était pas appropriée. Avec mon expérience d’éducation populaire, j’ai écouté les jeunes d’égal à égal. J’allais dans les classes d’exclusion ou les salles de colle, c’était le seul lieu où j’avais le droit de m’adresser aux jeunes sans passer par les codes qui m’étaient imposés par ma fonction. Et nous avons eu des conversations passionnantes, certains me décrivaient Michel Foucault dans le texte, sauf qu’ils ont 11 ans et qu’ils ne connaissent pas Michel Foucault, mais ils parlent de l’oppression de l’institution et de ce que ça les amène à faire dans leur vie (violence, drogue, fugue etc…). Quand je faisais remonter ça à ma direction, personne n’écoutait.
Actuellement, en dehors de mes activités associatives et militantes, je travaille dans un bar, je fais des extras. Je n’ai pas encore eu besoin de dire que je suis neuroatypique. Je vais le faire car mon contrat doit être pérenniser, mais je sais que dans l’équipe, il y a déjà plusieurs personnes neuroatypiques avec certains aménagements qui ne sont pas suffisants mais qui ont le mérite d’exister. D’autre part, c’est une SCOP donc il n’y a pas d’organisation hiérarchique, on ne peut pas m’imposer d’implicite aussi facilement que dans une entreprise typique.
La hiérarchie impose de l’implicite ?
Gaston : C’est le principe de la culture standard. La culture fonctionne toujours sur des implicites. La culture majoritaire impose les siens. Au-delà des implicites, il s’agit de savoir ce qu’on a le droit de questionner et ce qui est tabou. Avec d’autres adultes neuroatypiques, nous avons ce vécu commun de se dire dès le collège « visiblement, je ne me comporte pas correctement, mais donnez-moi le manuel et je me comporterai correctement ». Ce à quoi on nous rétorquait qu’il n’y avait pas de manuel et que chacun se comportait comme il l’entendait. Mais ce n’est pas vrai. Plus on vieillit, plus on a de l’expérience, on se fait même des « cours » entre neuroatypiques.
Jessica : Au fil de mes entretiens, en observant les recruteurs, je me suis rendue compte qu’ils crispaient certaines zones de leur visage en fonction de ce que je disais. C’est comme ça que j’ai compris qu’il valait mieux passer sous silence certaines choses. Je me suis rendue compte qu’il ne fallait pas que je dise tout, mais comment savoir ce qui est socialement acceptable ? Comment savoir à qui on peut tout dire et à qui on doit omettre certaines informations ?
Ressources :
- Groupe Facebook café autistes adultes (uniquement ouvert aux personnes diag, autodiag, en questionnement) – Page LinkedIn
- Groupe Facebook café autiste et entourage Lyon (ouvert à tout le monde)
- Association Lyon à double sens
- Une brochure autisme et travail
Newsletter
Par Raphaele von Koettlitz le 18/11/2021
InDYSpensable - “Recruter et travailler autrement"
“Qu’est-ce qui nous échappe lorsque nous jetons un CV à la poubelle à cause de fautes d’orthographe ?”, demande Laurence Gattini du MEDEF Auvergne Rhône-Alpes, qui coordonne le projet InDYSpensable avec Fabienne Descours Fayolle du Pôle Emploi Auvergne Rhône-Alpes. Laurence Gattini remarque que certains employeurs et recruteurs passent à côté de masses de talents lorsque les décisions d’embauche sont prises sur la base d’une vision normative, limitant le champ des possible et rendant invisible les compétences d’une personne.
Ce projet innovant vise à montrer aux employeurs qu’embaucher des personnes avec des troubles DYS peut être avantageux et révéler des talents souvent exclus du marché du travail.
Quel est le projet ?
Lancé fin mars 2021, InDYSpensable est une expérimentation en Auvergne Rhône-Alpes à multiples facettes dont le but est d’augmenter le nombre de personnes avec des troubles DYS sur le lieu de travail et de faire tomber les préjugés les concernant.
Les personnes ayant des différences au niveau de l’apprentissage, qui représentent d’ailleurs environ 10% de la population générale, peuvent avoir des difficultés avec certains processus, mais peuvent être douées à bien d’autres égards. On peut par exemple citer leur capacité à trouver des solutions, à s’adapter et à rebondir. Elles ont souvent une bonne appréhension de l’espace et démontrent des qualités relationnelles et communicationnelles.
L’objectif d’inDYSpensables est de munir ces personnes d’outils et d’estime de soi nécessaires à leur épanouissement et de montrer aux employeurs quelles sont leurs compétences et non pas leurs difficultés.
“Apprendre autrement, recruter autrement, intégrer en entreprise autrement et maintenir l’emploi autrement. C’est ça le sujet d’InDYSpensable.” explique L Gattini.
Actuellement, 11 centres en Auvergne Rhône Alpes participent au programme ; 5 agences Pole Emploi et 6 sites Missions Locales. Le projet est le fruit d’un travail collectif issu d’un consortium porté par le MEDEF Auvergne Rhône-Alpes et Pôle Emploi Auvergne Rhône-Alpes et constitué des experts pluridisciplinaires et complémentaires, parmi lesquels nous trouvons :
- AtoutDys – formation, sensibilisation et professionnalisation des professionnels sur les questions des troubles DYS
- Anne-Sophie RIOU, orthophoniste et docteure en science cognitive, avec une expertise dans les troubles DYS
- Marion RANVIER, Directrice de Contentsquare Foundation, spécialiste de l’outil numérique adapté et de l’accessibilité digitale
- Benjamin PARMENTIER, de Cohérence Consultant, ingénieur et consultant en pédagogie et management,
- Annick VIDAL de Diffessens, formatrice spécialisés dans les troubles DYS entre autres
Quelle est la cible ?
Développé dans le cadre du Plan d’Investissement des Compétences (PIC), ce projet s’inscrit dans l’axe d’innovation pédagogique. Il vise les publics ‘invisibles’ ou éloignés du marché du travail qui présentent des troubles DYS.
Il s’agit notamment de jeunes âgés de 16 à 29 ans qui ont quitté l’école prématurément. On observe d’ailleurs une grande proportion de personnes avec des troubles DYS parmi les jeunes en décrochage scolaire. Cela signifie souvent qu’ils sont moins qualifiés, voire non qualifiés.
Il n’est pas nécessaire d’avoir une reconnaissance administrative de handicap (RQTH) ni un diagnostic formel d’un trouble DYS pour intégrer le programme :
« Nous souhaitons garder une posture extrêmement inclusive et ne pas rentrer sur le volet du handicap, ou en tout cas pas exclusivement sur le volet du handicap, sinon on risque d’exclure tous les autres qui ne voient pas leur trouble sous ce prisme” dit Laurence Gattini.
“On ne parle pas du handicap, mais plutôt de la diversité et de l’inclusion”
Comment sont identifiés les participants ?
L’orthophoniste du consortium est allée en immersion auprès des Pôles Emplois et des Missions Locales ainsi que les prestations d’emploi du Pôle Emploi, pour réaliser un audit visant à mettre en lumière les aspects DYS-friendly et non DYS-friendly des processus tels que l’inscription ou les entretiens avec les conseillers. Ce même travail immersif va être effectué pour les prestations des Missions Locales.
Ces constats de terrain ont permis d’élaborer un questionnaire de repérage afin de mieux identifier les demandeurs d’emploi qui sont potentiellement porteurs de troubles DYS. Il ne s’agit bien évidemment pas de diagnostiquer, mais d’adopter une grille de lecture lors d’un entretien, qui envoie des signaux d’alerte.
En effet, les questions ouvertes sur le travail, les loisirs, les intérêts, les challenges, l’expérience scolaire, etc révèlent énormément d’information utile qui aide le conseiller à mieux cibler les motivations et les forces de la personne. Très souvent, les compétences non-techniques ou ‘soft skills’, voire « mad-skils » (les passions, hobbies…) peut-être celles développées en dehors du travail ou l’école, ne figurent pas dans un CV.
Après cela, ils peuvent élaborer un plan d’accompagnement collaboratif qui sera le mieux adapté aux besoins et aux ambitions spécifiques de la personne.
Quel soutien est proposé ?
Le programme s’articule autour de plusieurs axes d’inclusion : le repérage et l’accompagnement des personnes DYS jusqu’au maintien dans l’emploi, l’innovation pédagogique, la formation/sensibilisation des entreprises et de l’écosystème partenaire (emploi, formation, insertion…).
Pour les individus, un accompagnement modulaire et individualisé est proposé, leur permettant d’affiner leurs objectifs professionnels, d’accéder à l’emploi qu’ils ont choisi et d’y rester. L’accent est mis sur l’apprentissage par immersion en entreprise.

Pour les entreprises, les recruteurs et les conseillers Pôle emploi, des formations d’une demi-journée sont dispensées par Nicole Philibert d’AtoutDys, afin qu’ils puissent mieux répondre aux besoins des personnes porteuses de troubles DYS.
Les formations/sensibilisations donnent aux employeurs des conseils pratiques pour rendre leurs processus de recrutement et leur environnement de travail plus accessibles aux personnes avec les troubles DYS.
Vers un monde du travail plus inclusif ?
Laurence Gattini explique que l’inclusivité repose souvent sur la volonté d’être inclusif, “on est inclusif si on le souhaite ». En effet, si une personne est prête à adapter son style de communication ou à prêter attention à l’accessibilité des documents qu’elle crée par exemple, le reste peut potentiellement suivre, en tout cas cela crée une première ouverture vers l’inclusion.
Le projet InDYSpensable est une expérimentation qui sera évaluée fin 2022, avec un souhait collectif de pouvoir l’essaimer par la suite et/ou pouvoir modéliser une adaptation pour d’autres publics que les DYS.
Nombreuses sont les personnes qui souffrent d’un manque d’accessibilité dans la sphère professionnelle, c’est pourquoi il est primordial que des projets comme celui-ci existent. Grâce à une sensibilisation accrue, des changements de culture et des adaptations, nous pouvons éliminer les barrières inutiles qui empêchent de nombreuses personnes talentueuses de travailler. Nous suivrons de près la suite du projet !
RESSOURCES +
Newsletter

Rendre l'emploi accessible à toutes et à tous
Ce mois-ci, on va s’intéresser à l’accès au monde du travail pour les personne en situation de handicap, plus spécifiquement les personnes porteuses de troubles du neuro-développement.
Un lieu de travail inclusif
Le travail fournit à une personne un revenu mais aussi un cadre qui structure sa vie et, dans de nombreux cas, il permet de se sentir “utile” à la société. Le fait de travailler peut également apporter de nombreux avantages en termes de liens sociaux, d’apprentissage, et de stimulation.
Cependant, en raison des diverses problématiques liées à l’accessibilité et à l’inclusion, les personnes en situation de handicap sont souvent exclues du monde du travail: à l’heure actuelle, elles sont deux fois plus susceptibles d’être au chômage.
Il faut se demander pourquoi, et quelles en sont les ramifications. Au cours du mois, on cherchera donc à répondre à des questions telles que :
- À quoi ressemble un lieu de travail inclusif ?
- Quels sont les principaux obstacles que les personnes neuroatypiques rencontrent sur leur lieu de travail ?
- Que perd la société en excluant les talents des personnes neuroatypiques ?
- Comment pouvons-nous repenser les démarches intégrales pour trouver et conserver un emploi afin qu’elles soient accessibles ?
Handicap et emploi, où en est-on ?
En 2018 en France, 2,8 millions de personnes étaient titulaires d’une reconnaissance administrative de handicap (RQTH) soit 7% de la population âgée de 15 à 64 ans, comme représenté ci-dessous .
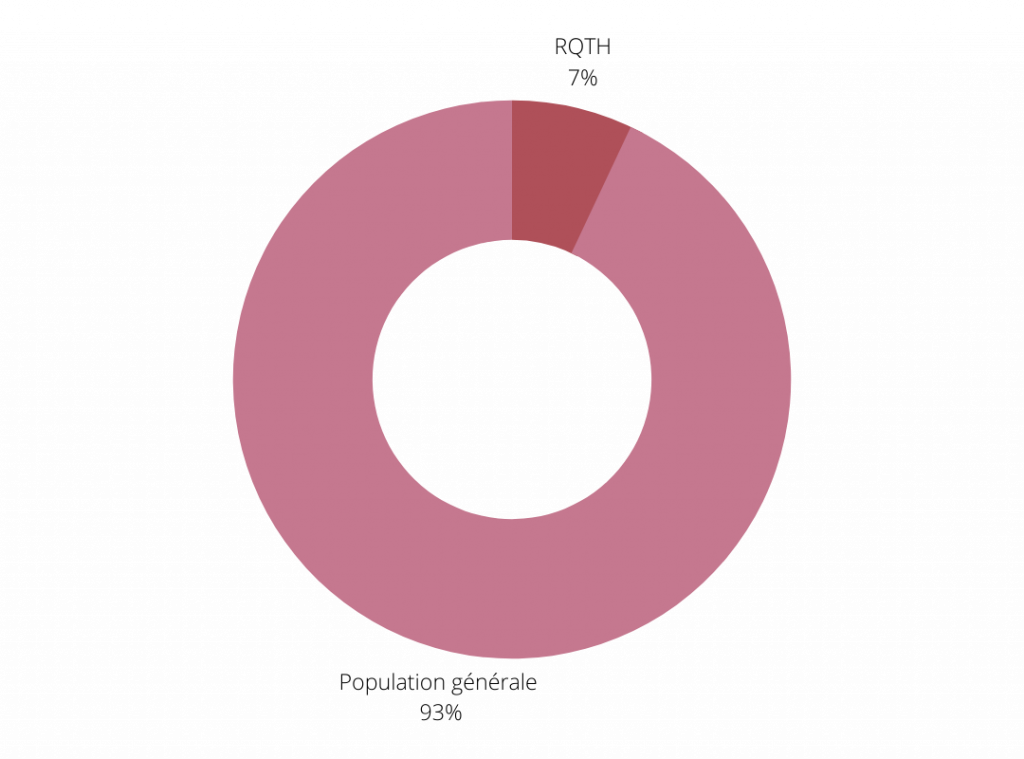
Cette reconnaissance permet de bénéficier de différentes mesures pour accéder à l’emploi (obligation d’emploi, accès facilité à la fonction publique, formation…) ou pour le conserver (aménagement horaire et du poste de travail).
Les titulaires d’une RQTH sont cependant beaucoup plus souvent inactifs que le reste de la population (57% contre 28%), et ceux qui sont actifs sont plus souvent au chômage : 36% des bénéficiaires d’une RQTH sont en emploi contre 65% pour l’ensemble de la population en âge de travailler.
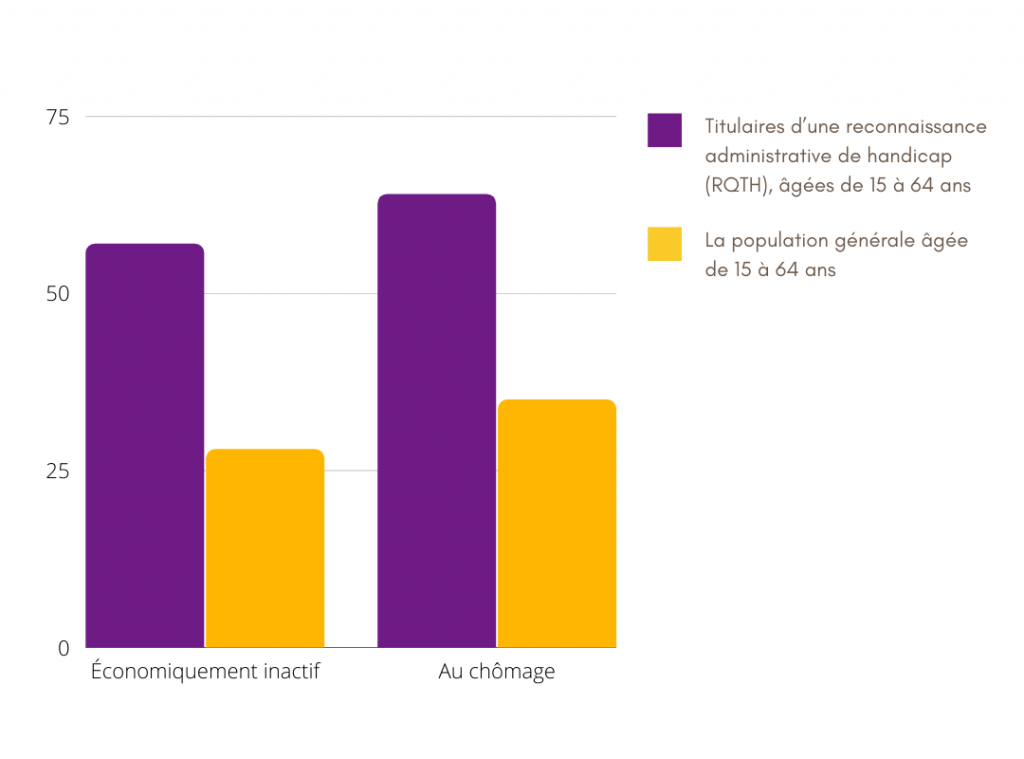
Pourquoi les personnes en situation de handicap sont-elles moins souvent en emploi ?
Il existe de nombreux facteurs systémiques et structurels qui font que les personnes en situation de handicap sont souvent exclues du lieu de travail. Cela va de l’obtention d’un emploi à son maintien. Voici quelques-unes des principales raisons :
- Faible accessibilité : Selon Pôle emploi, plus de la moitié des établissements qui accueillent le public ne sont pas accessibles aux personnes en situation de handicap.
Il s’agit bien sûr d’adaptations de l’environnement de travail allant au-delà de celles dont ont besoin les personnes à mobilité réduite. Pour rendre un lieu de travail accessible, il faut aussi penser aux aspects sensoriels, par exemple le bruit, l’éclairage et l’aménagement du lieu.
- Niveaux de qualification inférieurs : plus d’une personne en situation de handicap sur deux n’a pas le bac.
Le manque d’inclusion dans le système éducatif a un impact réel sur le parcours de vie et les possibilités d’emploi de personnes neuroatypiques et/ ou en situation de handicap.
- Une discrimination persistante : la moitié des personnes en situation de handicap declare avoir été discriminées dans l’emploi.
Cela va des préjugés à la stigmatisation, en passant par le harcèlement et les brimades. Cela peut également signifier ne pas obtenir un emploi en raison de stéréotypes ou idées reçues sur les capacités d’une personne en situation de handicap.
Un zoom sur les obstacles rencontrés par les personnes autistes
Nous avons mené une enquête pour en savoir plus sur les obstacles et les expériences des personnes autistes sur le lieu de travail. Les difficultés les plus récurrents étaient les suivants :
Relations sur le lieu de travail

- Relations avec les collègues
- Des pauses déjeuner et café compliquées
- Difficultés à travailler en équipe
- Culture non bienveillante
- Brimades
- Incompréhension des besoins
- Gestion des émotions
Modes de communication

- Consignes peu claire
- Mauvaise circulation de l’information
- Difficultés à comprendre que certaines règles ou normes sont implicites
- Incompréhension des attentes des supérieurs
Organisation de la charge de travail

- Organisation du travail
- Gestion du temps
- Responsabilités écrasantes
- Démarches administratives compliquées
- Exigences de productivité
- Fatigabilité
Trouver un travail approprié

- Malentendus sur les compétences et les aspirations
- Difficultés d’identification des compétences par soi même
- Difficultés à mettre en valeur ses compétences lors d’un entretien d’embauche
- Difficultés à demander un salaire juste
Processus et environnement inaccessibles

- Processus de recrutement inadapté
- Cadre horaire strict
- Environnement non adapté (open space), trop de bruit et de lumière
- Pas assez de mise en place de télétravail
Améliorer l’inclusion professionnelle
Bon nombre des défis mentionnés ci-dessus touchent plus largement les personnes concernées par les troubles du neuro-développement. Très souvent, les pratiques inclusives sont utiles à tous et ont un impact positif sur la productivité et le bien-être de l’ensemble des salariés. C’est pourquoi la conception universelle, qui prend en compte un large éventail de styles de travail différents, avec la possibilité d’un soutien spécialisé en cas de besoin, est une approche privilégiée pour rendre le lieu de travail accessible.
Une personne nous a dit que, pour eux, un travail inclusif, c’est :
“la compréhension de ses propres aspirations et valeurs, un temps de travail en adéquation avec sa fatigabilité, un environnement adapté à ses particularités sensorielles, une équipe ouverte aux différences. Plus une meilleure information des employeurs sur la réalité des troubles afin de lever la stigmatisation et le frein à l’emploi.”
Il n’est pas forcément coûteux ou compliqué de mettre en place des aménagements sur le lieu de travail pour que chacun puisse travailler au mieux de ses capacités et ressentir un sentiment d’appartenance. Souvent, il s’agit simplement d’écouter et de respecter les besoins des personnes concernées.
Qu’il s’agisse de fournir un bureau calme, sans lumière fluorescente éblouissante, des logiciels spécialisés ou un accompagnement, il existe de nombreuses façons de s’assurer que les personnes neuroatypiques peuvent travailler au mieux de leurs capacités. Il est dans l’intérêt de tous de fournir les outils dont elles ont besoin pour exploiter leurs compétences et s’épanouir.
Sensibiliser le monde du travail aux particularités des troubles du neuro-développement par des formations adaptées et nommer des référents, peut contribuer à faire tomber les barrières sociales et la stigmatisation. Cela peut améliorer les relations et la communication avec les collègues et les managers. La sensibilisation peut également aider à donner aux individus la confiance nécessaire pour exprimer leurs besoins ainsi qu’encourager les collègues à demander comment ils peuvent s’adapter pour les soutenir.
L’information et l’accompagnement, au sein des entreprises et pour les demandeurs d’emploi neuroatypiques peut faciliter le parcours d’insertion professionnelle. Le recours à un job coaching spécialisé, qui aide à identifier des bonnes stratégies pour contourner des défis peut être extrêmement utile.

Il est bon de se rappeler que chacun, en situation de handicap ou non, présente des forces, des faiblesses, et des styles de travail différents. Cela nous aide à être plus souples et plus réfléchis lorsque nous travaillons avec les autres. La bienveillance, l’humanité, et l’ouverture d’esprit comptent pour beaucoup.
Quelques dates à retenir
Lundi 15 au dimanche 21 novembre 2021 : La 25e édition de la Semaine européenne pour l’emploi des personnes handicapées (SEEPH)
Jeudi 18 novembre 2021 : DuoDay© a été créé sur le principe de l’immersion professionnelle pour changer le regard sur le handicap. L’idée est simple, une personne en situation de handicap compose, le temps d’une journée, un duo avec un professionnel pour découvrir son poste, ses missions et son environnement de travail.
Newsletter

« Je ne me rendais pas compte à quel point un hôpital psychiatrique est un endroit normal. »
Pascal Bellanca-Penel avait une passion pour son métier d’enseignant de physique-chimie. Après 23 ans de carrière dans l’Éducation Nationale et au terme d’une décennie de plus en plus difficile à gérer, 2019 marque la fin définitive de sa carrière et aussi le début d’une nouvelle vie où il apprend à vivre avec un TSA. Éternel enthousiaste et foisonnant de projet, il vient de lancer un podcast pour sensibiliser différemment les professionnels de la santé au spectre de l’autisme.
Pouvez-vous vous présenter ?
Je m’appelle Pascal Bellanca Penel, j’ai 50 ans, j’ai enseigné la physique et la chimie la moitié de ma vie au Lycée, dont deux années en classe prépa, à Istanbul ; deux années merveilleuses de découvertes. J’ai suivi en parallèle des études d’histoire et de philosophie des sciences et j’ai obtenu mon doctorat en 2016 sur un sujet d’histoire de physique nucléaire. Le métier d’enseignant m’a passionné toute ma vie et m’a porté du matin au soir et beaucoup occupé pendant ce que l’on appelle « les vacances ». Ça a été un grand privilège pour moi de partager ma passion de la physique avec ces milliers de jeunes gens.
Mais, depuis une dizaine d’année, chaque année était un peu plus difficile. En 2018, j’ai perdu le sommeil, des douleurs thoraciques sont apparues, sans que je fasse de lien avec une angoisse quelconque. J’ai toujours été très intolérant au bruit. Le brouhaha des élèves m’a toujours beaucoup gêné, mais là, c’était devenu insupportable physiquement.
Je pensais que tout cela était le signe que je vieillissais. Les rentrées ont toujours été particulièrement éprouvantes, mais celle de 2019 fut la dernière pour moi. La réforme Blanquer des lycées est dans doute la goutte d’absurdités qui m’a fait basculer dans l’autre monde. J’ai toujours été très impliqué dans des collectifs de recherches liés à l’enseignement et j’y trouvais un réel plaisir. Je participais à 3 ou 4 d’entre eux. Lors de la réforme, je voyais quotidiennement la différence entre l’affichage (« l’école de la confiance ») et la réalité du terrain. C’est devenu pour moi insupportable. Je suis allé voir un psychiatre qui m’a hospitalisé pendant 3 semaines. De fil en aiguille, j’ai finalement eu deux diagnostics de TSA au CRA puis au TS2A. Je suis maintenant, une « personne concernée » par l’autisme.
J’ai compris beaucoup de choses rétrospectivement par rapport à mes angoisses, mes douleurs et à ma fatigabilité. Je ne m’en étais pas rendu compte, mais il y avait des manifestations depuis toujours. Je suis marié depuis 24 ans, ma femme a toujours su qu’il y avait quelque chose d’atypique chez moi. Cela a été parfois très compliqué pour mon entourage, qui a dû vivre mes angoisses, mes intérêts totalement envahissants et parfois, mes décompensations. Le fait d’avoir une vie professionnelle « suffisamment bonne et acceptable » pour l’institution, se payait par contrecoup sur le plan privé, personnel et familial. Cela, jusqu’à ce que je n’arrive plus à circonscrire mes difficultés dans mon cercle privé et que ça déborde du coté professionnel. Mais je crois être resté professionnel jusqu’au bout ; je l’espère en tout cas.
Quel est votre parcours d’usager ?
Ça commence en 2019 avec ce psychiatre qui me propose de m’hospitaliser pour une durée de trois semaines dans le cadre d’un programme qu’il avait mis en place. Je quitte son cabinet sous le choc (ai-je vraiment besoin d’être hospitalisé ?) mais j’accepte finalement d’aller dans cette clinique sans aucune appréhension mais comme dans un état second. Pour moi, il y avait deux espèces de hors-lieu, de lieux que je n’avais jamais investi dans mon imaginaire des possibles : la prison et l’hôpital psychiatrique. Je ne me rendais pas compte à quel point un hôpital psychiatrique est un endroit normal. C’est juste un endroit où des professionnels prennent soin de vous et des liens que vous avez au monde. J’ai trouvé ça fantastique et tellement apaisant d’être pour la première fois de ma vie, dans un lieu coupé du monde qui fonctionne ; plus rien de sa toxicité ne pouvait me faire de mal. J’ai été très privilégié. Cette clinique privée est un écrin magnifique, arboré, silencieux ; un espace apaisant et totalement bienveillant. Je sais évidemment que toute institution est dysfonctionnelle, par certains côtés, mais j’ai eu beaucoup de chance de trouver ce psychiatre et cette clinique sur mon chemin.
Pendant les 3 semaines, j’ai participé aux activités journalières. Il y avait tout un programme pour « nous remettre dans le circuit ». Je suis sorti avec 15 jours d’arrêt, hyper angoissé de ce que pourrait être la suite. Je n’ai pas été médiqué durant ce premier séjour en clinique. C’est après ma sortie, que j’ai chuté et que j’ai été aspiré par le trou noir de la dépression. Je me suis retrouvé face à un immense vide. J’ai été suivi en hôpital de jour à partir de janvier 2020 avec la promesse d’un suivi psychothérapeutique en libéral. J’ai mis du temps à trouver ma psychothérapeute car je voulais faire de l’EMDR, une technique que j’avais expérimenté en clinique. Mais au bout de deux entretiens, elle m’a dit qu’elle ne pouvait pas continuer son travail avec moi avant d’en savoir plus. Elle suspectait un TSA et voulait connaître « les murs porteurs de mon psychisme ». J’ai donc pris contact avec le CRA et j’ai été diagnostiqué en mai 2020. C’est comme ça que je suis rentré dans la psychiatrie. Enfin, j’avais eu des contacts avec les psychiatres tout au long de ma vie, mais aucun n’avait mis le doigt sur un TSA. Mais de manière globale, j’ai une gratitude énorme pour tous les soignants que j’ai rencontré. Je leur dois beaucoup.
Que signifie comorbidités selon vous ?
On parlait de « murs porteurs » du psychisme. Je pense que les comorbidités sont des murs non porteurs, mais qui sont très visibles en revanche, car très colorés dans mon imaginaire. Ils prennent beaucoup de places mais ne soutiennent pas la structure psychique de la personne. Ils peuvent donc se construire et se déconstruire tout au long de la vie, mais ont la particularité d’être plus visibles que les murs porteurs.
Je pense aussi à la notion d’écran en référence à une personne que j’ai rencontré grâce au podcast, Florence, qui a un parcours tellement difficile. Elle a été diagnostiquée entre 28 et 30 ans. Elle a tellement de comorbidités : des TOCs extrêmement forts, un trouble anxieux généralisé tellement important que tout cela faisait écran à son TSA.
Les SISM viennent de s’achever, avez-vous une expérience en lien avec la santé mentale à partager avec nous ?
J’ai découvert un podcast qui s’appelle les garde-fous. Dans l’épisode du 31 janvier 2021, ils ont interviewé le psychiatre Mathieu Bellahsen. Il est très engagé et a écrit un livre qui s’appelle « la santé mentale : vers un bonheur sous contrôle ». Dans ce podcast, il raconte que dans un rapport officiel de 2009, la santé mentale était définie comme la capacité de s’adapter à une situation à laquelle on ne peut rien changer. Je trouve ça horrible ! Cela présuppose qu’il y a des situations auxquelles on ne peut rien changer. C’est la plus grande des violences. Pourtant, il n’y a rien qu’on ne puisse déconstruire. Dysfonctionner reviendrait à ne pas ou ne plus s’adapter à une situation considérée comme inamovible. Si c’est ça, il faut que tout le monde se mette à dysfonctionner. Pour moi, une bonne santé mentale c’est l’inverse, c’est la capacité à arrêter de s’adapter à un moment donné, la capacité à dire stop à un système qu’on considère toxique.
La crise sanitaire liée au COVID semble derrière nous, comment appréhendez-vous ce retour à la vie d’avant ?
J’ai adoré la période COVID : ma famille était autour de moi, ce qui me rassurait beaucoup car j’ai toujours peur qu’il leur arrive quelque chose. Il n’y avait plus de circulation et on entendait à nouveau le chant des oiseaux. Le chant des martinets en particulier est une source de joie extraordinaire pour moi. Cela me fait penser au programme Papageno pour la prévention du suicide. Papageno est un personnage de la Flûte enchantée de Mozart qui projette de se suicider après avoir été éconduit par Papagena. Au moment où il passe à l’acte, un chant d’oiseau le ramène à la vie, le reconnecte avec la beauté du monde. D’où l’envie de vivre.
Maintenant que la vie reprend plus ou moins son cours, je remarque que les surcharges arrivent vite. Je sais qu’après une interaction de 2h, il va me falloir 2h pour m’en remettre, soit dans le silence total ou avec mon casque sur lequel j’ai des enregistrements naturalistes. Toutes les interactions que j’engage me coûtent beaucoup psychiquement. J’organise donc mon emploi du temps en fonction. Avant, je ne sais pas comment je faisais. Je ne m’écoutais pas. Je travaillais comme un forcené, les week-ends, les vacances… J’ai appris au bout de 15 ans de travail, au cours d’un déjeuner entre collègue, que certains ne travaillaient pas le week-end. Cela m’a semblé surréaliste. C’est tellement délicat pour moi la relation sociale qu’il faut que je « borde » de tous les côtés. Pour moi 1h de cours, c’était 10h de mon temps. Beaucoup de préparation angoissée en amont, une performance de prof attentif à chacun où je dois savoir réagir à tout ce qui se passe et des ruminations post-cours ; bref, l’épuise totale.
Ce qui est dur, c’est que je ressens maintenant des situations de handicap, que je ne ressentais pas avant. Je n’ai pas de souci avec le handicap dans le sens où je sais qu’il n’y a que des situations de handicap et que ce n’est pas essentiel à ma personne. Mais j’ai 50 ans, je n’ai plus la même énergie pour compenser, il faut que je compose avec tout ça.
Vous avez lancé un podcast qui s’appelle TroubleS dans le spectre à destination des professionnels de santé. Comment vous est venu l’idée ?
Ma première idée, c’était de parler au psychiatre que j’ai rencontré en 2019, qui m’a hospitalisé et qui a continué de me suivre pendant quelques temps. Il m’a un jour questionné sur mes avancées avec ma psychothérapeute. Quand je lui ai dit que cette psychologue avait émis l’idée d’un TSA, il m’a dit « si vous êtes autiste, moi je change de métier ». Finalement, quand j’ai partagé avec lui mon diagnostic, il a été un peu choqué, mais par la suite, il a complètement intégré cet élément de mon psychisme dans l’appréhension de ma personne et de cette dépression résistante. J’ai trouvé ça assez fort de sa part de revenir sur une son appréhension première. Il est devenu un allié.
L’autre élément déclencheur, c’était lorsque j’ai participé à un atelier au CRA et que tous les participants sans exception ont fait part de difficultés avec le personnel soignant. En rentrant chez moi, je me suis dit qu’il fallait atteindre ces gens-là, et qu’on les rende sensible à la parole à toute l’étendue du spectre, à travers la parole des personnes concernées. L’idée du podcast est née comme ça. J’en ai parlé au TS2A, au CRA et au CRR. Et puis, la belle équipe (Floriane, Céline, Aude, Romain, Sandrine et Alejandra) s’est constituée pour développer ce projet.
Je voulais communiquer sur un mode sensible, mais pas un mode savant. Je sais qu’en France, la tradition psycho-psychanalytique est encore très forte. Les stéréotypes sur l’autisme sont aussi institutionnels. Avec ce podcast, on ne cherche pas à convaincre, mais à enrichir les représentations des personnels de santé. Le personnel soignant est souvent très « sachant ». Il est entraîné à s’endurcir face à des situations parfois très complexes à gérer. Je pense que se rendre perméable et se laissant affecter par les autres est aussi très important. Avec ce podcast, je ne cherche pas à rajouter une couche expérientielle, je ne suis pas en train de dire non plus qu’il n’y a que les personnes TSA qui détiennent la vérité. Ce podcast est une proposition de lien qu’on fait aux professionnels de santé pour qu’ils tissent ou retissent différemment leurs relations avec les personnes concernées. S’ils ont la possibilité et la disponibilité de se laisser affecter par ce qu’ils vont entendre, alors, c’est gagné pour nous.
Si vous aviez un conseil pour les professionnels soignants, quel serait-il ?
Je pense qu’il est très important qu’ils adoptent – pompeusement – une « posture épistémique ouverte », c’est-à-dire qu’ils ne se placent pas systématiquement en position de « sachant ». Les praticiens ou les psychiatres ont une parole, mais ils ne sont pas les seuls à savoir. Il est important que la voix des personnes concernées soit aussi portée et représentée.
RESSOURCES
Newsletter

L’épilepsie et les troubles du neuro-développement : quel est le lien ?
L’épilepsie peut avoir un impact considérable sur la vie quotidienne d’une personne en termes d’indépendance, de sécurité, de bien-être mental et d’inclusion sociale. C’est une population hétérogène et assez mal connue; par exemple, on manque de chiffres sur ceux qui sont en situation de handicap à cause de leur épilepsie et/ou de troubles ou déficiences associés. Cet article vise donc à donner un large aperçu des particularités de la vie avec l’épilepsie et à expliquer pourquoi nous en parlons dans le domaine des troubles du neuro-développement.
Qu’est-ce que l’épilepsie ?
L’épilepsie est une condition neurologique reliée à un déséquilibre dans les réseaux du cerveau. Elle se caractérise par la présence de crises épileptiques récurrentes et par des conséquences psychologiques, sociales et cognitives. Une crise d’épilepsie est une manifestation clinique transitoire, liée à une activité électrique, neuronale anormale des cellules du cortex cérébral. Durant la crise, les neurones s’activent, pouvant générer jusqu’à 6 fois plus d’impulsions par seconde qu’en temps normal.
La prévalence de l’épilepsie, comme celle des TSA, est d’environ 1% de la population générale en France. Il s’agit d’une condition qui peut être efficacement prise en charge avec un traitement médicamenteux : 70% des enfants et adultes épileptiques sont libres de crise avec un traitement adapté. Cependant 30% des cas sont pharmaco-résistants. Ces personnes ont au moins une crise par an, alors qu’elles ont un traitement adapté.
L’épilepsie sévère est définie comme un handicap depuis 2011. On l’appelle « sévère » en raison de son impact sur la capacité à mobiliser ses compétences et du danger qu’elle représente (blessure, état de mal, SUDEP – « Mort subite inattendue en épilepsie ») contre lequel la personne ne peut ni s’autoprotéger ni prévenir un aidant…! Même non sévère, elle peut être source de handicap en raison de l’imprévisibilité des crises, des effets secondaires des traitements, d’un manque d’autonomie, d’un manque de confiance ou de séquelles neuro-développementales.
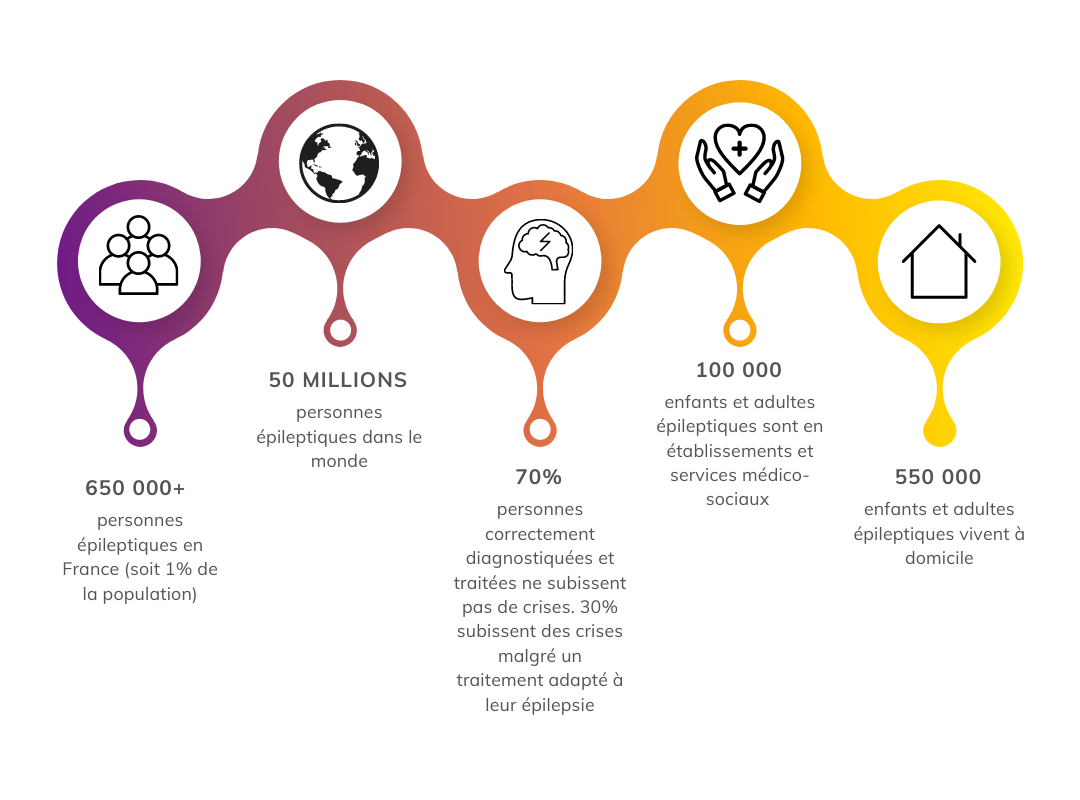
Différents types d’épilepsie
Les origines et les pronostics de l’épilepsie sont très divers comme mentionné ci-dessus (ex. génétique, maladie rare), ainsi que les types de crises. Des crises peuvent prendre différentes formes et avoir différentes intensités. En raison de ces nombreuses manifestations, on dit parfois qu’il y a des épilepsies.
- Les crises tonico cloniques sont les plus connues du public parce que ce sont les plus ‘spectaculaires’ avec perte de conscience, raideur brutale entraînant une chute, secousses convulsives, parfois apnée, cri, bave, perte d’urine ou morsure de langue. La personne perd immédiatement conscience et ne se rappelle de rien.
- Les absences entraînent une suspension de conscience pouvant durer quelques secondes voire plus et se répètent souvent plusieurs fois dans la journée.
- Les crises myocloniques qui sont des secousses musculaires brèves peuvent survenir en pleine conscience.
- Les crises atoniques sont caractérisées par une brusque perte musculaire qui provoque une chute soudaine.
Épilepsie et troubles du neuro-développement
Alors pourquoi parler de l’épilepsie en relation avec les troubles du neuro-développement ?
Car les épilepsies de la petite enfance sont souvent sources de troubles du neuro-développement (TND), soit que la maladie génétique ou la lésion du cerveau à l’origine des crises soit aussi cause de TND, soit que la répétition des crises perturbe le neurodéveloppement. On sait aussi que les enfants atteints de TND ont davantage de risque d’être épileptiques que la population générale.
Des enfants atteints de TND peuvent développer une épilepsie soit dès l’enfance soit plus tardivement. Par exemple, 8% des enfants porteurs de Trisomie 21 ont une épilepsie, 28% des plus de 45 ans ; 18% des enfants TSA sont épileptiques, 28% des adultes. Ainsi, l’épilepsie est souvent une condition qui se chevauche avec d’autres troubles neurodéveloppementaux (ex. TDAH, DYS etc) et psychiatriques (ex. anxiété et dépression) et troubles de comportement.
Il est donc important de tenir compte des conditions coexistantes afin de mieux comprendre les besoins uniques de chaque personne.
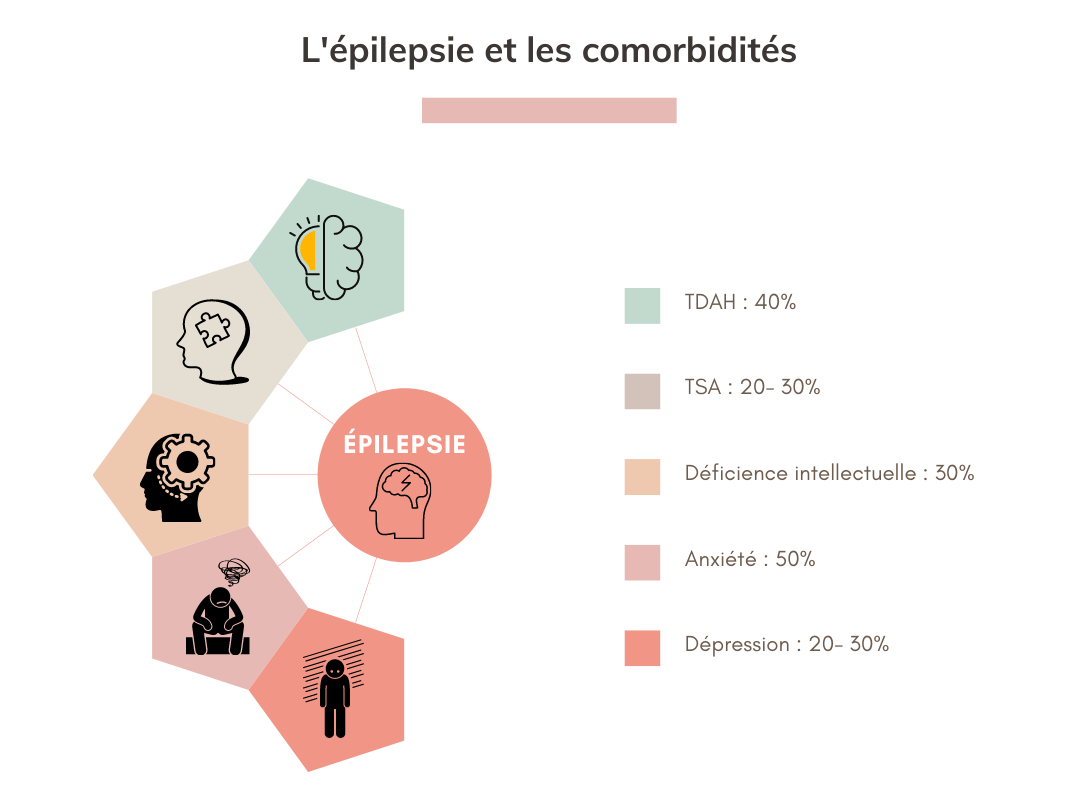
Repérage des TNDs chez une personne épileptique
Aujourd’hui nous avons une meilleure connaissance des TND chez les personnes épileptiques grâce à :
- La systématisation des bilans neuropsychologiques dans les centres de référence épilepsies rares
- De gros progrès dans le traitement des encéphalopathies épileptiques (épilepsies graves de la petite enfance)
- La volonté des familles soutenue par les neuropédiatres de favoriser le développement de l’enfant
✔ Oui, il faut faire une recherche de TND dès que l’on a un doute, lorsqu’il y a une épilepsie précoce, même si elle a pu être stabilisée.
✔ Oui il faut faire une recherche d’épilepsie chez un enfant ou adulte atteint de TND, dès qu’on a un doute. Soigner l’épilepsie a un impact positif sur le développement de l’enfant et sur les troubles de l’enfant ou l’adulte.
✔ Oui, il n’est jamais trop tard : même chez un adulte épileptique depuis l’enfance, il est utile de comprendre et prendre en charge ses TND (et vice-versa).
Obtenir un diagnostic peut aider à identifier et mieux comprendre les besoins d’une personne. Cette vidéo donne un aperçu du déroulement du diagnostic de l’épilepsie. Le processus peut être complexe en raison du chevauchement des troubles. Par exemple, une épilepsie peut passer inaperçue car certaines crises d’épilepsies peuvent être confondues avec d’autres troubles moteurs. Aussi parce que rechercher une épilepsie chez un enfant ou un adulte atteint de TSA ou déficience intellectuelle sévère peut être complexe. L’EEG ou l’IRM demandent que la personne accepte l’examen et reste tranquille le temps nécessaire. Il existe pourtant des moyens pour l’aider à comprendre et accepter l’examen. Par exemple les fiches santeBD.org sont d’excellents outils pédagogiques pour expliquer le processus de manière visuelle. C’est important aussi de prévenir l’équipe qui doit réaliser l’examen afin d’en faciliter le déroulement en tenant compte des besoins de la personne.
Prises en charge adaptées
À quoi ressemble l’inclusion pour les personnes épileptiques ?
Tout d’abord c’est considérer la personne dans sa globalité et tous les troubles qui lui sont associés. L’inclusion c’est:
- se sentir en sécurité vis à vis de l’imprévisibilité de ses crises d’épilepsie (aménagements matériels, présence humaine)
- mobiliser ses compétences
- être soutenu dans un environnement adapté à ses troubles du neurodéveloppement.
Depuis la petite enfance (crèche, école maternelle) jusqu’à l’âge adulte, il faut penser l’inclusion des personnes épileptiques dans un milieu aussi ordinaire que possible et aussi dans les établissements et services médico-sociaux. Pour cela une bonne connaissance de l’ensemble des difficultés de la personne, et aussi de ses compétences est indispensable pour l’aider à bâtir un projet de vie épanouissant.
Les recherches nous permettent de mieux connaître la population, les troubles associés et les impacts sur la santé mentale, la famille et la vie sociale et est donc une facette essentielle dans la quête pour l’inclusion.
RESSOURCES
- Les Centres de référence des épilepsies rares – CARTE DES CENTRES
- Dans la région nous avons : HFME et Hôpital neurologique Pierre Wertheimer qui est aussi un des 8 sites constitutifs du centre de référence épilepsies rares.
- Il y a aussi des centres de compétence épilepsies rares dans les CHU de Grenoble, St Etienne et Clermont-Ferrand.
- Les épilepsies rares font partie de la filière maladies rares du neurodéveloppement DéfiScience (maladies rares du développement cérébral et de la déficience intellectuelle) – CARTE DES CENTRES
- Le centre national de ressources handicaps rares – épilepsie sévère
- Fédération des Associations de personnes handicapées par des épilepsies sévères
- Des maladies rares avec épilepsie sévère
Newsletter
19/10/2021, par Jennifer Beneyton
Traiter la douleur pour diminuer les troubles du comportement
Le Dr Arnaud Sourty est spécialiste du traitement de la douleur et exerce auprès de patients autistes avec et sans déficience intellectuelle (DI). Il mène un travail de sensibilisation au sein du collectif douleur qui vise à aider les professionnels de santé à mieux prendre en charge les douleurs de leurs patients, en particulier non verbaux. En mars 2021, il a reçu un financement de la Fondation APICIL (cf communiqué de presse) pour réaliser une étude auprès de 200 sujets. Nous sommes allés à sa rencontre.
Il semblerait qu’il y ait un lien entre les troubles du comportement et des douleurs. Pouvez-vous nous en dire plus ?
Depuis une petite dizaine d’années, on voit émerger l’idée que les troubles du comportement que nous observons chez nos patients autistes seraient le résultat de douleurs non traitées. Cela semble assez logique quand on s’intéresse au fonctionnement de notre cerveau. En effet, c’est lui qui code la douleur dans certaines aires bien précises. Lorsque nous ressentons différentes douleurs simultanément, une hiérarchie se met en place. C’est la douleur la plus forte qui prend le dessus, l’autre ne disparaît pas, mais elle est masquée. Donc, si un patient a des accès de violence contre les autres ou contre lui-même, il vaudrait mieux rechercher des douleurs non traitées plutôt que d’augmenter sa prescription de psychotropes.
Où en êtes-vous de votre projet avec la Fondation APICIL ?
Nous sommes en train de présenter notre protocole de recherche au Comité de Protection des Personnes (CPP), mais nous rencontrons quelques difficultés. En effet, ils attendent de nous de codifier les troubles du comportement, or c’est impossible. Tous les patients autistes sont uniques, on ne peut pas les mettre dans des cases. Comme on dit souvent : quand vous avez vu une personne autiste, vous avez vu une personne autiste. L’objectif est de déterminer la proportion de patients qui viennent pour des troubles du comportement et qui en fait présentent des douleurs non traitées. À mon sens c’est largement sous-estimé, mais c’est ce que j’espère montrer avec ce projet !
Comment pouvez-vous évaluer la douleur des patients, surtout s’ils sont non-verbaux ?
Les personnes autistes sans DI arrivent à exprimer leur douleur, mais éprouvent beaucoup de difficultés à la comprendre. En effet, ces douleurs proviennent souvent de troubles de la sensorialité, notamment d’une hyperesthésie cutanée, qui entraînent un inconfort au toucher. On parle d’allodynie, c’est-à-dire la production d’une douleur par une stimulation non-douloureuse. Si leur médecin ne sont pas formés à cela, ils vont penser que les patients relèvent davantage de la psychiatrie alors qu’il s’agit de troubles sensoriels.
Pour les patients non-verbaux, c’est effectivement plus compliqué. Des outils d’évaluation ont été créés. Nous prônons l’utilisation de la grille GED-DI, qui a été mise au point pas une équipe canadienne et qui a subi quelques adaptations, notamment pas les équipes mobiles du CRA. On remplit une première fois la grille afin de déterminer l’état de base du patient, qui est associé à un score. Chez nos patients autistes avec DI, l’état de base n’est jamais à 0, ils présentent toujours des troubles du comportement mineurs. Puis lorsqu’on remarque des changements de comportement, on la remplit à nouveau. Si le score varie d’au moins 6 points, on peut commencer à s’interroger sur la possibilité d’une douleur. Au-delà de 10, c’est quasiment une certitude. Attention, le changement de comportement peut aussi aller dans le sens d’un retrait, d’un isolement. On a souvent tendance à imaginer les comportements exacerbés des patients comme des signaux d’alerte, mais un patient qui s’isole, qui parle moins, qui ne rit plus doit aussi être un signal d’alerte. L’expression de la douleur est tout à fait personnelle.
Qui peut remplir cette grille ?
N’importe qui de l’entourage du patient. Il faut évidemment avoir été à son contact pendant quelques temps pour connaître son comportement, mais sinon, les items sont clairs et concis. La personne qui remplit la grille doit le faire rapidement (pas plus de 5 minutes), sans réfléchir, sans interpréter les évènements. Sinon, cela ne peut pas marcher. La douleur est subjective. Grâce à ces grilles, on essaye de ramener de l’objectivité dans la douleur. Il faut veiller à la remplir sur un temps d’observation d’une demi-journée et non pas se concentrer sur un temps de crise, sinon, l’évaluation s’en trouvera faussée. Il existe d’autres grilles (ESDDA du Dr Saravane, AlgoPlus, San Salvadour…), mais la GED-DI est à mon sens la plus complète et la plus discriminante.
Vous dîtes que la douleur est subjective ?
Absolument. La douleur est ressentie différemment chez chacun et varie selon l’état d’esprit de la personne. Imaginons que je vous fasse passer un test pour déterminer votre seuil de douleur. Pour ce faire, je vous demande de tenir dans votre main une électrode dont je vais faire monter la température. Il est probable qu’autour de 38°C, vous lâchiez l’électrode car cela devient trop chaud pour vous. Mais peut-être que votre collègue n’ira que jusqu’à 36,5°C. Et si je vous montre des images affreuses pendant une dizaine de minutes entre deux tests, vous allez lâcher l’électrode à 35°C. Votre seuil de la douleur aura diminué du fait du stress généré par la vision de ces images. Donc imaginez, pour un patient autiste, qui anticipe, qui se sur-adapte en permanence, qui est sans cesse en situation de stress. Son seuil de douleur est très bas, ce qui peut l’amener à développer un trouble du comportement lorsque la douleur devient trop insupportable.
Idem, je me méfie toujours des personnes qui sont soi-disant insensible à la douleur. Dans certains cas, cela s’explique neurologiquement, certes. Mais parfois, lorsque les manifestations de la douleur ne sont pas aussi évidentes que « Aïe, j’ai mal », on peut passer à côté.
Comment peut-on soulager les patients ?
Tout dépend du type de douleur. Il en existe trois principales : les douleurs neuropathiques qui sont prises en charge avec des traitements médicamenteux spécifiques, les douleurs nociceptives qui sont des douleurs qui résultent d’un dysfonctionnement physiologique et qu’on traite facilement avec des antalgiques classiques et enfin les douleurs nociplastiques qui sont l’expression somatique d’un mal-être et pour lesquelles les traitements médicamenteux seuls sont peu efficaces. On privilégiera les approches non médicamenteuses telles que la sophrologie, la relaxation, l’hypnose…
Il y a aussi la question des douleurs chroniques. Si je me tape le pied dans la porte, mon système nerveux va libérer de la morphine de façon endogène pour calmer la douleur. Quand une douleur s’installe plus de trois mois, ces mécanismes de régulation s’altèrent et mon seuil de résistance à la douleur diminue ce qui entraîne une sensation de douleur quasi permanente et difficilement identifiable car tous les récepteurs de la douleur sont petit à petit stimulés. Les patients présentant des troubles du comportement souffrent souvent de douleurs chroniques. Ces douleurs, ressenties depuis longtemps sans qu’elles ne soient repérées ni traitées entraînent une plus grande sensibilité à la douleur qui, avec le temps, génèrent des troubles du comportement.
J’insiste sur le fait qu’il ne faut pas minimiser la douleur, même s’il n’y a pas de justification physique de prime abord. La douleur est profondément personnelle et nul n’a le droit de la remettre en question.
RESSOURCES
Newsletter

Par Jennifer Beneyton le 12/10/2021
Pierre Gadéa : "Transformer le soin en activité ludique"
Passer des jeux vidéos au soin, c’est un grand écart que Pierre Gadéa et son associé Romain Streichemberger ont réalisé avec succès en créant la Start-up, C2 Care. Nous avons interviewé Pierre pour en comprendre le cheminement et en savoir plus sur ce qui les anime aujourd’hui.
 Pierre Gadéa (gauche) et Romain Streichemberger (droite)
Pierre Gadéa (gauche) et Romain Streichemberger (droite)
Pouvez-vous nous raconter comment vous vient l’idée de C2Care ?
Mon associé et moi-même avions monté une start-up dans les serious games, en d’autres termes, c’est l’application des jeux vidéos à des domaines « sérieux ». On a trente ans et on est en quête de sens dans notre vie professionnelle. C’est là qu’on rencontre le Dr Malbos du service du professeur Lançon à l’hôpital de la Conception à Marseille qui nous raconte qu’il utilise la réalité virtuelle auprès de ses patients souffrant de TAG (troubles anxieux généralisés) depuis une dizaine d’année et qu’il a de bons résultats. Mais il a besoin de développer un partenariat avec une entreprise pour développer plus d’environnements virtuels. Avec Romain, nous sommes très emballés par le projet et c’est comme ça que C2Care est né.
Sur quels types de troubles travaillez-vous ?
Tout dépend de la structure avec laquelle nous travaillons. On évalue les besoins ensemble, le service établit un cahier des charges basés sur un protocole précis. Nous nous occupons de la réalisation technique et de la distribution. Au départ, nous avons commencé avec trois protocoles pour traiter les phobies les plus répandues : la claustrophobie, l’acrophobie (vertige) et l’aviophobie (avion). Puis les services d’addictologie ont commencé à s’intéresser à notre travail. Ils avaient besoin d’immerger leurs patients dans des environnements avec la présence potentielle de stupéfiants. C’était donc bien plus facile en réalité virtuelle. Puis, ce sont des neuropsychologues qui ont commencé à faire appel à nous pour leurs patients cérébro-lésés mais aussi les patients porteurs de troubles du neurodéveloppement dont des personnes TSA. Actuellement on développe trois axes : la remédiation cognitive, la remédiation psychosociale et la formation des professionnels de santé pour les mises en situation.
Comment mesurer l’efficacité de ces thérapies ?
Je suis lié par la confidentialité concernant les activités de recherche, mais les environnements que nous développons sont tous basés sur des protocoles qui nous ont été fourni par les CHU ou des structures spécialisées. Ils répondent à des critères scientifiques très précis et ont été évalués par des comités d’éthique. L’évaluation scientifique est une question primordiale pour les CHU. Avec C2Care, nous ne sommes pas dans le même espace-temps. Je comprends tout à fait le besoin des évaluations scientifiques pour valider ces pratiques et pour faire avancer la recherche, mais pour nous, l’important, c’est le retour des patients et des professionnels pour que nous puissions mettre notre travail à disposition des structures le plus rapidement possible.
Vous parlez de comité d’éthique, comment vous assurez-vous du consentement des patients ?
Nous avons travaillé sur cette question avec Gérald Debussy qui est neuropsychologue ainsi que le Dr Moreno: comment met-on un casque sur une personne qui n’est pas en pleine capacité intellectuelle ? Nous nous sommes rendus compte de la forte propension des patients à adhérer à ces pratiques, sans doute en partie pour le côté ludique du numérique. Certains montrent même de très fines capacités d’observation. C’était le cas d’un patient Asperger qui, au cours des tests de réglage, a observé un décalage infime de l’image que ni vous ni moi ne peuvent voir. C’était assez extraordinaire !
Pour les patients non-verbaux, nous nous assurons de la présence d’un éducateur ou d’un soignant qui connaît bien le patient et qui peut, à tout moment, nous alerter de son état. Je me souviens de cette séance d’exposition avec une personne non verbale, en fauteuil, qui s’est mis à hurler pendant le test avec le casque. Je me suis précipité pour lui enlever mais l’éducateur m’a arrêté : ces cris étaient en fait des cris de joie.
On sent vraiment que les patients sont au cœur de votre démarche.
Absolument ! Chez C2Care, notre volonté c’est de déstigmatiser la psychiatrie grâce au côté ludique de la réalité virtuelle et ainsi de contribuer à proposer des thérapies innovantes pour améliorer la prise en charge des patients et non pas la déshumaniser contrairement à ce qu’on pourrait craindre.
L’autre danger, c’est d’utiliser nos dispositifs en « occupationnel », c’est-à-dire, de mettre le patient dans un coin avec un casque, des heures durant, sans qu’il n’y ait de véritable projet thérapeutique. Je m’oppose fermement à cela. Nous n’avons pas vocation à être la télé de demain. J’y suis très vigilant lors de la construction du projet, mais en 6 années d’existence de C2Care, je n’ai rencontré que des personnes profondément humanistes, impliquées dans le mieux-être de leurs patients.
En ce moment, on parle beaucoup de santé mentale, selon vous, comment la réalité virtuelle peut-elle révolutionner la santé mentale ?
Je vais aborder la question plus largement en parlant du digital plutôt que de la réalité virtuelle seulement. Pendant très longtemps, la santé mentale a été très négligée au profit de la santé physique. Or on sait aujourd’hui qu’une personne sur 5 souffrira de troubles mentaux. On l’a vu pendant la crise du COVID. La santé mentale revient sur le devant de la scène et c’est grâce au digital que les relations patients-soignants ont pu être maintenues. En France, nous avons beaucoup de retard à rattraper. C’est ce que nous sommes en train de faire grâce à la rencontre de la recherche, de la santé et du numérique. Grâce à la réalité virtuelle, le soin se transforme en activité ludique.
Nous venons de développer une nouvelle activité chez C2Care. En effet, nous nous sommes aperçus qu’entre deux séances de thérapies, il ne se passe pas grand-chose pour certains patients. Nous avons donc mis au point un système de thérapie en stand alone contrôlé. Cela signifie que nous proposons un suivi psychologique classique grâce aux deux psychologues qui font partie de notre équipe, mais entre les séances, le patient peut s’entraîner sur un aspect particulier en réalité virtuelle via un casque que nous mettons à sa disposition. Les patients progressent plus vite et la psychologue peut suivre les exercices et l’évolution du patient pour adapter son suivi. Nous suivons actuellement 63 personnes alors que nous avons commencé en juillet 2021.
Nous n’inventons rien, mais nous travaillons d’arrache-pied pour améliorer les modes de prises en charge et évoluer vers la psychiatrie de demain.
+ ressources :
- Lien Méta-analyse Virtual reality exposure therapy for anxiety disorders: A meta-analysis – Mark B. Powers, Paul M.G. Emmelkamp.
- Lien Revue Littéraire Virtual reality in the assessment, understanding, and treatment of mental health disorders – Freeman.
- Lien Article L’utilisation de la réalité virtuelle dans le traitement des troubles mentaux – Malbos E et al.
- Lien Livre Blanc C2Care « La Réalité Virtuelle pour la Santé Mentale »
- Lien vers Vidéo présentation C2Care : Vidéo Eric Malbos et Vidéo logiciels C2Care
- Lien vers présentation générale C2Care
Newsletter

04/10/21, par Jennifer Beneyton
Dépression et périnatalité : le cas des femmes autistes
Devenir maman est un bonheur certes, mais qui vient avec son lot de difficultés, d’insécurité et de doutes. Et quand la future maman est autiste, l’équation peut vite devenir un casse-tête. Julien Dubreucq, post-doc au département de psychiatrie périnatale de l’Erasmus Medical College de Rotterdam travaille à améliorer la détection et la prise en charge de cette maladie.

La dépression périnatale, cette maladie invisible…
Quand nous rencontrons Julien Dubreucq, psychiatre-pédopsychiatre, le tableau qu’il nous dépeint est alarmant : la dépression touche 12% des mères et 60% des cas de dépression périnatale (de la grossesse à 1 an après la naissance) ne sont pas repérés, 85% ne sont pas traités et seulement 5% sont traités de façon adéquate.
« Le suicide est la première cause de mortalité maternelle en période périnatale. Il y a urgence ! »
Julien et son équipe travaille sur un projet de recherche qui vise à améliorer le parcours de santé des parents avec dépression périnatale – fait méconnu, 10% des pères sont aussi touchés par cette pathologie. Pour ce faire, ils recueillent les témoignages de tous les acteurs concernés : les parents et futurs parents, les parents concernés par un antécédent de dépression périnatale mais aussi les sages-femmes, les gynécologues obstétriciens, les pédiatres, les médecins généralistes ainsi que tous les professionnels de la santé mentale qui travaille en périnatalité. L’objectif est d’avoir dans un premier temps une vision globale des difficultés et ressentis de chacun pour en extraire des recommandations visant à prévenir cet état, ou tout au moins à le prendre en charge le plus rapidement et efficacement possible. À terme, une application numérique devrait être développée pour faciliter le processus.
Risque accru chez les femmes autistes
Le fait d’être autiste ajoute un défi supplémentaire à ceux que rencontrent déjà les jeunes et/ou futurs parents. Selon une étude anglaise récente, les femmes autistes sont plus sujettes à la dépression périnatale pour différentes raisons. D’une part, cela peut s’expliquer, pour certaines, par leur hypersensibilité. Mais c’est aussi beaucoup lié aux difficultés de communication inhérentes à leurs troubles. Certaines partageront peu leur joie et apparaîtront comme des personnes froides ce qui peut ouvrir la voie chez les professionnels à des suspicions de lien défaillant mère-enfant. D’autres auront du mal à communiquer sur leurs besoins, notamment pour gérer la douleur. L’environnement sonore et lumineux est aussi une épreuve pour certaines, tout comme la rapidité des gestes médicaux qui nécessiteraient davantage d’explications et de préparation. Par ailleurs, devenir maman s’accompagne d’un nouveau rôle social au sein de sa famille et belle-famille qui ajoute de la pression et du stress et qui peut parfois faire basculer un équilibre précaire. Elles ont aussi peur d’être jugées négativement dans leurs compétences parentale : être parent nécessite de faire maîtriser l’art des doubles tâches ce qui, pour une personne qui a besoin de temps et qui peut vite se sentir submergée, complique beaucoup la gestion du quotidien.
Sans compter que parfois, la dépression peut être très difficile à détecter chez les femmes autistes. En effet, la personne a mis en place des stratégies de compensation superficielle (c’est-à-dire inflexibles, difficilement adaptables au contexte et peu résistantes au stress), qui lui permettent de s’adapter aux situations, mais qui peuvent donner lieu à des discordances entre discours et comportement.
« Je me souviens du cas de cette jeune étudiante autiste qui s’était construit un personnage très expressif, très joyeux et un peu excentrique qui est venue en consultation pour dépression. Les professionnels ne la croyaient pas car son attitude pouvait laisser penser le contraire. »
Le personnage social que ces personnes se créent et qu’elles utilisent depuis des dizaines d’années peut prendre le pas sur leur personnalité réelle provoquant parfois un sérieux questionnement identitaire mais aussi des burn-outs car maintenir ce personnage social est épuisant. Mettre des stratégies en place est souhaitable si cela peut permettre aux personnes concernées d’atteindre leurs objectifs personnels, mais pas au prix de leur santé mentale.
« Il faut qu’elles s’autorisent à être plus autistes, à condition toutefois que l’environnement les y autorise. »
La divulgation de son autisme, une question délicate
Tout serait tellement plus aisé en effet, mais la réalité est, comme souvent, complexe. Parler de son autisme aux professionnels de santé, c’est encore aujourd’hui potentiellement s’exposer à des préjugés, s’entendre dire que c’est la raison de tous ses maux et être disqualifié dans son rôle de (futur) parent. Toutes les jeunes mamans font face à des difficultés parentales, mais les mamans autistes ont beaucoup moins le droit au faux pas. Fort heureusement de plus en plus de professionnels se forment et appréhendent de mieux en mieux les troubles du spectre de l’autisme, mais le chemin est encore long. C’est pourquoi la décision de la divulgation ne doit pas être prise à la légère. Elle peut se révéler aussi libératrice que destructrice et doit donc être murement réfléchie. Un accompagnement par des professionnels formés et spécialisés, peut se révéler nécessaire.
Afin de faciliter le parcours des futures/jeunes mamans autistes, une expérience avait été conduite au CH Alpes Isère, sous la direction de Julien Dubreucq, qui consistait à désigner une sage-femme référente de parcours en périnatalité. Son rôle était d’accompagner les personnes concernées le souhaitant, de les aider à identifier leurs forces et ressources et de faire l’interface entre les personnes concernées et les professionnels de santé. L’expérience qui s’est révélée très fructueuse est décrite dans une revue récente de la littérature et se poursuivra au CHU de Saint Étienne en 2022. De cette réflexion est née un groupe de travail parentalité, associant personnes concernées et professionnels et coordonné par Marine Dubreucq, sage-femme référent de parcours. Un autre groupe de travail sur les besoins des parents avec troubles psychiques sévères de la cohorte REHABase sera mis en place sur le centre ressource de réhabilitation psychosociale.
Faire évoluer les mentalités : le rôle des campagnes publiques
Changer le regard et faire évoluer les mentalités sur tout ce qui a trait à la santé mentale prend du temps. La France accuse beaucoup de retard.
« Aux Pays-Bas, comme dans les pays du Nord en général, ils ont 25 ans d’avance sur nous. »
C’est grâce à plusieurs campagnes de dé-stigmatisation qui ont été diffusées très largement ces dernières années avec tous les acteurs du domaine : pair-aidant, professionnels de santé, personnes concernées…
Ceci dit, une étude a montré l’efficacité relative de ces campagnes. En effet, plusieurs campagnes publiques de déstigmatisation sur la schizophrénie et la dépression ont été menées en Allemagne entre 2001 et 2011. L’attitude de la population générale n’avait pas changé vis-à-vis de la dépression et avait même empiré vis-à-vis de la schizophrénie. Mais, la grande réussite de ces campagnes réside dans l’effet très positif sur les personnes concernées : leurs troubles ont été abordés de façon positive et moins caricaturale ce qui leur a donné l’impression que la société était moins stigmatisante et leur a donné le courage de s’exposer davantage avec des réussites à la clé. Cette expérience montre que les campagnes de ce genre ne changent pas nécessairement les mentalités, mais elles changent la perception des personnes concernées sur elles-mêmes et c’est déjà très précieux.
Faire évoluer les mentalités passe principalement par une éducation plus tolérante dès le plus jeune âge.
« Les enfants construisent leur représentation du monde dès trois ou quatre ans. Ils ont déjà des stéréotypes, y compris au niveau des troubles psychiques. »
Ces stéréotypes passent par l’environnement familial, l’école, les amis, … et les dessins animés. Par exemple, dans cet extrait de Madagascar (1 :34), Alex le Lion dit des pingouins qu’ils sont « psychotiques » car ils veulent retourner à l’état sauvage. L’emploi de ce genre de mot est problématique car il n’est pas utilisé dans le contexte approprié et il a une connotation péjorative.
Une étude européenne est actuellement en cours pour évaluer les représentations et les connaissances de la dépression périnatale auprès des parents et des sages-femmes à travers une dizaine de pays (France, Pays-Bas, Italie, Espagne, Portugal, Norvège, Suède, Estonie, Chypre, Grèce et Bulgarie). Un questionnaire devrait être prochainement diffusé largement. Il sera intéressant de comparer les perceptions de chaque pays en sachant que les programmes de formation, les dispositifs de prises en charge et les campagnes de déstigmatisation sont différents.
Ressources:
- Un guide du GNCRA pour les parents d’enfants autistes et pour les parents autistes
- A L Pohl, S K Crockford, M Blakemore, C Allison, S Baron-Cohen (2020) A comparative study of autistic and non-autistic women’s experience of motherhood. Mol Autism, 11(1):3.
- M Dubreucq, J Dubreucq (2021) Toward a Gender-Sensitive Approach of Psychiatric Rehabilitation in Autism Spectrum Disorder (ASD): A Systematic Review of Women Needs in the Domains of Romantic Relationships and Reproductive Health. Front Psychiatr, 12:630029.
- G Schomerus, C Schwahn, A Holzinger, P W Corrigan, H J Grabe, M G Carta, M C Angermeyer (2021) Evolution of public attitudes about mental illness: a systematic review and meta-analysis. Acta Psychiatr Scand, 125(6):440-52.
Newsletter

28/09/21, par Jennifer Beneyton
D'un CAP boulangerie à un Master en ressources humaines à l'ESDES
Nous avons rencontré Bakay Fofana, 24 ans, actuellement en Master 2 en RH digital et business au sein de l’ESDES, l’école de commerce de la Fac catholique de Lyon. Bakay est autiste et a la particularité d’être le premier jeune du SESSAD les Passementiers à avoir suivi un cursus scolaire en milieu ordinaire. Nous sommes allées à la rencontre de Bakay et Michel, l’un de ses tuteurs au SESSAD, pour en savoir plus.
Bonjour Bakay, peux-tu nous parler un peu de ton parcours scolaire ?
Bakay : J’ai suivi un cursus général de la sixième à la troisième, au collège Jean Monnet dans le deuxième à Lyon. Pour mon stage de troisième, j’ai travaillé dans une boulangerie et comme ça m’avait bien plu, j’ai fait une seconde Bac Pro en boulangerie pâtisserie. Mais je me suis vite rendu compte que je n’étais pas une personne manuelle. Se lever tôt ne me dérangeait pas, mais le travail ne me convenait pas et je me suis réorienté vers un cursus plus administratif.
Michel : C’est là que tu as commencé au lycée Jacques de Flesselles, et le SESSAD est intervenu à cette époque. Ce n’était pas évident là-bas…
Bakay : J’étais en Bac Pro en gestion administrative dans une classe vraiment difficile. Mais heureusement, le SESSAD a commencé à me suivre pendant ma première année, en septembre 2013, même si mon diagnostic n’est intervenu qu’en 2015.
Michel : Effectivement, tu avais eu un diagnostic clinique, mais le vrai diagnostic n’avait jamais été clairement posé.
Bakay : Au lycée Jacques de Flesselles, nous avons travaillé sur un livre de cuisine internationale dont j’ai eu l’idée, nous avons monté une micro-entreprise et grâce à mon réseau en hôtellerie restauration, j’ai pu faire quelques ventes. Nous l’avons publié en version papier. J’étais aussi le délégué de ma classe. Comme la classe était agitée, je faisais le médiateur entre les profs et les élèves. Puis après mon Bac Pro, j’ai fait un BTS Assistant Manager pour lequel je devais faire deux stages dont au moins un à l’étranger. J’ai choisi de faire les deux stages en Angleterre : un dans une agence de communication et un dans un cabinet de recrutement.
Michel : Tu les as trouvés tout seul tes stages en plus, tu nous avais épaté ! C’est un malin, Bakay, il trouve toujours les bons plans (rire).
Bakay : Après le BTS, j’ai pris une année sabbatique car je n’avais pas réussi à trouver d’employeur pour ma licence pro. J’ai fait des petits boulots en attendant. Mais en 2019 j’ai réussi à me trouver un employeur : Renault Trucks, et j’ai donc pu valider ma licence pro en alternance à l’IUT Lyon 3.
Michel : D’ailleurs grâce à ça, nous avons même fait une formation auprès de tous leurs référents handicap de Renault Trucks au niveau national et depuis, nous sommes toujours en lien avec eux. On en a aussi fait une chez RTE, l’une des filiales d’EDF.
Bakay : Et je suis maintenant en Master de ressources humaines que je fais en alternance chez SANOFI. C’est suite à mon deuxième stage à Londres que j’ai voulu m’orienter dans cette branche.
As-tu rencontré des difficultés pendant ton parcours ?
Bakay : Oh oui. Au collège, ce n’était vraiment pas simple avec les élèves. J’arrivais à suivre les cours, mais les relations avec les autres étaient difficiles car je subissais beaucoup de moqueries liées à mon trouble.
Michel : C’est quelque chose qu’on observe auprès de tous les jeunes que nous suivons. Le collège est vraiment une période difficile.
Bakay : Oui, c’est la loi de la jungle. Je voudrais oublier ces années-là.
Michel : Et tes plus belles années ?
Bakay : Mes années BTS avec mes deux stages à Londres. Depuis que je suis dans le supérieur, les étudiants, les professeurs, les employeurs… sont plus tolérants. Mais parfois, ça pose encore problème. Par exemple, cette année, nous avions un cours de SI-RH (Système d’information en ressources humaines). Mais malgré mes demandes, le professeur ne nous a pas fourni de véritable cours, ce qui fait que j’ai raté l’examen. C’est le seul que j’ai raté, et je vais devoir le repasser au rattrapage. J’en ai parlé avec mon référent à l’université et il s’est entendu avec ce prof pour que l’année prochaine il fournisse des supports de cours. Au moins, j’espère que cela servira aux autres après moi !
Michel : On voit bien que sans support, lorsqu’un cours n’est pas bien préparé, cela te pose des difficultés. Tu en as parlé à la mission handicap de l’ESDES ?
Bakay : Non, mais j’aurais dû.
Peux-tu nous raconter ce que ton suivi au SESSAD a changé ?
Bakay : Déjà, c’est le SESSAD qui m’a permis d’avoir le diagnostic et ce fut un soulagement. Mais le SESSAD m’a aussi beaucoup aidé dans mes capacités sociales. Par exemple, j’avais beaucoup de mal à me présenter ou à répondre au téléphone.
Michel : C’est sûr qu’au début, ce n’était pas évident. Elodie (une éducatrice du SESSAD) en a fait beaucoup des jeux de rôles avec toi pour t’entrainer !
Bakay : Maintenant c’est moi qui fais des jeux de rôles à l’école pour coacher les autres.
Michel : Et les pauses café, tu te souviens ? Au début cela te posait problème. « Pourquoi ils vont à la pause café » ? « Qu’est-ce qu’ils se disent à la pause café » ?…
Bakay : Oui, ce n’était pas facile au début. Souvent les gens racontent un peu leur vie et même parfois celles des autres. Mais ça me gênait car pour moi les RH, c’est la confidentialité et la discrétion et certains n’en font pas preuve.
Michel : Nous avons suivi Bakay de 2013 à 2016, pour 3 ans, ensuite il est resté dans le groupe des anciens jusqu’en 2019 et depuis il n’a plus rien à voir avec le SESSAD, mais nous avons toujours conservé des liens forts. Il est devenu notre porte-parole auprès des jeunes qu’on accueille actuellement. Ainsi il leur parle un peu de son parcours pour leur faire un retour d’expérience aussi, notamment sur le fait de cacher son autisme.
Bakay : Au début, c’est vrai que je ne voulais pas en parler, puis, avec le soutien du SESSAD, j’ai commencé petit à petit à en parler et maintenant, j’en parle librement. Avant, je ne me sentais pas très à l’aise pour en parler, pour expliquer ce que c’était et puis je craignais aussi le regard des autres.
Michel : C’est vrai qu’au début, Bakay ne voulait pas du tout en parler. Nous respections bien évidemment son choix. Mais sa recherche d’employeur s’est révélée plus compliquée que prévu. Ses entretiens se passaient bien, mais il n’était jamais retenu, sans doute car il manquait une pièce du puzzle pour les recruteurs. À partir du moment où il en a parlé en entretien, ça a complètement débloqué la situation. Chez Renault Trucks, par exemple, ils ont dit qu’ils avaient justement apprécié cette honnêteté et cette authenticité. Mais toutes les entreprises ne sont pas aussi bienveillantes et c’est pourquoi c’est une décision qui ne doit pas être prise à la légère.
Bakay : J’ai aussi beaucoup travaillé sur le fait d’être flexible, ce qui n’est pas évident pour les personnes autistes. Comprendre l’autre, prendre en compte l’avis de l’autre ne sont pas des choses évidentes.
Michel : Tu es plus souple qu’avant alors !
Comment envisages-tu ton futur ?
Bakay : Je suis ouvert à tous les environnements professionnels, mais dans l’immédiat, j’aimerais bien rester chez SANOFI. Je m’y sens bien à tous points de vue. En plus, ils sont présents dans de nombreux pays, j’aimerais bien faire un VIE (volontariat international en entreprise) au Canada, en Irlande ou dans les pays nordiques. Je suis aussi en lien avec l’une des branches de SANOFI qui est à Reading, près de Londres car je m’occupe des formations des salariés sur ce site. Je partirais bien là-bas ! De manière générale, j’ai trouvé les Anglais plus bienveillants que les Français concernant mes particularités.
Michel : Je peux prendre ma retraite, quand je t’entends parler comme ça, je me dis qu’on a bien travaillé.
Quels conseils donnerais-tu à des jeunes comme toi ?
Bakay : Ayez confiance en vous. Si vous avez envie de travailler dans un domaine, allez-y. Écoutez les conseils des autres, mais ne les suivez pas forcément. Prouvez votre valeur. Montrez-leur que même si vous êtes autistes, vous pouvez viser haut, vous pouvez aller loin. Et assumez votre autisme.
Michel : Je suis tellement content Bakay de t’entendre parler ainsi. Cela m’émeut. Moi qui te connais depuis que tu as 16 ans, tu as tellement évolué. Je te félicite. Cet entretien me scotche.
Newsletter

16/09/21, par Jennifer Beneyton
On s’intéresse enfin aux étudiants dyslexiques…
Une étude récente dans la revue Brain Science montre que contrairement à ce qu’on pourrait penser, les étudiants dyslexiques font plus d’erreurs sur les mots simples et courants que sur les mots complexes et que malgré le fait qu’ils font des erreurs, ils ne s’auto-censurent pas dans leurs choix linguistiques. Pour en savoir plus, nous sommes allés à la rencontre d’Audrey Mazur Palandre, ingénieure de recherche à l’Université de Lyon et autrice principale de l’article.

Votre étude permet de mieux caractériser le profil de scripteur des étudiants dyslexiques. Quels sont les points majeurs à retenir ?
Audrey Mazur-Palandre: Nous savions déjà que ces étudiants présentaient des difficultés persistantes en lecture et écriture et qu’ils avaient un comportement attentionnel atypique, qui pourrait, entre autres, expliquer les erreurs d’orthographe, les faibles performances enregistrées lors du processus de révision (le fait de corriger ses erreurs lors de la relecture), les difficultés à gérer son emploi du temps, les difficultés à combiner prise de note, écoute et compréhension du cours. Plusieurs articles scientifiques, allant dans ce sens, ont été publiés. Certains de ces travaux montrent par exemple que ces étudiants font beaucoup plus d’erreurs en général que des étudiants contrôles : 0 à 10 pour les contrôles tandis qu’on enregistre un minimum de 15 erreurs pour les étudiants dyslexiques, avec un maximum pouvant monter à 65 erreurs par texte. Notre récent article apporte des informations supplémentaires sur les choix lexicaux et les erreurs en production écrite des étudiants dyslexiques. L’un des résultats importants de cette étude est que ces erreurs touchent davantage les mots courts : prépositions, déterminants et homophones (mais-met, pré-près, etc…) alors que nous pensions qu’elles toucheraient les mots plus longs.

Par ailleurs, nous avions fait l’hypothèse que les étudiants utiliseraient un vocabulaire simple et courant pour essayer de limiter leurs erreurs. Or il s’est avéré que les étudiants de notre étude ne se sont pas auto-censurés. Ils sont conscients de leur trouble, mais ils savent aussi qu’ils ont des choses intéressantes à dire. On peut penser qu’ils sont résignés sur le fait qu’ils font des fautes, alors autant ne pas se limiter en plus sur le fond.

Afin d’étudier le comportement de scripteurs des étudiants, Audrey et ses collègues leur ont demandé d’écrire sur des tablettes tactiles et grâce au logiciel Eye and Pen, ont pu rétrospectivement retracer tout ce qui s’est passé, que ce soit, les pauses, les retours en arrière pour se corriger, les ratures, les erreurs…
Comment expliquer ce phénomène ?
AMP: Les personnes dyslexiques ont globalement peu de confiance en elles. Mais ici, nous nous intéressons à un public spécifique : les étudiants du supérieur. Si ces étudiants sont arrivés jusqu’à l’université, c’est qu’ils ont généralement un parcours scolaire plutôt réussi, même si souvent difficile, laissant supposer que leur entourage était bienveillant et qu’une remédiation efficace, dès l’enfance, a été mise en place. Le fait de parvenir en étude supérieure montre que, malgré une faible confiance en soi, ils restent pugnaces, volontaires et sont néanmoins en réussite scolaire.
Il existe beaucoup d’études chez l’enfant, alors qu’elles sont quasiment inexistantes chez l’adulte. Comment l’expliquer ?
AMP: Si ce trouble est détecté tôt, on peut mettre en place une remédiation efficace qui ne va pas effacer le trouble mais qui va permettre à l’enfant de vivre sa scolarité au mieux. Le Plan Ringard de 2001 a effectivement mis l’emphase sur les enfants qui sont mieux détectés et plus étudiés. Ceci dit, les idées reçues ont la vie dure : beaucoup de gens considèrent encore que la dyslexie s’arrête miraculeusement en grandissant. On ne le répètera jamais assez, il s’agit d’un trouble neuro-développemental qu’on a dès la naissance et pour toute sa vie. L’autre idée reçue c’est que la dyslexie se soigne. Autrement dit, si la remédiation mise en place dès l’enfance est efficace, alors on « guérit » de ce trouble à l’âge adulte. C’est évidemment faux. Il est vrai que certaines personnes ne vivent plus leur trouble comme un problème grâce aux aménagements mis en place et aux diverses stratégies de compensation, mais cela ne veut pas dire que ces personnes ont « guéri ». En fait, ce trouble complexe et multifactoriel évolue différemment selon les individus, leur environnement et les remédiations mises en place… ce qui rend ces profils adultes plus difficiles à caractériser et donc à étudier. Cela étant dit, on peut trouver de nombreuses études internationales sur les adultes dyslexiques, et plus spécifiquement sur l’étudiant présentant une dyslexie dans l’enseignement supérieur. Et les études, en France, se multiplient, ce qui est une excellente chose et ce qui va permettre de toujours mieux comprendre la dyslexie, et notamment la dyslexie à l’âge adulte.
Dyslexie phonologique et dyslexie de surface
Dans l’apprentissage de la lecture, on peut passer par deux voies : la voie de décodage par assemblage et la voie par adressage. La voie de décodage par assemblage consiste à décomposer et associer chaque graphème à un phonème pour arriver à lire le mot. C’est souvent ce qui se passe pendant l’apprentissage de la lecture. Plus le lecteur devient expert, moins il a besoin de passer par le décodage. Il voit un mot, il le lit sans difficulté. C’est la voie par adressage qui est alors sollicitée. Lorsque la voie par décodage est touchée, on parle de dyslexie phonologique. Dans ce cas-là, le lecteur compensera et utilisera davantage la voie par adressage en enrichissant leur lexique interne. Lorsque la voie par adressage est touchée, on parle de dyslexie de surface ce qui signifie que ces personnes, quand elles lisent vite ont tendance à deviner les mots, ce qui entraîne des erreurs. Il existe aussi la dyslexie mixte : ce trouble est très sévère car il affecte les deux voies.
Il est, en effet, très important d’étudier l’adulte.
AMP: Effectivement, comme on l’a dit, ce trouble ne s’arrête pas en grandissant, donc pourquoi cesser d’étudier cette population ? D’une part, tous les outils de remédiation développés pour les enfants ne sont pas adaptés pour les adultes dont les besoins ont évolué au fil des stratégies de compensation mises en place. Utiliser des outils destinés aux enfants pour les adultes a un côté infantilisant. Comme je le disais, ces personnes ont souvent des problèmes de confiance en eux, il n’est pas souhaitable d’en rajouter. D’autre part, le savoir, c’est le pouvoir. Plus les personnes se connaissent, plus elles connaissent leurs troubles, mieux elles feront face. Savoir que ce trouble est d’origine neurobiologique les aide beaucoup à déculpabiliser. Attention, cela ne veut pas dire qu’il ne faut rien faire et subir. Mieux connaitre les manifestations de ce trouble chez elles permet aussi de mieux parler de ses besoins. Par exemple, pour en revenir aux étudiants dyslexiques, on leur offre souvent un tiers-temps pour les examens. Or au fil des enquêtes que nous avons mené, nous nous sommes rendues compte qu’ils avaient besoin de temps supplémentaire, certes, mais surtout pour faire des pauses cognitives. Ce tiers-temps est-il vraiment adapté à leurs besoins réels ? Est-ce que nous les formons à l’utiliser à bon escient ?
Dans les média, on a souvent tendance à parler de la dyslexie de façon négative. Pourriez-vous nous parler des compétences liées à la dyslexie ?
AMP: Absolument ! Les personnes dyslexiques sont très persévérantes et volontaires. Ce sont des personnes qui ont toujours dû travailler plus que les autres, donc elles ont des capacités de travail énormes et se montrent pleines de ressources. Elles font souvent preuve d’une grande intelligence sociale, sont très empathiques et résilientes ce qui leur permet de rebondir plus vite. Ce sont aussi des personnes très créatives. On a parfois tendance à croire qu’elles ont un QI inférieur, mais ce n’est pas du tout vrai, c’est la transposition à l’écrit qui pose problème, pas les capacités cognitives. Il n’y a aucun lien entre QI et dyslexie. Nous avons des personnes présentant une dyslexie, possédant un QI plus élevé que la moyenne et étant haut potentiel !
Pouvez-vous nous parler de votre MOOC ?
AMP: À l’origine, c’est la mission handicap de l’Université de Lyon qui m’avait missionnée pour en savoir davantage sur les étudiants dyslexiques. Dès que j’ai lancé ses études, mes collaborateurs et moi-même avons reçu beaucoup de sollicitations pour nous demander d’intervenir auprès d’établissements ou pour faire des conférences. Comme il nous était impossible de répondre à toutes les sollicitations, nous avons eu l’idée de faire un MOOC pour aider les enseignants à être plus inclusifs. Étant donné que les enfants sont mieux détectés et pris en charge, on compte de plus en plus d’étudiants dyslexiques dans l’enseignement supérieur. Il est donc temps de faire évoluer les pratiques.
Notre MOOC « Des étudiants DYS dans mon amphi » est pluridisciplinaire. Nous avons fait intervenir une neuropsychologue, un orthophoniste, des associations de parents, des chercheures (en psycholinguistique et orthophonie), les missions handicap, et une maitre de conférence en psychologie de l’enfant, et bien évidemment des personnes concernées. Il était très important pour nous qu’elles puissent nous parler de leur expérience et de la façon dont elles vivent leurs troubles.
En 4 ans, on compte plus de 23 200 inscrits à travers 86 pays. Certains établissements m’ont contacté pour l’intégrer dans leur cursus de formation initiale pour leurs étudiants, ou pour leur personnel. Ce MOOC rencontre un réel succès car il répond à un véritable manque. Nous avons eu aussi des sollicitations outre-Manche donc nous envisageons de le traduire pour le public anglophone.
Quelques tips en attendant le MOOC
Il n’est pas forcément facile de donner des tips car chaque situation est très personnelle et il faut avant tout écouter la personne concernée exprimer ses besoins. Néanmoins, certaines choses peuvent être mises en place facilement:
- Distribuer les supports de cours en amont pour que les étudiants aient le temps de les lire
- Pour chaque nouveau mot important, il convient d’en donner la définition, de l’écrire au tableau, le pointer plusieurs fois pour qu’il s’intègre au lexique interne.
- Utiliser une police DYS-friendly comme Arial et en taille 14 minimum.
- Écrire en noir sur fond blanc pour le contraste visuel.
- Lors d’un examen, prendre le temps de lire les consignes et veiller à ne pas inclure de nouveaux termes dans les questions.
- Limiter au maximum les distracteurs sur les slides.
Pour le reste, rendez-vous en janvier!
Ressources:
- Mazur-Palandre A, Quignard M, Witko A (2021) Confronting Lexical Choice and Error Distribution in Written French: New Insights into the Linguistic Insecurity of Students with Dyslexia. Brain Sciences, 2021, 11(7), 922
- Site web du LabEx ASLAN
- Plaquette de santé publique
- Numéro spécial des Cahiers Pédagogiques
- Numéro spécial l’Orthophoniste
- Vidéo de la Journée des DYS 2020
- Un article de CORTEX mag qui porte sur le projet ETUDYS
Newsletter

09/09/2021, par Raphaele von Koettlitz
L'épanouissement des jeunes pousses de La Pépinière des Talents
La Pépinière des Talents est une association qui propose une prépa apprentissage pas comme les autres. Accueillant dix jeunes personnes neuroatypiques de 16 à 19 ans à Moirans, la structure les accompagne dans la réalisation de leur potentiel et les prépare au monde du travail. Nous nous sommes entretenus avec Marine Fourest Raymond, cofondatrice et directrice, pour en savoir plus cette association et sa philosophie.
Comment tout a commencé
Entre 5 et 7% des enfants scolarisés sont touchés par des troubles du spectre DYS, qui comprennent la dyslexie, la dysphasie, la dyspraxie, la dyscalculie et le TDAH. Cependant, les écoles classiques ne sont pas bien équipées pour soutenir les enfants ayant des différences d’apprentissage. Il existe de nombreuses écoles alternatives qui proposent un enseignement inclusif et aident les jeunes à avoir une meilleure estime d’eux-mêmes, toutefois elles sont généralement coûteuses et s’arrêtent à l’âge de 16 ans.
Marine, s’appuyant sur ses propres expériences en tant que mère d’un enfant atypique, a reconnu la nécessité d’un établissement permettant aux adolescents de poursuivre leurs études dans un environnement adapté. Elle a donc commencé à réfléchir à la création d’un collège inclusif où les jeunes pourraient s’épanouir.
Le ministère du travail a vu la valeur de son projet, qui permettrait à des jeunes souvent laissés de côté, d’acquérir les compétences et l’indépendance nécessaires pour entrer sur le marché du travail. La Prépa apprentissage a donc été financée dans le cadre du Plan d’investissement dans les Compétences.
La Pépinière des Talents était née !

Un dispositif pédagogique innovant
Tous les élèves à La Pépinière des Talents présentent de multiples troubles DYS, qui se traduisent de manière différente pour chacun. Il est très courant d’avoir des différences d’apprentissage qui se chevauchent, on estime que 40% de personnes concernées présentent plusieurs troubles. Chaque trouble a ses spécificités mais beaucoup de personnes ‘DYS’ sont affectées par des difficultés de concentration et d’organisation. La fatigue est également un réel enjeu, car l’utilisation de stratégies de compensation demande beaucoup d’énergie. La démotivation, le manque de confiance en soi et d’estime de soi sont également assez fréquents chez les élèves portant des troubles DYS. Ceux-ci sont souvent déclenchés ou accentués par des environnements scolaires traditionnels qui ne prennent pas en compte les défis auxquels les étudiants peuvent être confrontés.
C’est pourquoi, à La Pépinière des Talents, l’équipe pluridisciplinaire travaille pour créer une dynamique qu’ils appellent “la spirale ascendante, et non descendante”.
C’est une approche qui valorise les talents et compétences uniques de chacun et renforce l’apprentissage de manière innovante pour relever les défis. On parle de pédagogie « projet ». L’apprentissage est ancré dans des activités concrètes qui contextualisent les concepts pouvant sembler un peu abstraits. Marine expliquait,
“par exemple, pour apprendre les calculs simples tout le monde se mettait debout pour mesurer la salle de classe en utilisant les objets, ou même leur corps. Un garçon qui mesure 1m80 a pu calculer la taille de la pièce en s’allongeant sur le sol.”
L’apprentissage est également très holistique, allant d’activités telles que la création d’une bande dessinée à la gestion de ses émotions. Travailler sur la confiance en soi et le bien-être est une partie essentielle du programme. Les jeunes sont encouragés à découvrir ce qu’ils aiment faire et à travailler sur les compétences importantes dont ils auront besoin à l’avenir. Ils peuvent décider de ne pas participer à un projet, mais doivent proposer une alternative. Chaque expérience fait l’objet d’un bilan afin d’en tirer le plus d’enseignements possibles.
L’un des principaux objectifs est d’accompagner les jeunes vers l’emploi, ils ont donc accès au pôle d’orientation où ils peuvent découvrir différentes carrières. Grâce à des présentations de professionnels et des visites d’entreprises, les jeunes se font une idée des possibilités qui s’offrent à eux. Ils font des évaluations Potentialis pour repérer leur potentiel en termes d’aptitudes sensorielles, de créativité, de raisonnement logique et de communication. Ce bilan aide les jeunes à s’orienter vers les métiers alignés avec leurs compétences.
Une équipe à l’écoute des besoins
L’équipe est très pluridisciplinaire, constituée d’enseignants spécialisés dans le neurointégration d’ergothérapeutes, de neuropsychologues et d’intervenants du monde de travail. Ils reconnaissent que les personnes ayant des différences d’apprentissage font preuve de compétences recherchées, mais ont besoin d’un soutien spécialisé pour les valoriser.
Ils travaillent ensemble, avec les jeunes aussi, pour construire les stratégies d’adaptation ou de compensation qui leur conviennent. Les élèves DYS bénéficient de méthodes d’enseignement inclusives, telles que l’utilisation d’approches multisensorielles. La structure propose également des outils de compensations, par exemple les logiciels comme XMind pour faire les cartes mentale ou Dragon pour dicter son texte.
Regarder vers l’avenir
La première promotion a quitté La Pépinière des Talents en juin 2021, se dirigeant vers différents emplois ou la poursuite de leurs études. Des créations artisanales d’origami à l’informatique, on peut dire que La Pépinière des Talents a été un tremplin important dans leur cheminement vers l’indépendance.
L’association développe également un dispositif de recherche sur l’apprentissage inclusif, la pédagogie active vs alternative et l’accessibilité.
Il est évident que des établissements comme celui-ci sont nécessaires, c’est donc une excellente nouvelle que Marine et son équipe projettent l’ouverture d’autres centres à Beaurepaire, Lyon, Bordeaux et Paris. On attend avec impatience de voir comment cette pépinière va essaimer!
Newsletter

13/09/2021, par Raphaele von Koettlitz
Digitrack va-t-il révolutionner le diagnostic des troubles cognitifs ?
Et si nous vous disions qu’il existe une solution en cours de développement qui pourrait révolutionner le processus de diagnostic des troubles du neuro-développement ? Grâce aux travaux d’Angela Sirigu, de Guillaume Lio et Jean-René Duhamel de l’Institut des Sciences Cognitives Marc Jeannerod (Lyon), la start up SIBIUS, dirigé par Corinne Avelines, est en train de mettre au point une plate-forme numérique s’appuyant sur le procédé Digitrack, une invention qui permet d’évaluer l’état cognitif d’une personne, notamment dans le cadre de dépistage de troubles comme l’autisme… en 5 à 10 minutes maximum ! C’est un outil simple qui peut rassurer et guider dans le « parcours du combattant » du diagnostic. Digitrack est le fruit d’un processus de recherche translationnelle réussie.
Comment ça marche ?

Digitrack permet de mesurer indirectement le mouvement oculaire en explorant des images floues sur une tablette. On présente au sujet une tablette qui lui montre des images floutées qu’il doit explorer avec le doigt. L’image se défloute localement à l’endroit où le sujet touche l’écran. Il a été précédemment montré qu’il y a une corrélation entre l’exploration tactile et le mouvement des yeux.
Les explorations de l’utilisateur sont analysées à l’aide d’algorithmes d’apprentissage automatique, il est possible de différencier les individus « neurotypiques » des individus « atypiques ». Un rapport est automatiquement généré pour le professionnel de santé, qui explicite l’évaluation cognitive du sujet et les prochaines étapes.
![]()
Cette solution digitale ne remplace pas les autres tests de diagnostic ou évaluations cliniques, mais elle est complémentaire et conçue pour accélérer et fluidifier les étapes suivantes.
Un test rapide et fiable
Il s’agit d’une avancée primordiale car l’évaluation n’est pas biaisée par la subjectivité, la fatigue, l’erreur ou le manque de connaissances – autant de facteurs qui peuvent empêcher une évaluation initiale efficace. Si un médecin voit des patients toute la journée de 9h à 18h, il est normal qu’il ne tire pas les mêmes conclusions le lundi matin que le vendredi à la dernière heure.
Informé par les données et les algorithmes de machine learning, Digitrack est donc un moyen de tester de façon rapide, objective et consistante dans le temps, quel que soit le contexte de la passation du test.
L’importance d’un diagnostic précoce
Aujourd’hui, l’âge moyen du diagnostic de l’autisme est de 6.8 ans et 7.9 ans pour les troubles DYS. Mais que se passerait-il si nous pouvions tester tous les individus plus tôt ? Les enfants pourraient bénéficier d’un soutien plus approprié, tant en classe qu’en dehors, dès leur plus jeune âge, ce qui aurait un impact positif sur leur confiance en eux, leur intégration et leur réussite scolaire.
Actuellement, 54% de personnes doivent attendre de quelques mois à plus d’un an pour une consultation avec un spécialiste après les premiers doutes. Ce retard est principalement dû aux difficultés à obtenir un rendez-vous (52 %) et à la méconnaissance des professionnels vers lesquels se tourner (29 %).
Un outil pour qui ?
L’équipe de SIBIUS est en train développer d’autres tests basés sur le même procédé que Digitrack, pour être en mesure de discriminer finement d’autres troubles, comme la perte de capacités cognitives liés à la vieillesse, les troubles de l’attention, etc.
Lors de sa commercialisation, cet outil serait proposé aux professionnels de santé dans un premier temps, notamment ceux qui constituent la « première ligne » : médecins généralistes, pédiatres, orthophonistes, PMI etc. Ce sont les praticiens qui reçoivent le grand public, notamment en cas de suspicion de troubles, mais qui ne sont pas forcément des spécialistes du neuro-développement.
Tous les praticiens qui utiliseront l’outil seront formés de manière approfondie à la passation du test, démocratisant ainsi la possibilité de diagnostiquer différents troubles neuro-développementaux et cognitifs. Cela devrait contribuer à accélérer le processus global de diagnostic et diminuer l’errance diagnostic.
Il est également prévu que les particuliers puissent utiliser une « version allégée » sur leur propre appareil numérique, s’ils soupçonnent un trouble qu’ils souhaitent investiguer. Par exemple, cela pourrait être très utile pour les parents de jeunes enfants qui souhaitent confirmer des indications initiales.
Enfin, Digitrack pourra être utilisé dans le développement de traitements pharmacologiques pour les personnes ayant des troubles du neuro-développement. La technologie pourra être utilisée lors des essais cliniques pour comprendre l’efficacité de nouvelles molécules.
Quelle est la suite ?

SIBIUS continue d’affiner cette technologie en amassant toujours plus de données au travers de partenariats stratégiques avec différents établissements en France et à l’étranger. À terme, Digitrack sera également capable de détecter :
- La présence d’une commotion cérébrale – comme un AVC ou un traumatisme crânien,
- Différents troubles cognitifs,
- Les troubles neurodégénératifs comme la maladie d’Alzheimer,
- La dépression,
- L’anxiété ou le stress,
- Le TDA(H)
Nous suivrons les progrès de SIBIUS dans le développement et la commercialisation de sa plate-forme digitale. Nous vous tiendrons régulièrement informés !
Ressources:
Partager cet article
Newsletter